上一期我們介紹了一個rctj 發作鼻竇炎、咳嗽和支氣管擴張的病例(參見《反覆發作鼻竇炎、咳嗽、支氣管擴張,會是什麼病?》),今天我們就針對這個病例進行討論和揭秘。
我們需要圍繞支氣管擴張進行鑑別診斷:
感染:很多肺部感染都會導致支氣管擴張,需要考慮的病有:
- 肺結核:結核桿菌可能引起慢性感染和炎症,導致支氣管擴張。然而,該患者沒有已知的結核病接觸史,也沒有報告發燒、體重減輕、盜汗或其他提示結核桿菌感染的病史。儘管對痰液樣本的檢查詢到3+至4+的抗酸桿菌,但這一發現可能與非結核分枝桿菌有關,如膿腫桿菌。非結核分枝桿菌的分離通常是支氣管擴張的結果,而不是其原因。此外,該患者沒有其他結核病的證據,如鈣化。
- 百日咳:百日咳桿菌也與支氣管擴張的發生有關。百日咳患者往往有持續數月的嚴重咳嗽。由於這個原因,百日咳被稱為 "百日咳"。儘管這位病人在小時候可能得過百日咳,但她很可能已經接種過這種病原體的疫苗。對百日咳的免疫力可能會減弱,但她沒有報告與此診斷相一致的感染史。
- 複發性肺炎:具有複發性肺炎病史的患者可能會出現支氣管擴張,特別是那些有慢性吸入性疾病的患者。儘管該患者接受了多個療程的抗生素治療,但只描述了一次肺炎發作。此外,病史中沒有提到任何臨床表現表明她有慢性吸入。
免疫缺陷綜合徵患有免疫缺陷綜合徵的患者患支氣管擴張症的風險很高。原發性免疫缺陷綜合徵,如X連鎖丙種球蛋白血癥和普通變異型免疫缺陷病(簡稱CVID),是破壞正常抗體產生的疾病,導致體液免疫缺陷和反覆感染。X連鎖丙種球蛋白血病是B細胞發育的常染色體隱性遺傳疾病,它導致血清抗體的產生缺陷。普通變異型免疫缺陷病(CVID)是成人最常見的原發性免疫缺陷綜合徵,其迴圈免疫球蛋白的水平降低。當患者的IgG水平較低時,需要進一步評估,可以獲得IgG亞類、IgA、IgM和IgE的水平,並進行免疫反應性的測試。此外,還可以進行測試以排除免疫缺陷的次要原因,如人類免疫缺陷病毒(HIV)感染。
變態支氣管肺麴黴病(ABPA):支氣管擴張的另一個考慮是對真菌孢子的過敏反應。在一些患者中,吸入煙麴黴會引起劇烈的過敏反應,其特點是嗜酸細胞增多和IgE抗體水平增高。隨後可能出現超敏反應,即變態反應性支氣管肺麴黴病,導致支氣管炎症、粘液沉澱和支氣管阻塞的迴圈,從而導致支氣管擴張。

非結核分枝桿菌(NTM ):人們日常會經常接觸土壤和水中的非結核分枝桿菌(如淋浴和游泳池)。由於這些有機體的致病性比結核病低,它們一般影響到免疫力受損或有慢性肺部疾病的人。這名患者的痰中抗酸桿菌染色呈陽性,表明是繼發性非結核分枝桿菌感染,與潛在的肺部疾病有關,不是支氣管擴張的主要原因。

導致氣道通暢性受損的疾病 該患者有反覆出現鼻竇症狀的歷史。鼻竇炎的特點是鼻子和副鼻竇發炎,可導致鼻塞、鼻塞、鼻出血、嗅覺喪失(失嗅症)和麵部壓力。鑑於患者有長期的慢性鼻炎病史,鑑別診斷可以進一步縮小到引起氣道清除障礙的疾病。
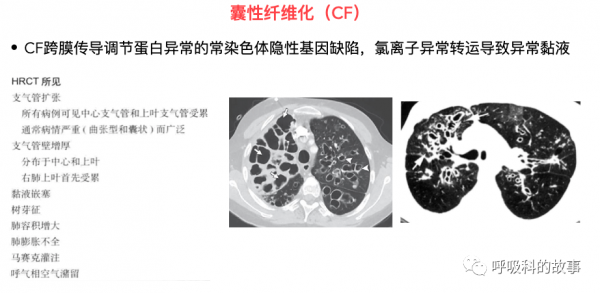
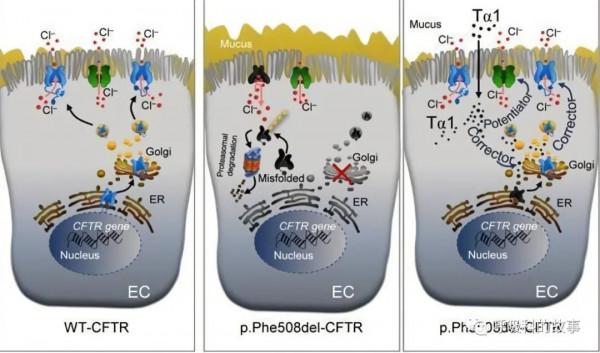
囊性纖維化(CF):本病是一種隱性遺傳病,由編碼囊性纖維化跨膜傳導調節器(CFTR)1的CFTR基因的兩個等位基因突變引起。CFTR的突變破壞了鈉的吸收、氯的分泌和水的運輸,導致粘性粘液的發展,粘附在氣道上,影響細菌的清除。診斷CF建立在臨床症狀和體徵基礎上,同時要有CFTR功能異常的客觀證據。最近更新的指南了旨在使診斷標準化。汗液氯化物檢測的結果可用於確診,排除診斷,或促使進一步的檢測,如基因檢測以確定CFTR突變。鑑於存在慢性鼻炎、咯膿痰和支氣管擴張,本病例必須考慮囊性纖維化的診斷。
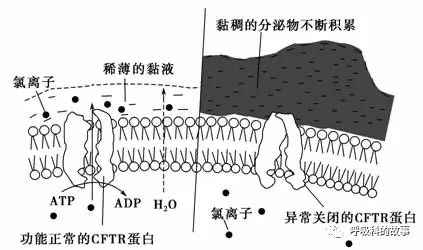
纖毛運動障礙:如果囊性纖維化不是診斷,下一個最可能的診斷是纖毛運動障礙。纖毛是在幾種細胞型別的上皮表面發現的毛狀附著物。在呼吸道中,纖毛能夠擺動排除痰液,它的結構是有九個縱向微管圍繞著一對中央微管排列(稱為9+2排列)。周邊的微管有由ATP驅動的dynein臂,滑動產生運動。纖毛功能障礙與周邊微管上的動力蛋白臂短或缺失有關。
原發性纖毛運動障礙是一種先天性的常染色體隱性遺傳疾病,其特點是纖毛不動或運動障礙。纖毛功能障礙可導致反覆感染,包括中耳炎、鼻炎和肺炎。除了氣道清除功能受損外,男性由於精子運動能力受損,女性由於輸卵管的纖毛功能受損,也會產生生育問題。值得注意的是,這位47歲的婦女並沒有生育。不過,這可能是患者個人決定,與她的診斷無關。患有囊性纖維化或原發性纖毛運動障礙的婦女通常具有生育能力,但可能難以懷孕。最終,她的非孕期狀態無助於縮小鑑別診斷的範圍。
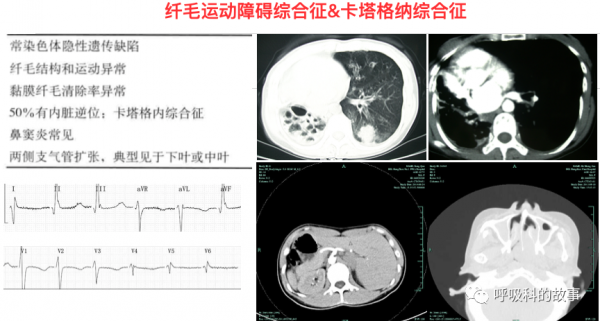
原發性纖毛運動障礙也可導致左右臟器反位。在胚胎的原始條紋中,在一個被稱為結節的區域,細胞上的纖毛形成 "結節流",控制著發育的對稱性。節點纖毛功能障礙可產生右位心、全臟器轉位。然而,原發性纖毛運動障礙的經典三聯症--支氣管擴張、慢性鼻竇炎和全臟器轉位--在該患者身上並不存在。
該患者的慢性鼻炎和支氣管擴張的臨床病史使我們能夠縮小鑑別診斷的範圍,但還需要進一步檢測以確定診斷。例如,透過刷洗或刮除下鼻甲獲得的氣道纖毛,可以在光鏡和電子顯微鏡下檢查。在專門的中心,可以測量鼻腔內的一氧化氮水平,作為纖毛功能障礙的無創評估。鼻腔一氧化氮是由鼻竇上皮細胞產生的,在整個上呼吸道都有很高的水平。據報道,鼻竇和肺部疾病患者的一氧化二氮水平較低,而纖毛運動障礙患者的一氧化二氮水平極低。然而,基因檢測可能成為確定這些診斷的最可靠手段。疾病特異性測序可用於尋找肺部疾病的遺傳基礎,如囊性肺病、肺纖維化和支氣管擴張症。
綜上所述,該患者是一位體重正常的未生育的女性,有反覆的鼻竇-肺部感染,出現了支氣管擴張,並伴發有痰的咳嗽、勞累性呼吸困難、疲勞和痰中非結核分枝桿菌的快速生長。根據她的慢性鼻竇炎和最近的下呼吸道感染病史,她的支氣管擴張可能是由氣道清除功能受損引起的。因此,在鑑別診斷中,囊性纖維化和原發性纖毛運動障礙是最高的。考慮到上葉的主要受累部位,需要嘗試用汗液試驗來確定診斷,以評估囊性纖維化。然而,在具有某些型別的CTFR突變的成人中,汗液試驗的結果可能不會出現異常(即試驗可能是假陰性)。患者的食物過敏可能是CFTR突變的胃腸道表現,可以幫助區分囊性纖維化和原發性纖毛運動障礙。最終,最好的辦法是進行肺部疾病的基因檢測。
基因檢測:
儘管囊性纖維化的發病通常發生在生命的早期,但是有近2000個公認的CFTR突變,每個突變都會導致不同程度的氯離子轉運減弱。汗液中的氯化物測試經常被用來確定診斷;氯化物水平超過60mmol/L就高度提示囊性纖維化。在該患者中,汗液氯化物檢測顯示氯化物水平為40~45mmol/L,這一結果與CFTR的部分功能一致,因此不能用於確診。
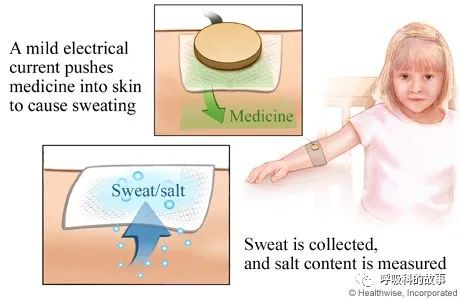
確定囊性纖維化診斷的下一步是確定CFTR突變。雖然CFTR的全基因測序是可以做到的(已有多種商業化的基因測試),但是它們在能檢測到的CFTR突變的數量上有所不同。因此,有可能有些基因檢測對最常見的CFTR突變進行檢測,但由於沒有檢測到少見突變,從而導致不能確定診斷。在這位患者身上,基因檢測發現在508號氨基酸位置有苯丙氨酸的缺失(Phe508del),在1152號位置有天冬氨酸替代組氨酸(D1152H)。這些突變的鑑定證實了該患者囊性纖維化的診斷。在CFTR2資料庫中,有358名患者是這些突變的雜合子,這與囊性纖維化的一個相對溫和的變體有關。
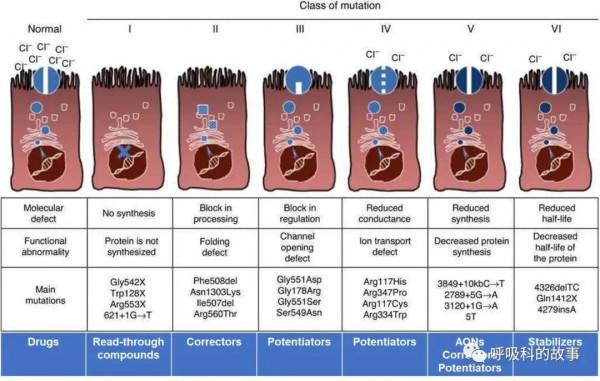
上圖 CFTR突變種類表明其具有複雜發病機制和不同程度的臨床表現
在美國大約有29000名囊性纖維化患者,每年有1000個新病例發生。囊性纖維化的管理重點是透過機械和藥物方法(胸部物理治療、吸入人重組多尼酶α治療和吸入高滲鹽水)、胰腺功能不全患者的胰酶替代、營養補充、抑制性抗生素治療(如吸入妥布黴素),以及早期識別肺部惡化的綜合手段。隨著囊性纖維化專業治療中心對這些治療的實施,中位生存期已從2000年的33.3年(四分位數範圍,31.0至35.1)增加到2015年的41.7年(四分位數範圍,38.5至44.0)。儘管該患者自確診以來一直嚴格遵守這些療法,但她的肺功能卻在持續下降。
導致肺功能下降的一個重要的臨床因素是持續的膿腫桿菌感染。患者被診斷為囊性纖維化後,她在這家醫院接受了膿腫桿菌感染的治療。她完成了6個月的抗生素治療,包括利奈唑胺、阿米卡星和克拉黴素。由於出現了耳鳴和嚴重的周圍神經病變,治療變得複雜。完成這一療程後,她在幾個月內表現良好,但隨後因發燒、咳嗽和胸片上出現新的腺泡實變影而到第三家醫院就診。用萬古黴素和哌拉西林他唑巴坦進行了經驗性治療;咳嗽減輕了,但發燒仍然存在。由於發燒不退,在第三家醫院進行了影片輔助胸腔鏡活檢。
病理表現:第三家醫院的組織學切片,發現多灶性膿腫,伴有肉芽腫性炎症和化膿性壞死。有多處囊性支氣管擴張,伴有密集的慢性和急性炎症,反應性鱗狀化生和管內粘液膿性碎片。與支氣管擴張有關的密集的纖維化區域有淋巴細胞聚集和肉芽腫。總的來說,組織學特徵與非典型分枝桿菌感染引起的囊性支氣管擴張最為一致。這些組織學特徵與囊性纖維化的診斷高度一致。培養中又分離出了膿腫桿菌。

上圖:對右中葉、上葉和下葉的楔形切面標本進行了蘇木精和伊紅染色。A組顯示多灶性膿腫形成。B組顯示化膿性壞死。C組顯示多個囊性支氣管擴張的病灶,有密集的慢性炎症。D組顯示反應性鱗狀化生和粘液膿性碎片。E組顯示與支氣管擴張有關的密集纖維化區域,並有氣道閉塞。F組顯示相關的肉芽腫性炎症。這些特徵與一個具有囊性纖維化特徵的病人因非典型分枝桿菌感染而併發的囊性支氣管擴張最為一致。
根據活檢結果和培養中持續存在的膿腫桿菌,患者再次接受了非結核分枝桿菌感染的抗生素治療,包括阿米卡星、克拉黴素和頭孢泊肟。幸運的是,她對這一治療方案反應良好,不需要再對膿腫桿菌感染進行治療。根據檢測到的CFTR突變,該患者開始治療囊性纖維化。由Phe508del突變引起的主要缺陷是CFTR蛋白被合成但摺疊錯誤,這使它無法到達細胞表面。這是藥物lumacaftor和tezacaftor的作用目標。除了Phe508del突變外,該患者還有一個D1152H突變,這被認為是一個部分功能的突變,導致離子轉運減弱。這種型別的突變是藥物ivacaftor的目標,它能部分恢復離子運輸。在ivacaftor最初的臨床驗證中,研究物件包括了至少一個G551D突變,接受ivacaftor治療的患者相對於安慰劑組,FEV1的預計值平均增加了10.6%,在最初的48周肺部惡化的情況少了55%。2017年ivacaftor的適應證擴大到包括D1152H突變,在有這種突變的患者中,使用ivacaftor的患者預測FEV 1百分比的平均增幅比使用安慰劑的大2.4個百分點。
2017年,EXPAND試驗顯示,在一個Phe508del突變和一個最小功能突變(如D1152H)雜合的患者中,使用tezacaftor-ivacaftor治療比使用ivacaftor單藥治療有更大的改善,聯合使用組預測FEV 1的百分比平均增加6.8個百分點,單藥ivacaftor組預測FEV 1的百分比增加4.7個百分點。最近,2期研究顯示,使用VX-659-tezacaftor-ivacaftor或VX-445-tezacaftor-ivacaftor治療與更大的改善有關,在有一個Phe508del突變和一個最小功能突變的患者中,額外增加了13個百分點,在已經接受tezacaftor-ivacaftor治療的Phe508del-Phe508del突變的患者中增加了10個百分點。該患者自2017年起接受ivacaftor治療,痰量減少,預測FEV 1的百分比趨於穩定。她仍然依賴氧氣補充,但注意到用力時呼吸困難的情況有了質的變化。由於她對氣道清理採取了一絲不苟的態度,加上她的丈夫每天兩次進行手工敲擊拍背治療,她已經兩年多沒有住院接受靜脈注射抗生素治療。她的病程因囊性纖維化相關的糖尿病、抗磷脂綜合徵、肺栓塞和肺動脈高壓的發展而變得更加複雜。她繼續有咯血的情況發生。
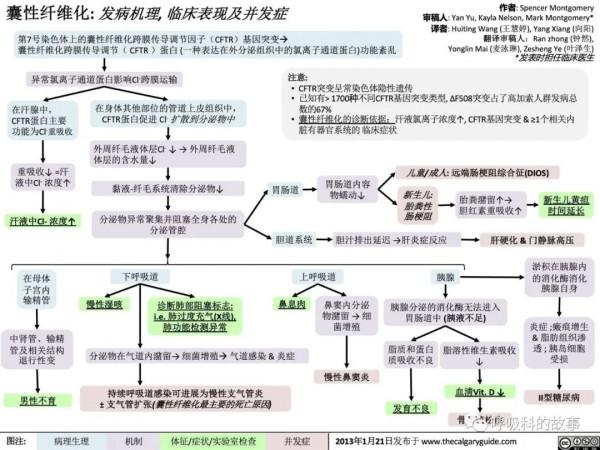
最後,我們用一張圖片來簡單記憶囊性纖維化的發病機制和臨床表現: