——馮周琴/文 河南省人民醫院神經內科
女,33歲。
主訴:右下肢“麻木”2月餘。
她是那麼青春、健康、陽光,她剛考上一個非常好的公務員職位,還沒有去報到。她的美好人生才剛剛開始,她滿面笑容地走到門診室來就診。
看她的樣子,我真不相信她會有病。
門診病人很多。我先用“三項原則”(聞其講話,觀其走路,看其眼神)審視她,她語言流利,說話正常,她的眼神表現自然,根本不像有病的樣子。
我讓她在門診的走廊裡走路和跑步。她能走,能跑。但走路和跑步時右下肢略顯拖曳。
我終於發現了問題。
她曾經多處就診,做過頭部磁共振,腰椎磁共振,肌電圖等檢查均正常。她做過多種治療。針刺、艾灸、小針刀(腰椎4~5節)、理療都用過,這一次是由骨科轉來神經內科門診。
我為她做了神經系統檢查:神清,語言流利。顱神經正常。雙上肢肌力、肌張力正常。右下肢輕癱試驗陽性。右側膝腱反射及跟腱反射比對側活躍,右側巴氏徵陽性。左側T6以下痛覺減退。
她的運動障礙和感覺障礙不在一側(感覺-運動分離現象),她的感覺障礙呈傳導束型,她的運動障礙只是右下肢。這是脊髓病變的重要線索。她的上肢完全正常,病變高度一定不會超過頸膨大。她的下肢呈中樞性癱瘓的體徵,病變一定是高於腰膨大!
於是,一個診斷浮現在我的腦海裡:是脊髓病變,在頸膨大和腰膨大之間的胸段,半側損害,脊髓壓迫徵,佔位性病變可能性大。
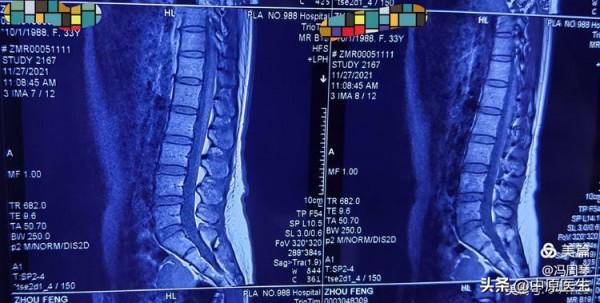
我為病人申請了頸胸段脊髓磁共振檢查,結果發現上胸段脊髓佔位病變。
看到這個磁共振影像,我感到悲傷:如果不手術,她將來可能截癱,如果手術效果不好,也有可能出現嚴重後果。我見過這樣的病人。我真有點擔心。
我盼望在有經驗的脊髓外科專家的精心治療下,她能夠早日康復。
體會:
讓我借用《神經科醫生手機裡的醫學語錄》中的老師的幾句話說一下我對診斷這一例病人的體會。
1、做腰椎的CT或者MRI檢查、神經傳導速度和肌電圖檢查對於胸段脊髓壓迫症的評估並無幫助。
神經科醫生就像傳說中的 Chelm智者那樣,在街燈明亮處尋找丟失的錢包,而不從遺失處去尋找,這種情況太司空見慣了。安排一項檢查的容易性不應該成為其唯一的適應證。
2、使用技術性診斷方法,而不仔細採集既往的病史資料並進行常規的神經系統檢查,是很容易失敗的,在疾病的初期診斷過程中尤為如此。神經病學之所以有很大的魅力和吸引力,就是因為僅僅透過分析既往的病史和基本臨床所見,就可以反覆思考作出其鑑別診斷。
3、病史和體格檢查為診斷提供了必要的基本事實。透過其他手段獲得的事實可能是多餘的,甚至可能是一種誤導。若輔助檢查結果與病史和體格檢查所顯示的事實不符時,輔助檢查結果應退居次要地位。儘管在許多病例中,輔助檢查有著決定性意義,然而重要的是,我們要強調鑑別診斷的技能不是靠醫生去彙集和聯絡實驗室檢查報告的能力所能決定的。
4、脊髓病變診斷線索
a.感覺或運動平面
b.混合性上運動神經元與下運動神經元體徵
c.感覺分離(一側軀體痛/溫覺受損,對側振動覺/位置覺受損)
d.感覺/運動分離(一側軀體痛/溫覺受損,對側運動功能受損)
e.早期膀胱,直腸或性功能受損
(文中影片由河南省人民醫院、腦血管病醫院張桂芳護士長協助拍攝,謹表謝意)
脊髓的解剖:腦幹向下延續為脊髓。脊髓始於延髓,終止於第一腰椎。儘管從字面上已確認有許多傳導束,但只有三個對臨床是有重要意義的。這些傳導束包括後索、下行的運動通路及上行的脊髓丘腦束。
患者頭部磁共振,未見異常
定位診斷不正確
患者腰骶段脊髓磁共振,未見異常
定位診斷不正確
我為病人做了有針對性的神經系統檢查
運動系統檢查
用下肢輕癱試驗,右下肢輕度癱瘓
下肢輕癱試驗:有巴利氏第一徵,巴利氏第二徵等。實踐中發現,要是將下肢伸直時檢查,更為敏感。
反射檢查
上肢雙側反射對稱
右下肢腱反射活躍
病理反射檢查
右側巴氏徵陽性,夏道克徵陽性
(感覺檢查)
我喜歡用折斷的竹製棉籤進行痛覺檢查。但這一次竹製棉籤用完了,用塑膠棉籤代替,效果不太理想。但還是發現了左側T6以下傳導束型痛覺減退。
無需再做深感覺檢查證明深-淺感覺分離了,因為我感覺定位診斷的材料已經夠用了。
頸胸段脊髓磁共振發現 T1~T2椎間盤水平椎管內佔位病變
找到了病變,抓住了元兇
(某解放軍醫院脊髓磁共振報告)
(北京天壇醫院脊髓磁共振報告)
(馮周琴,1970年畢業於北京醫學院醫學系,1982年畢業於天津醫學院,獲該院神經病學碩士學位。現任河南省人民醫院神經內科主任醫師、教授)