室性心律失常在臨床上十分常見,主要包括室性早搏、室性心動過速、心室撲動和心室顫動。室性心律失常的臨床表現差異很大,患者可無症狀,也可出現心悸、黑矇,甚至心臟性猝死(SCD)。室性心律失常糾正後易復發,需結合患者的病情決定是否採用預防措施,並評估藥物、導管消融及植入型心律轉復除顫器(ICD)治療適應證。
在第32屆長城心臟病學大會(GW-ICC 2021)上,來自北京大學人民醫院心血管內科的李學斌教授結合病例對室性心律失常的新進展進行了總結。
引言
室性心律失常和猝死指南不斷更新,1980年至今,心電學領域先後釋出了多個ICD指南。早期指南在Ⅰ類和Ⅱ類適應證中,都強調了藥物和/或其它治療(外科手術和/或導管消融)無效、藥物治療不耐受或難以預測藥物療效的室性心律失常,才是ICD治療的適應證。隨著大型臨床試驗的開展,ICD治療的適應證得到了擴充套件。近20年來,ICD的臨床試驗重點轉向植入式再同步治療心律轉復除顫器(CRT-D)。2019年,HRS/EHRA/APHRS/LAHRS室性心律失常導管消融國際共識釋出。
缺血性心臟病合併室速
病例1
患者男,62歲。
主訴:發作性心悸2天。
現病史:患者2天前無明顯誘因出現胸悶、壓迫感,伴心慌、頭暈,含服硝酸甘油後無緩解,予以電覆律治療後症狀緩解,但上述症狀反覆出現。
既往史:5月前行冠脈搭橋術及室壁瘤成形術。
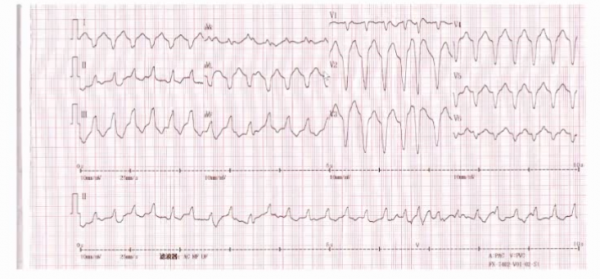
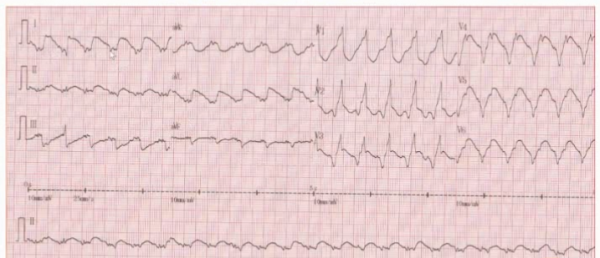
圖1 心電圖:Ⅰ導聯T波倒置,胸前導聯呈現負向同向性,R波遞增不良。
結合該患者多年的室壁瘤病史判斷,上圖並非急性冠脈事件的心電圖表現。室速是室壁瘤的併發症之一,其原因在於心肌存在瘢痕組織,形成折返。該患者入院後予以藥物和電覆律治療,症狀仍反覆發作,遂行室間隔摺疊術及消融治療。該患者1年後再發室顫,行ICD治療有效。
2017AHA/ACC/HRS室速及猝死指南

2014HRS/ESC/APHRS專家共識——持續單形性室速
在器質性心臟病瘢痕性室速中,折返環可位於心內膜下、心肌內和心外膜。折返環可大可小,可以擴充套件至瘢痕外數釐米,也可以是圍繞瘢痕的小區域。
由於缺血性室速是由折返機制所致,因此需透過標測瘢痕區來查出可能的折返環位置。消融靶點為關鍵峽部(即瘢痕與瘢痕、瘢痕與自然屏障的通道),也可以採用拖帶的方法尋找最佳消融靶點。
採用射頻消融治療器質性非持續性室速的成功率約為50%,為根治此類室速提供了可能;利用網籃狀電極(如圖2所示)在心臟內進行電訊號採集,可確定折返環路,透過阻斷折返環來治療室速。
致心律失常右室心肌病(ARVC)
病例2
男性,56歲。
主訴:胸悶伴活動耐量下降10年,加重1月。
現病史:10年前出現胸悶,心電圖提示室速,電覆律後恢復正常,超聲提示右心明顯擴大,冠脈造影除外冠心病。1月前再發室速,藥物療效不佳,電覆律後反覆發作。
既往史:高血壓,OSAHS,右側股骨頭置換術後。
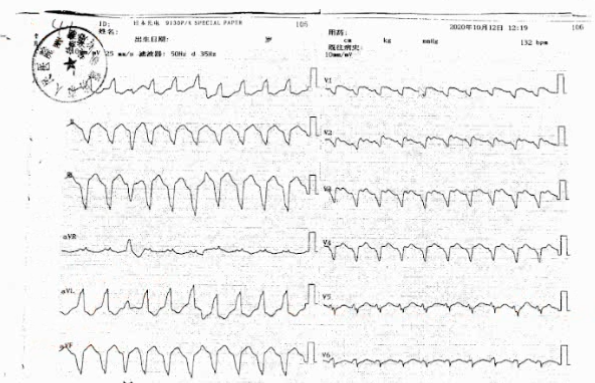
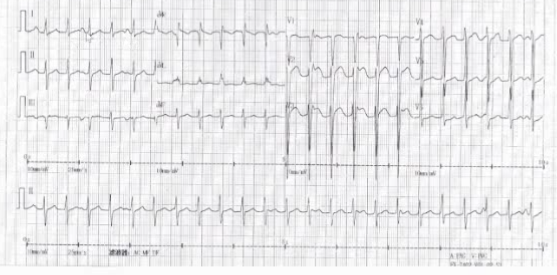
圖3 心電圖:V1導聯呈左束支傳導阻滯,Ⅰ導聯呈正向,Ⅱ、Ⅲ導聯呈負向。
心臟彩超提示,左室射血分數46%,右心房直徑7.7cm,右心室直徑5.9cm,三尖瓣重度反流。結合該患者患者竇性心律心電圖所見的ε波,考慮診斷為致心律失常右室心肌病(ARVC)。
該病的發病機制主要是右室心肌瘢痕纖維化,脂肪組織替代,構成了室速發生的結構基礎。該患者行導管消融治療後,心衰症狀及相關指標均明顯改善。

圖4 HD Grid標測技術:電極可以放入心臟內,可記錄心臟電活動和區域性電壓情況,可準確識別壞死心肌,為針對性地消融做準備。
遺傳性心律失常的ICD治療
2019 HRS/EHRA/APHRS/LAHRS室性心律失常導管消融國際共識
病例3
男,52歲。
主訴:發現肥厚型心肌病20年,反覆發作室速8年。
現病史:8年前患者突發心悸,心電圖示室速,隨後出現意識喪失,行電覆律及胺碘酮治療後轉復。轉復後 ECG 示:高側壁心梗,遂行 ICD 植入術。術後規律服用胺碘酮、美託洛爾等。8年前及3年前冠狀動脈造影均未見異常。
患者入院後,透過乾性心包穿刺證實,其室速起源不在心內膜,隨後在心外膜進行了電壓標測,併成功進行了消融治療。
肥厚型心肌病多隨時間進展為擴張型心肌病,出現射血分數降低。肥厚型心肌病的室速大多數起源於左室基底部外膜近瓣環處,消融術前要找到竇性心律下的心電圖特點。
2017AHA/ACC/HRS室速及猝死指南
患者男,56歲,肥厚型非梗阻性心肌病多年,慢性心力衰竭7年,ICD植入4年,反覆發作室速。
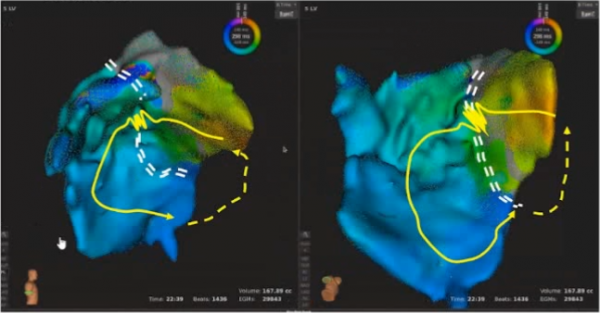
對這類患者,可使用室速左室顏色激動圖(VT-LV Activation Map)進行標測(如圖6所示),從而進行關鍵點的消融。
據文獻報道,折返環並不限於單純的八字折返,各種折返環都可能存在。缺血性心肌病、ARVC、肥厚型心肌病均由心肌瘢痕折返而引起室性心律失常,室速消融的關鍵點在於折返環的入口或出口。
起源於系浦系的室速
病例5
患者男,14歲。
現病史:1年前患者受驚嚇後突感心悸不適,伴胸悶、心前區隱痛,症狀持續約20-30分鐘可自行緩解,未診治。4月前患者感冒後再次出現上述症狀,外院心電圖提示“陣發性交界性心動過速”。
該患者的室速起源不在心室肌內,而在希浦系內,故其室速的心電圖呈現上述表現。在右束支病灶消融術後,該患者恢復了竇性心律。
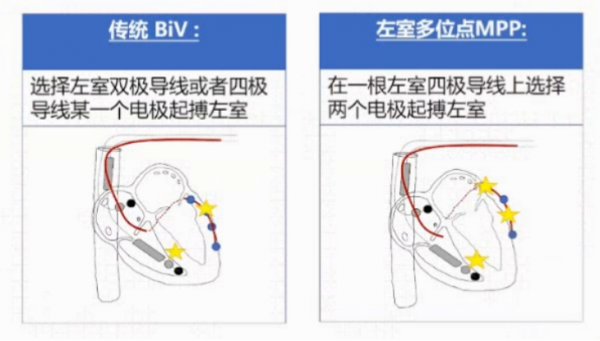
多位點起搏(MPP)
病例6
患者78歲,冠心病支架術後,反覆發作心衰、室早、短陣室速,冠脈造影未見明顯異常。予以該患者三腔起搏器治療,多位點起搏(Multi Point pacing,MPP)打斷折返環後,患者的室速消失。
注:MPP,多位點起搏;BiV,雙心室起搏
MPP的優勢:提供左室雙位點起搏;能奪獲更大面積範圍的心肌;改善心肌同步收縮;改善血液動力學;提高CRT反應率。
該患者經治療後室速消失的原因在於,CRTD-MPP使得急性血流動力學改變得到改善,胸導聯碎裂QRS波(fQRS)消失,心臟功能得到持續改善。
ICD拔除的指徵
病例7
患者女,12歲,間斷髮作暈厥1年,心電圖提示室速、室顫。臨床證實,患者的室顫是由房性心律失常誘發的。經射頻消融後患者房速消失,隨後植入ICD。該患者8年隨訪無異常,需要更換或拔除ICD嗎?
病例8
患者女,34歲,既往因厭食症伴電解質紊亂、心衰,誘發心律失常,故植入ICD,經治療後體重回升至50Kg左右,要求拔除ICD導線。經全球專家討論後,決定拔除導線。
2021年ESC心衰指南
絕大部分室速病例透過心電圖特點可以明確診斷,理解室速的發生機制對臨床治療決策大有裨益。器質性心臟病發生自發持續性室速,無論血流動力學穩定與否,導管消融是持續單形性室速藥物治療的重要替代或補充。隨著心電標測和消融技術的進步,指南也在不斷更新,臨床醫生需要透過不斷學習來增加自己的知識儲備。