CBCS小紅書社群 | 劉潔瓊教授:乳腺癌患者新輔助治療後的術後輔助治療如何繼續?CBCS指南這樣說......
編者按:對於區域性晚期乳腺癌特別是HER2陽性和三陰性亞型,新輔助治療除了起到縮瘤、保乳的效果外,更能透過其療效來指導術後輔助治療的選擇。然而,新輔助治療方案日新月異,用於輔助治療的化療、靶向、內分泌甚至免疫藥物也層出不窮,在為臨床醫生提供更多選擇的同時,也帶來了不少困惑和爭議。在2021版CACA-CBCS指南中,新輔助治療後的術後輔助治療雖然只有短短一頁,但資訊量豐富,條理清晰。在共識優先、強調證據的同時,也兼顧了爭議和臨床可操作性。《腫瘤瞭望》特邀現中山大學孫逸仙紀念醫院乳腺外科劉潔瓊教授就該章節內容作簡要梳理。
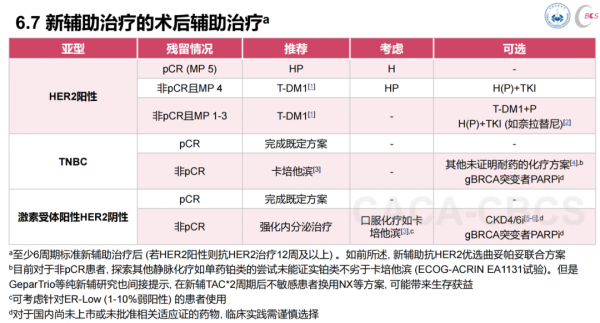
HER2陽性乳腺癌
在以曲妥珠單抗(H)和帕妥珠單抗雙靶(P)為基礎的新輔助治療達到pCR後,術後優先推薦繼續完成全程雙靶。在2019年SABCS發表的一項彙總分析中,雙靶方案新輔助達pCR後,輔助治療繼續雙靶者的EFS在數值上優於降階為單靶者(95 vs. 92%)。因此,除部分小腫瘤(cT≤3cm)且cN0患者可考慮在輔助治療階段降階為單靶外,大部分pCR患者依然推薦術後繼續完成HP雙靶。對於非pCR患者,基於KATHERINE研究的結果,術後T-DM1強化較繼續使用H單靶可顯著改善3年iDFS(77% vs. 88%,HR=0.50,P<0.01)。因此CBCS指南將T-DM1作為non-pCR患者的推薦輔助治療。
然而,在當今雙靶時代,KATHERINE研究無法回答T-DM1對比HP雙靶孰優孰劣這一問題。在KRISTINE研究中,TCbHP新輔助治療後non-pCR者,術後繼續HP輔助治療的3年iDFS為84.2%;在BERENICE研究中,HP聯合蒽環紫杉方案新輔助後non-pCR者,繼續HP輔助治療的5年EFS為81.2~86.7%;以上兩個佇列的預後在數值上均稍遜於KATHERINE研究中接受HP新輔助後序貫T-DM1強化的佇列(3年iDFS為91.4%)。因此,在缺乏HP與T-DM1直接對比研究的情況下,CBCS指南推薦僅對於含HP新輔助治療後療效較好(MP 4級)的non-pCR患者,可考慮輔助治療繼續HP雙靶。
另外,ExteNET研究顯示完成H輔助治療後,奈拉替尼強化一年可顯著改善iDFS。但該研究對照組依然為H單靶,且新輔助後患者僅佔總人群的10%,故其結論能否外推至雙靶新輔助後non-pCR患者尚有待驗證,而吡咯替尼用於輔助強化的研究也正在進行中。因此,CBCS指南將HP+TKI列為non-pCR患者的可選輔助強化策略。T-DM1+P作為輔助治療方案在KRISTINE和KAITLIN研究中也取得了較好的生存結果,對於含HP新輔助後療效不佳的患者(如MP 1-3級或存在PIK3CA突變、HER2 mRNA高水平等),T-DM1+P也可作為輔助治療的備選方案。
三陰型乳腺癌(TNBC)
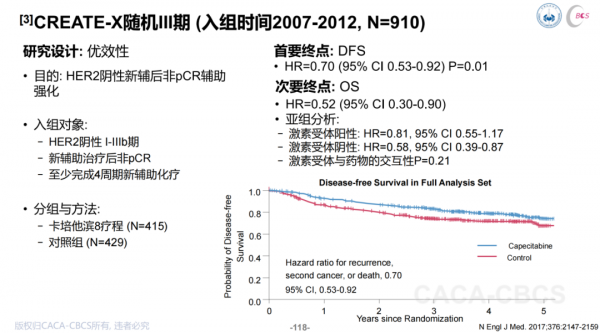
對於新輔助化療後non-pCR的TNBC,目前證據最充分的化療強化藥物依然是卡培他濱。在CREATE-X研究中,蒽環+紫杉新輔助化療後未達pCR的TNBC患者接受卡培他濱6-8週期強化可顯著改善5年DFS(70 vs. 56%)和OS(79 vs. 70%)。在EA1131研究中,紫杉±蒽環新輔助化療後non-pCR的TNBC患者接受鉑類(卡鉑或順鉑)4週期強化與卡培他濱6週期強化的RFS和OS無顯著差異。
而在GeparTrio研究中,對新輔助2程TAC化療後療效不佳的患者,中途轉為NX方案新輔助化療4程相較於繼續原方案,可顯著改善患者遠期預後。但兩組患者pCR均較低且無顯著差異(5.3% vs. 6.0%),因此該策略是否適用於non-pCR患者尚值得商榷。基於上述證據,CBCS指南依然將卡培他濱作為TNBC患者新輔助non-pCR後的推薦強化手段,而將其他非交叉耐藥化療作為可選方案。
PARP抑制劑強化無疑是近年來該領域最重要的研究之一,在OlympiA研究中,存在胚系BRCA突變且新輔助治療未達pCR的患者(其中80%為TNBC),接受奧拉帕利強化一年可將3年iDFS從77.1%提高至85.9%(HR=0.58,P<0.0001),因此奧拉帕利也被CBCS指南列為有胚系BRCA突變的TNBC患者的可選強化手段之一。
激素受體陽性HER2陰性乳腺癌(HR陽性乳腺癌)
需要指出的是,HR陽性乳腺癌新輔助治療後pCR率較低(多<20%),且pCR與遠期預後的相關性不如HER2陽性或三陰乳腺癌,故HR陽性患者的強化治療決策主要基於其臨床病理風險分層,而非新輔助療效。對於風險分層為中高危者,推薦術後接受含OFS的輔助內分泌強化治療。
POTENT研究入組了20%(約400例)新輔助後non-pCR的HR陽性患者,在接受標準輔助內分泌治療的同時聯合S-1口服一年,相較於單獨內分泌治療可顯著改善5年iDFS(87 vs. 82%,HR=0.62,P=0.0003)。此外,HR陽性患者其內在分子異質性較強,對於ER低表達(<10%)患者,指南認為可考慮給予化療強化。
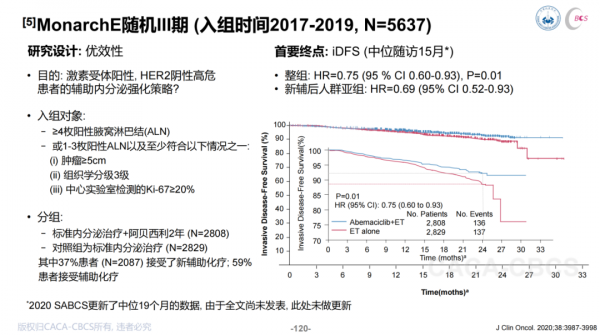
MonarchE研究在輔助內分泌治療基礎上聯合阿貝西利強化2年,在新輔助後人群亞組中也取得了顯著的iDFS改善(HR=0.69,95% CI:0.52~0.93),因此,指南將CDK4/6抑制劑作為可選強化手段之一。但值得注意的是,monarchE研究的入組條件依然是基於淋巴結狀態、腫瘤大小和Ki-67這些危險因素,而非新輔助治療後pCR與否。反之,Penelope-B研究採用哌柏西利強化並未取得陽性結果,一個可能的原因是該研究基於新輔助後non-pCR來入組,未能精準篩選高復發風險人群。在OlympiA研究中也入組了300餘例HR+新輔助後未達pCR患者,術後採用奧拉帕利強化治療,其生存獲益趨勢與總人群一致。因此,對於有gBRCA突變的HR+患者,奧拉帕利也是新輔助non-pCR後的可選強化手段。
專家簡介
劉潔瓊教授
中山大學孫逸仙紀念醫院乳腺外科副教授、乳腺中心診斷科副主任
博士生導師(擬聘)
⼴東省傑出青年醫學人才
2017年CSCO“35 under 35”最具潛力腫瘤醫⽣
中華醫學會腫瘤分會乳腺學組⻘年委員
中國抗癌協會腫瘤轉移專委會委員
CSCO轉化醫學專委員會委員
中國抗癌協會乳腺癌專業委員會⻘年學者
中國康復醫學會修復重建外科專委會體表腫瘤學組委員
中國女醫師協會腫瘤專委會委員
2008-2010哈佛⼤學麻省總醫院聯合培養博⼠
2014-2015年約翰霍普⾦斯醫院乳腺中⼼博⼠後
以第⼀或通訊作者在PNAS、CCR、JITC等雜誌發表SCI論⽂30篇,主持科研基金8項
關注CBCS指南更新,請點選加入CBCS社群,掌握指南巡講最新動態和更多指南周邊精彩內容,眾多大咖等你加入!「連結」