PTCD專病門診
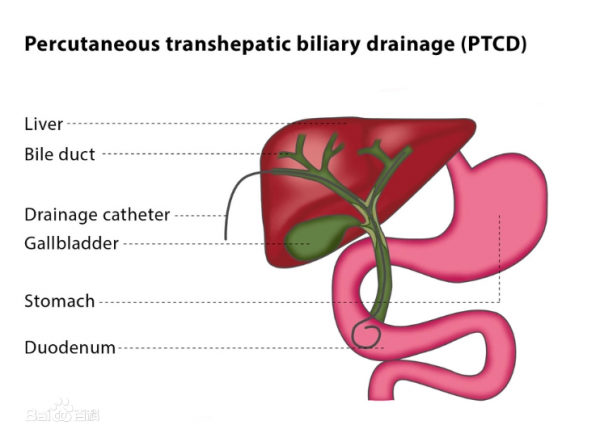
經皮肝穿刺膽道引流術(PTCD)是在影像技術下經皮經肝在膽道內放置導管的一項技術手段。對很多膽道疾病來說,PTCD是首選的治療方案,也可以是姑息性的治療方法。
基本介紹
中文名:經皮肝穿刺膽道引流
外文名:percutaneous transhepatic cholangial drainage
縮寫:PTCD
引導: B超或DSA
惡性膽系腫瘤的姑息治療
胰頭癌、壺腹癌、膽系惡性腫瘤等可造成梗阻性黃疸,此類患者大多高齡,或伴有心腦肺基礎性疾病,且發現時多為晚期,不能耐受手術或已無手術機會。
膽道梗阻會引起膽道壓力增高,造成面板鞏膜黃染;還會造成肝細胞腫脹,導致肝細胞功能受損甚至多器官功能障礙。此時可透過膽汁引流降低膽道壓力,改善肝功能,緩解患者痛苦,提高患者的生存質量。
膽汁引流方法包括:經皮穿刺、內鏡下膽汁引流(EPD)及膽腸吻合術。其中,PTCD被廣泛的應用。PTCD可透過內引流和外引流的方式引流膽汁。對於惡性梗阻性黃疸患者,術中導絲不易經過狹窄,單純的外引流方式較為常見。多側孔導管遠端透過狹窄可實現內引流,這種方式近似生理性膽汁引流,相比於外引流膽汁流失更少,對腸道功能影響較小,更加被推崇。經PTCD管置入支架經過狹窄段同樣可以實現內引流,現已成為治療膽系惡性腫瘤的一種重要的姑息治療方法。此外,PTCD術後經導管植入I粒子行進一步放射治療同樣在臨床上有一定療效。
急性化膿性膽管炎的膽道減壓
急性化膿性膽管炎(AOSC)嚴重威脅著患者生命,其最常見病因為膽管結石,其次為腫瘤。一旦確診,原則上應緊急解除膽道梗阻並降低膽管內壓力。PTCD、EBD或手術治療均可解除膽道梗阻,實現膽道減壓,達到治療目的。
PTCD可使不少高危、高齡、無法耐受手術的患者渡過危險期,為擇期手術創造了條件,從而大大降低擇期手術的病死率,因其操作相對簡單、損傷小、療效值得肯定等優點,PTCD對AOSC的治療值得推廣。
膽道疾病的術前準備
膽道結石或腫瘤患者因膽汁淤積,可出現肝功能不良、黃疸、血漿蛋白低、凝血和免疫功能欠佳甚至膽管炎、胰腺炎等表現,而這些可能推遲手術時間並影響手術的結果。
PTCD等術前膽汁引流方法可以解除膽汁淤積、改善肝功能、調節凝血和免疫功能,減少術前準備時間。
利用PTCD管形成的纖維竇道可行經皮經肝穿刺膽道鏡探查術(PTCS)為無法手術的肝內外膽管結石患者取石治療,穿刺置管後一般需要4~6周時間形成成熟的纖維竇道。
根據以上內容,參照PTCD2010年的質量改進指南,總結其適應證:(1)惡性梗阻性黃疸需姑息性膽道減壓治療;(2)良性膽道狹窄或急性膽管炎需膽道引流減壓;(3)膽道手術需術前減黃準備;(4)需經皮膽道入口行支架植入、狹窄膽道擴張、結石或異物取出、近距離放射治療;(5)需經皮膽道入口行膽道造影或病理活檢為膽道疾病做診斷參考。
併發症
堵塞和脫位:當引流管引流液突然減少或未見引流液,黃疸復發,應考慮引流管堵塞或脫位。血塊、感染灶、腫瘤生長是常見堵塞原因。但阻塞常常發生在患者出院後的家中,因此導管沖洗應包括在日常家庭護理中。
對於脫位,預防重於處理。應仔細牢固將引流管固定在腹壁,防止引流管受壓,最好不要將引流管固定於床邊,患者及家屬意識引流管脫位的危險性,家庭護理至關重要。
出血:一般長期梗阻性黃疸的患者凝血功能差,且穿刺本就易損傷血吧 管造成出血,由於肝臟是實質性器官,一般肝內小血管損傷引起的出血可不需處理;但經擴張器擴張竇道、反覆多次穿刺操作或伴有腹水的患者應注意術後出血。為防止出血術前要充分結合影像學檢查,置入引流管時應在透視下調整到對膽道低張力的位置,術中術後都要密切監測血壓。
感染和發熱:膽汁引流不充分造成膽汁淤積、引流管留置時間過長、腸內容物反流入膽道等因素易造成膽道滋生細菌引發感染。
其他併發症:胃腸道功能紊亂也是常見的併發症。膽汁內大量的膽鹽、膽汁酸等對維持腸道的酸鹼平衡和胃腸功能有重要作用。持續大量膽汁丟失後常導致代謝紊亂,脂溶性維生素缺乏,腸蠕動減緩延滯等。膽汁回輸可減少此併發症的發生。
(以上文章圖片均已獲得包圖網授權)
【來源:中國網醫療頻道】