南陽新野縣52歲的馮女士,2020年8月份開始,經常間斷性咳嗽,有時會有少量白痰。
最開始以為是感冒引起的,就去社群診所瞧了瞧,開了幾盒蘇黃止咳膠囊服用。
吃了一段時間不見效,診所就給加了消炎藥頭孢地尼膠囊,咳嗽依然不見減輕—— 一旦勞累或精神緊張,就容易咳嗽,就是話說多了,也很容易誘發咳嗽,晚上睡前,咳嗽尤為嚴重。就這樣折騰了半年時間。
見診所止不住她的咳嗽,怕拖下去引發肺部感染,她決定去縣醫院看看。2021年2月底,在當地縣醫院,被診斷出肺部小結節,並建議她隨訪觀察三個月。
一聽到這裡,馮女士緊張了,額頭上滲出冷汗。
醫生見狀告訴她,不必太過擔心,結節一般都是良性,大多數腫瘤細胞按一定時間倍增,不會在三個月之內就長得很快,所以只要在醫生指導下進行定期隨訪觀察,密切注意肺部結節的變化,再決定採取相應的措施。
觀察期正是中醫介入的好時機
馮女士可不願在未知的等待中,飽受擔驚受怕的煎熬,她決定主動出擊,尋求中醫的幫助。
她其實並不懂,她只是歪打正著了,命中了一條積極的路——通常發現早期肺結節以後,現代西醫學一般都是觀察它的發展,然後再給出解決方案,基本是等到結節有變化再做處理。
而西醫建議的這段觀察期,如果採用中醫療法,就可以提前介入,充分發揮中醫藥的獨特優勢,對症消除或穩定肺結節,從而儘可能降低癌變的風險。
於是,就這麼因緣和合,她在2021年3月中旬,找到了我。
我的診療過程
3 月18日,馮女士走進我的診室,在我的詢問下,開始給我描述她的症狀——拋開前文說到的持續了半年之久的咳嗽,1個月前,她因感冒後,咳嗽加重,喉癢,乾咳少痰,晝夜均咳,食慾不振,大便乾結。
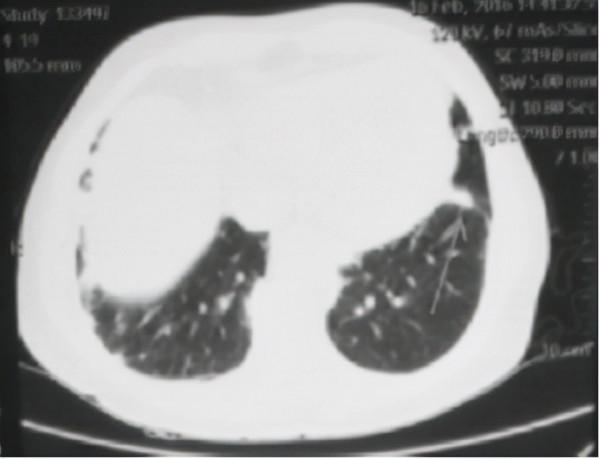
察看她隨身帶來的胸部CT報告,上面顯示,兩肺散在炎症,左肺下葉小結節 ( 見下圖 ) 。
接著察看了她的舌象和脈象:舌偏紅苔薄,脈小弦細。四診合參我辨證馮女士為風痰犯肺,邪鬱化熱。治宜祛風化痰,清肺止咳。
處方如下: 桑白皮、桔梗 、法半夏、南沙參、生石膏、紫菀 、款冬花、炙麻黃、杏仁、炒黃芩、金銀花、射干、葶藶子、瓜蔞皮、甘草等。共21劑,水煎服。
三星期過後複診,馮女士說,服藥後咳嗽大大緩解,咽中仍有痰,咯吐不暢,鼻塞不通,不聞香臭,大便乾結。再次察看了她的舌象和脈象:舌質淡紅苔薄白,脈小弦。治法仍以祛風化痰止咳為主。因熱退,原方去石膏、金銀花,加蘇葉、牛蒡子和白芷,祛風、利咽、通竅。共14劑。
兩週之後三診,馮女士訴說,晨起仍有咳嗽,咽中有痰,咳吐不暢,鼻塞不通,大便乾結,平素兩眼乾澀,視物模糊。舌紅苔薄,脈小弦。辨證為肝腎虧虛,風痰阻肺,上實下虛。
因此轉方以補益肝腎,祛風化痰,利咽通竅為治法。
方藥:桑葉、杏仁、殭蠶、瓜蔞仁 、生地黃、桔梗、法半夏、紫菀、枸杞子、山萸肉、蘇子、萊菔子、枳殼、遠志、蒼耳子 、炙甘草等。14劑,水煎服。
此後,患者堅持每半月一複診,治療總以補益肝腎、祛風化痰為主。治療期間馮女士曾先後新添頭暈、肢麻、牙痛、腰痛、面板紅斑等症狀,均隨症狀加減而愈。
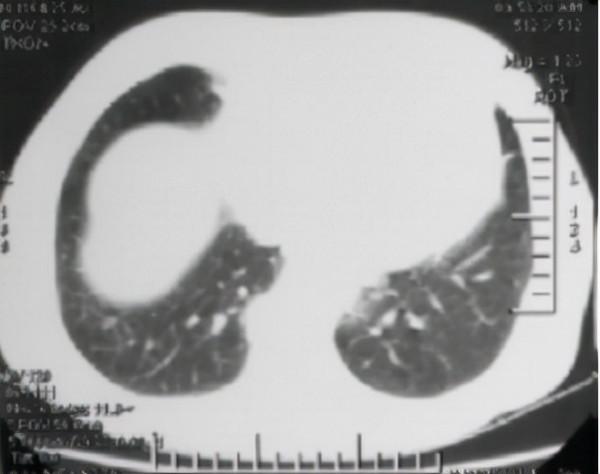
2021年11月30日,馮女士複查胸部 CT;
①左肺上葉下舌段少許陳舊性病灶;
②前片所示左肺下葉小結節未見顯示,考慮炎性結節吸收 ( 見下圖 ) 。
結節吸收,一般人可能從字面意思上不太明白,讓我來告訴你——它的意思就是說,結核結節縮小或者消失了,馮女士再也不用擔驚受怕了。