一提到“尿毒症”、“透析”這些字眼,很多腎友不禁要扶牆站穩。
一方面,腎上線一直在努力提高腎友規範化管理,降低尿毒症發生率;
另一方面,面對病情控制不佳的腎友,腎上線也想傳達給大家一個資訊:不要灰心,尿毒症並不是生命的結束,而是另一種新生活的開始,涅槃重生的開始。
有些患者跟我們說:“我就不想了解這些東西,真到了那一步,我就一了百了”,其實你難以想象,在絕境下人類求生本能有多強。許多當初“抵死不從”的患者們也會發現,原來透析也沒有想的那麼糟糕,早知道這些知識,就不必走那些彎路了。所以咱們敞開心扉,多多提前瞭解。
言歸正傳。
今天我們將從基礎知識、透析前準備、生活注意事項3個方面,30條常識,讓大家提前瞭解透析前的相關知識。
1.腎臟的基本功能是什麼?
腎臟最主要的功能是過濾、淨化血液,形成尿液,透過排尿的方式排出身體不要的廢物和多餘的水。
另外,腎臟還可以調節血壓;刺激造血,促進紅細胞生成;活化維生素D,維持鈣、磷平衡,保持骨骼健康;調節電解質、酸鹼平衡。
2.尿毒症是什麼意思?
通俗理解就是腎臟基本不工作了,而且是永久性的不工作了。
準確的官方定義是:終末期腎衰竭(end-stage renal disease,ESRD),指的是腎小球濾過率(eGFR)不可逆的降至15ml/min/1.73m2以下。
3.腎小球濾過率是什麼意思?
腎小球濾過率,英文縮寫GFR,通俗理解就是腎小球過濾血液的能力。
由於精確計算腎小球濾過率非常複雜,臨床醫生一般用計算工具來大致估算患者的腎小球濾過率(eGFR)。
另,沒有腎病的人,估算腎小球濾過率大於60為正常,不屬於CKD1期和2期
4.尿毒症會讓人有哪些不舒服?
剛咱們瞭解了腎臟的基本功能,那麼腎臟罷工後的症狀,想必大家也能大致推斷出來:
1.頭-頭疼、疲勞、思維模糊
2.口-口中尿素味,厭食
3.肺-呼吸不暢、喘憋
4.胃-噁心、吐
5.泌尿-尿量減少,或者部分患者尿量不變,但代謝廢物依然留在體內
6.雙手雙腳-浮腫
7.面板-面板瘙癢
8.嚴重乏力沒勁、難受
5.肌酐高到多少要透析?
一般來說,大部分終末期患者會在腎小球濾過率(eGFR)5~10,開始透析。
6.到了尿毒症,就要馬上透析了嗎?
並不是到了尿毒症(eGFR小於15)就要透析,有的人尿毒症症狀不嚴重,保守治療期間可能持續約1-2年。
7.是不是早一點透析更好?
並不是。
如果尿毒症患者自我感覺良好,各項指標用藥物暫時可控、依從性高,那麼醫生可能會在密切監測下讓患者相對晚一點透析,畢竟吃藥控制的話,還是會比透析生活質量更高。
頂級醫學雜誌《新英格蘭醫學期刊》一項研究表明,尿毒症晚一點透析並不比早透析差,在死亡率、感染、心血管疾病、透析併發症等方面兩者沒有顯著差異。
當然,如果尿毒症患者狀態比較差,出現無法用藥物糾正的高鉀血癥、心包炎、進行性營養不良等危及生命安全的情況,需立刻透析。
8.聽說有一個地方能治好尿毒症、包降肌酐,我要去試試嗎?
千萬別!
不只是被騙錢,還有可能丟命!
雖然大家也會看到或聽說一些病人剛開始血肌酐很高,高到500,600甚至更高,後來經過治療,肌酐又降到基本正常的,腎小球濾過率又恢復了,確有其事!
但這些情況是急性或亞急性腎衰竭,不是終末期腎衰竭。把急性腎衰竭患者的腎功能恢復,宣傳成治好了尿毒症,不是傻就是壞!
9.一旦透析,就得一直透嗎?
一般是的。
由於患者自身腎功能已經完全喪失,需要持續性依靠透析來清除廢物和水。
成功的腎移植可以讓患者擺脫透析。
(急性腎衰竭的暫時性透析支援,不在本文討論範圍)
10.難道除了透析,尿毒症就沒別的法子了嗎?
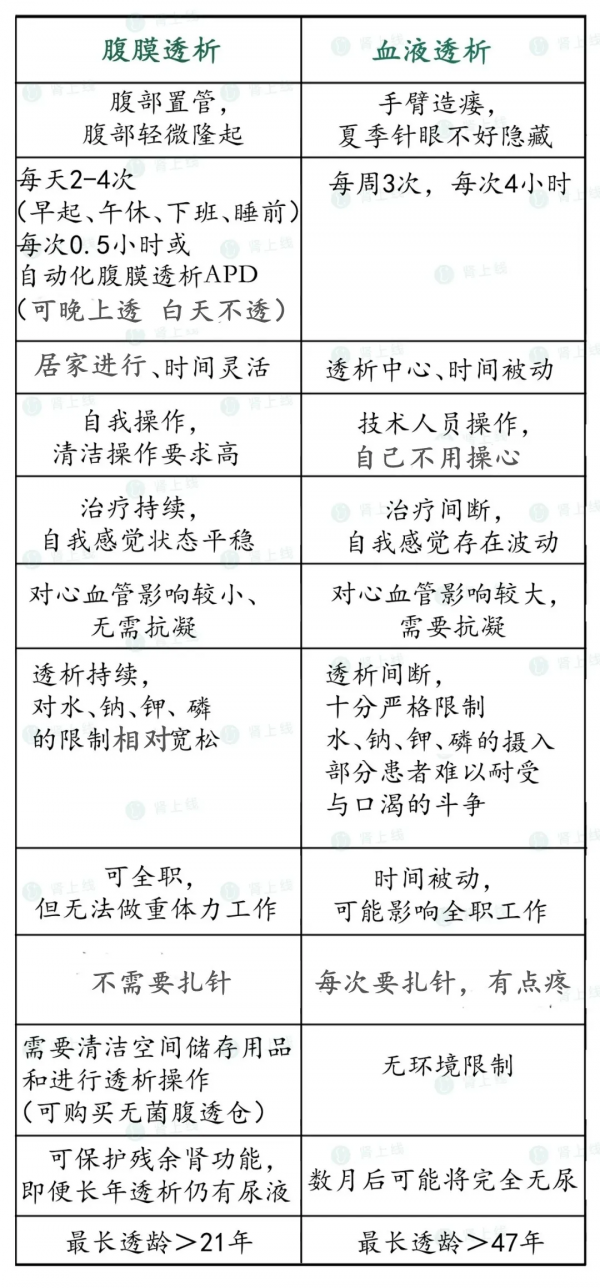
尿毒症的替代治療方案有三種:
血液透析、腹膜透析和腎移植。
絕大部分腎病患者,三種方式都可以選,都適合。在經濟條件許可、符合移植條件的情況下,腎移植通常是最優解。
這三者並不是非此即彼,而是相輔相成的。比如一個患者先開始腹膜透析或血液透析,等狀態穩定了腎源也等到了,再進行腎移植。或者腎移植過後十幾年幾十年,再進行血透或腹透。
11.腹透和血透,誰更好?
目前認為,血透和腹透之間的預期結局是相當的,沒有一定的誰比誰好,所以選擇主要基於個人意願和可接觸到的醫療資源。
12.是不是透析就完了?活不了多久了!
不是!
可能很多患者覺得一旦尿毒症了,就算活下來也是廢人一個。其實不是這樣的。
比起其他終末期疾病,腎病終末期真的算不幸中的“萬幸”了。這麼說可能有些不恰當。
比如各類晚期癌症不管患者願不願意,有沒有錢,想活得有質量而且活得長,挺難的。而腎病到了終末期,只要患者願意配合,並且有一定的經濟基礎,要想逍遙的過幾十年,並不是很難的事情。
該透析透析,不透析的時候,跳跳廣場舞,湖邊溜達溜達,釣釣魚,弄個菜園子種種菜,日子不要太瀟灑哦。
我經常掛在嘴邊的一位作家,史鐵生,40歲透析,業餘寫作養活自己,活到60歲。現在透析技術比他那個年代好多了,大家可以更有信心。
而且,經濟上的問題,腎上線也一直在努力,我們希望用保險的方式解決腎友們對尿毒症花費的擔憂。我們目前已經參與開發了3款腎病患者可以買的帶病險。
13.透析要花多少錢?
每個尿毒症患者都享有國家醫保,透析的話,國家出大部分的錢,個人出少部分的錢。
各個地區報銷比例略有不同。
血透大約10萬/年,以北京為例,報銷約90%,個人自掏腰包約1萬/年。
腹透大約8萬/年,以北京為例,報銷約90%,個人自掏腰包約8000元/年。
不過這些費用是最基礎的,有一些改善患者生活狀態的新藥或者更先進的技術手段,不屬於報銷範疇的,自己要花更多的錢。
14.腎移植要花多少錢?
腎移植有一部分是可以報銷的,有一部不能報銷。
親屬腎移植,患者自掏腰包約10餘萬。非親屬腎移植,患者自掏腰包約30萬。
由於尿毒症後比較長一段時間患者不能工作,只有出錢,沒有收入,所以提前規劃好財務,是活得長、活得好的重要保障。
15.人工腎離我們遠嗎?
目前,我們比較看好,而且離患者也很近的是---居家透析。
隨著家庭血透、家庭自動化腹透的普及,患者將擁有比現在更高的生存質量。
而人工腎,比如大家比較期待的植入式人工腎,豬腎移植,我們可以保持期待,但這些都還有很多難題沒有解決,離大規模應用為時尚早。
16.腎病到了哪個階段,必然會得尿毒症?
一般來說,到了CKD4期,終末期腎衰竭不可避免。因此,從CKD4期開始,我們要密切關注腎病併發症,積極做好透析前的心理和生理準備工作。
拖到不行了再去醫院,患者要遭的罪多得多,花的錢也更多,需要在脖子或大腿插入緊急透析導管。而如果患者提前就做好了準備,建立了透析通路,就不需要遭這一茬子罪。
17.透析通路要提前多久做?
一般來說:
選血液透析,提前6個月建立自體動靜脈內瘻(以防第一次建立失敗,提前預留第二次時間)。
選腹膜透析,提前2周置入腹透管(緊急情況可置管後24-48小時啟動腹透)。
18.需要關注哪些指標?
到了腎衰竭而還沒有開始透析,那麼我們需要密切關注:
血壓評估:在家每天測2次,取2次平均值
腎功能:血肌酐、尿素
電解質:尤其關注有沒有血鉀升高
貧血評估:血紅蛋白
血糖評估:血糖,糖化血紅蛋白
CKD-MBD評估:血鈣、磷、iPTH
營養評估:包括體重、血白蛋白等
心功能
把相關併發症控制好,延緩進入透析時間,降低心血管疾病風險
19.需要多久隨訪一次?
每1-2個月隨訪一次
20.另外,還有一件非常重要的事叮囑,上肢血管的保護☟:
21.腎衰竭還需要低蛋白飲食嗎?
從上文我們知道,進入腎衰竭,也不是說立馬就要透析。針對腎衰竭的患者,透前和透後的飲食是不一樣的。
透析前,為了儘可能延緩進入透析,採取的是:優質低蛋白飲食;
透析後,不需要採取低蛋白飲食,患者也要轉變觀念,改為:充足蛋白飲食。
什麼叫低蛋白,什麼叫充足蛋白,具體解釋→這篇文章值得所有腎友學一學!
22.怎麼吃肉?
一些腎衰竭患者不敢吃肉,一吃就發現磷高了。別用全素食的方式來降磷,這樣容易營養不良!
每天咱們2兩肉該吃吃。吃肉有技巧:
我們可以把肉先切片水煮10分鐘,然後再炒。這樣會去掉許多的磷。→一種簡單又能有效降鉀降磷的方式,分享給腎功能不全和透析腎友!
23.蛋能吃麼?
蛋的營養很豐富,腎衰竭的患者每天都可以吃蛋。
如果磷高的話,咱們可以先暫停蛋黃,每天吃2-3個蛋清。如果磷控制挺好,可以每天有蛋清,隔日吃一個黃。
22.奶能喝麼?
每天可以喝一杯約200ml的奶,純牛奶、酸奶、奶粉、羊奶、駝奶...愛喝哪種都可以。
24.蔬菜、水果怎麼吃?
由於腎衰竭患者容易發生高鉀血癥,而許多蔬菜水果的鉀都是比較豐富的,鉀多的蔬果要注意限量,優先低鉀的蔬果
25.主食怎麼吃?
未透析前,吃1頓普通主食(比如中午),另外2頓可以吃低蛋白主食:比如低蛋白米、低蛋白麵、麥澱粉、粉絲、紅薯粉等,這些主食的蛋白質幾乎為0,減少蛋白質攝入的同時又保證營養供應,延緩進入透析。
26.可以吃玉米、小米、黑米等粗糧嗎?
可以。
很多人怕粗糧高鉀、高磷,其實咱們又不是頓頓只吃粗糧,細糧的同時適量搭配粗糧,蛋白質、鉀、磷變化不大→還在說“腎不好千萬別吃小米、玉米、燕麥等粗糧”?專業營養師告訴你真實資料
27.水怎麼喝?
透析的患者,嚴格限水。通常每日液體量1L以內,這個液體量包括水,茶水,奶,湯等所有的。
如果尚未透析,尿量也還可以,身上也不腫,血壓也控制正常,那麼,我們可以適度放寬喝水限制,按照正常量每天喝1500ml。
28.可以運動嗎?
很多患者覺得“我的腎功能都這麼差了,不能運動了吧?”
請注意,預防心血管疾病,是腎衰竭患者頭等大事,是導致腎衰竭患者死亡的頭號原因。
注重運動鍛鍊,就是預防和改善心血管疾病非常重要的一環節,不要聽別人瞎說腎衰竭不能運動。在身體允許的情況下,可以走走路,騎騎車,情況穩定體力好的還可以跑跑步,越不動身體素質越差,預後越糟糕。
29.最後,要叮囑一下:
別相信那些天花亂墜降肌酐的廣告,都是假的!
血肌酐高是腎衰竭產生的結果,而不是原因,降肌酐,並不會改變腎衰竭的事實。好好體會這段話的意思。
後面花錢的地方多著,不要再把救命錢都浪費了!
△截圖來源:澎湃新聞
就像透析後,患者血肌酐也會立刻降下來,但並沒有改變尿毒症的事實。
同理,你尋覓神藥降肌酐,有些藥是能起到這方面作用,增加肌酐排洩,看著血肌酐是會下來,卻並沒有改變腎衰竭的事實,最終該透析還是要透析。
30.保持一個好心態,科學的態度,比什麼都重要!
我們經常跟患者說,腎病不可怕,可怕的是盲目恐慌!
在這個新藥層出不窮,新技術層出不窮的時代,保持一個好的心態,相信科學,未來可期!