01
消化內科成功開展首例經口膽道鏡診療技術
近日,消化內科李曙暉主任帶領團隊在介入室醫護人員配合下,成功開展我院首例經口膽道鏡診療技術,填補了本地區空白。
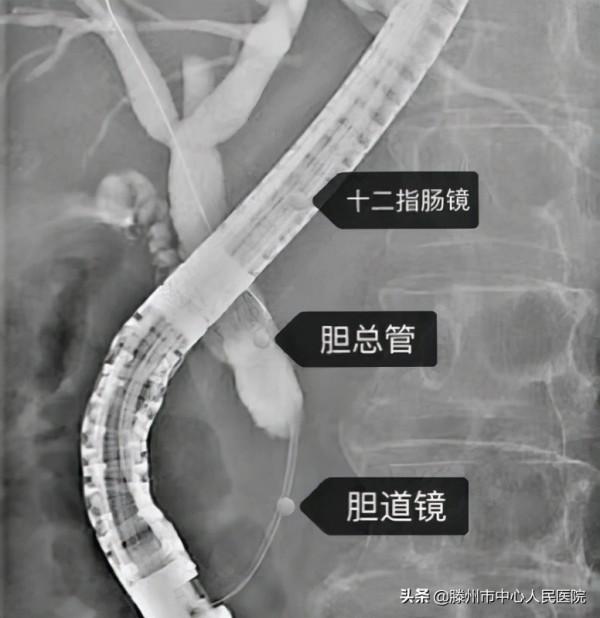
患者老年女性,因腹痛入院,經檢查發現膽管、胰管擴張,經強化CT及MRI等檢查均未能明確擴張原因。李曙暉主任團隊應用經口膽道鏡診療技術,術中膽道鏡發現膽總管下端狹窄,中上段擴張,考慮為胰腺癌外壓所致。診斷明確後轉入相關科室行手術治療,術後病理診斷為胰腺癌。
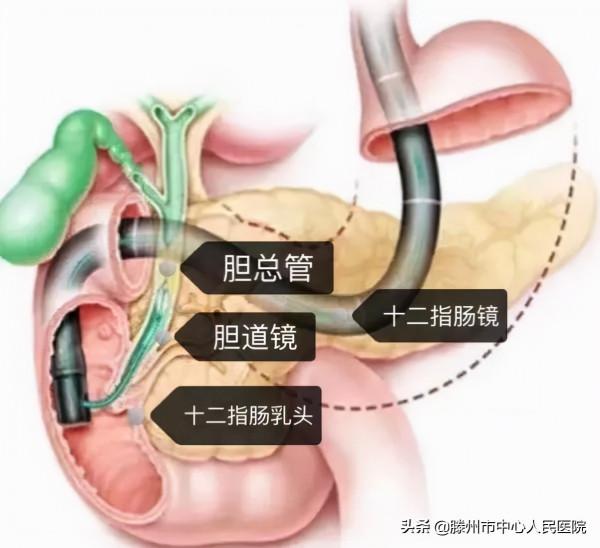
經口膽道鏡診療技術是透過十二指腸鏡將膽道鏡送入膽胰管直視管腔內部,從而完成對膽胰疾病診療的技術。該技術可使人體膽胰管結構進行動態清晰的視覺化觀察,並可進行活檢及治療,具有高畫質晰影象、纖細管徑、大直徑活檢通道、精細化診療器械、操作靈活等特點。
經口膽道鏡診療技術的適應症:1.疑有膽胰管內腫瘤,須行活組織檢查者;2.原因不明的黃疸,經各種影像學檢查可疑膽胰管病變者;3.膽胰管內巨大結石及取石困難,須在膽道鏡下行液電或鐳射碎石者;4.疑有膽胰管出血,須行膽道鏡檢查以明確出血原因者;5.膽囊息肉及膽囊腫瘤的組織活檢。
我院消化內科消化介入團隊自上個世紀九十年代開始,在學科帶頭人柴同海主任醫師(山東省醫學會消化病介入診療分會第一、二屆副主任委員、第三屆顧問)的帶領下,逐漸發展壯大。每年開展各類消化介入手術1000餘例,積累了豐富的經驗,可以開展包括ERCP(逆行胰膽管造影及膽胰管取石、膽管支架置入術、胰管支架置入術、鼻膽管引流術)、TACE(經肝動脈栓塞化療術)、TIPSS(經頸靜脈肝內門體分流術)、PSE(部分脾動脈栓塞術)、PTVE(經皮經肝食管胃底曲張靜脈栓塞術)、PTCD(經皮肝穿刺膽道引流術)、消化道支架置入術、消化道狹窄球囊擴張術、鼻空腸管置入術、消化道出血血管造影栓塞術等多項技術。
此項技術的開展應用顯著提升了我院消化內科的介入診療水平,提高了膽胰疾病的診治率,為廣大患者帶來福音。
02
消化內二科成功開展首例畢II式胃大部切除術後ERCP取石術
近日, 消化內二科成功開展首例畢Ⅱ式胃大部切除術後復發難治性膽總管結石的ERCP取石手術。
患者81歲高齡女性,既往胃大部切除畢Ⅱ式吻合術後30餘年,因發熱、腹痛入院,診斷為膽總管結石、急性梗阻性化膿性膽管炎。患者存在高齡、感染性休克等情況,病情複雜危重,蓋偉主任立即爭分奪秒組織科內專家仔細分析討論病情,決定首選ERCP取石術。
與家屬充分溝通後,蓋偉主任和田宗彪主治醫師開始內鏡下取石術,交替使用十二指腸鏡和胃鏡找到改道後的十二指腸乳頭,透過胃鏡完成插管、乳頭擴張成型、取石及鼻膽管置入,順利完成手術。術後,患者腹痛、發熱、黃疸等症狀消失,三天後順利出院。
畢II式術後患者行ERCP與一般普通患者相比,手術難度很大,要求術者有極高的技術水平及經驗。它的主要難點有:1.吻合口岔路口的抉擇。由於消化道重建後輸入袢、輸出袢辨別極為困難,輸入袢太長,內鏡無法到達十二指腸乳頭,如果錯誤地選擇了輸出袢的方向進鏡,將不可能找到目標。2.內鏡行走方向相反,操作反常化。常規內鏡操作從胃到十二指腸降段乳頭,自上而下,順勢而行;而畢II式吻合術後卻要逆流而上。術者操作極不順手,且腸道反折處內鏡透過困難,很容易造成腸道穿孔。3.採用胃鏡而非十二指腸鏡取石操作難度係數成倍增加。以上原因導致該類患者ERCP成功率僅有普通人群的三分之一,此類患者若行常規治療轉外科行開腹手術,創傷大,癒合慢,對患者身體各項指標要求高,術後容易併發其他膽道疾病。且該患者高齡,基礎疾病較多,外科手術風險更大。採用內鏡下取石則創傷小、手術時間短、術後恢復快、住院時間短。
此次手術的成功,不僅開創了棗莊市消化內鏡診療的新篇章,更體現了我院消化內科強大的團隊協作精神和勇於創新、開拓新途徑的精神,拓寬了ERCP的適應人群,給更多患者帶來福音。(孟 賽 劉平平)