上海市甲狀腺癌發病率為77.2/10萬。手術是根治甲狀腺癌的主要治療方法。對於發現時甲狀腺癌已對外侵犯嚴重,或甲狀腺癌、食管癌淋巴結轉移累及喉返神經時,是否能夠在根治腫瘤的時候,最大程度地保護和修復喉返神經是業界多年來的一個難題。
近日,復旦大學附屬腫瘤醫院頭頸外科嵇慶海教授、王玉龍教授領銜團隊,在全球首發自主設計的一個全新喉返神經修復手術的“中國術式”,在國際頭頸腫瘤協會聯合會(IFHNOS)、國際口腔腫瘤學院官方雜誌《Head & Neck》以封面文章的形式發表,同期發表手術影片,供同行學習和交流。
喉返神經是人體控制聲帶活動的重要神經。單側喉返神經的功能喪失,會引起聲音嘶啞和飲水嗆咳;雙側功能喪失則會引起呼吸困難、發音和進食障礙。喉返神經保護一直以來是甲狀腺癌手術中每個外科醫生必須小心、小心、再小心的一個操作。復旦大學附屬腫瘤醫院擁有全國最大的甲狀腺癌手術量,其中不乏大量晚期和再次手術的病人,運用術中神經解剖和神經監護等手段均達到了甲狀腺癌手術中喉返神經的有效保護,比肩國際一流水平。
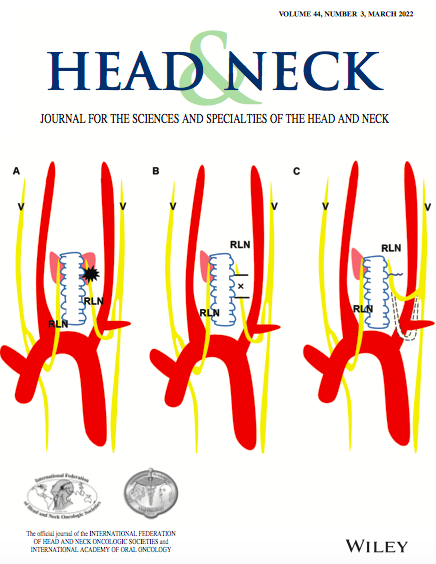
臨床中,一些患者前來就診時甲狀腺癌已經“長得非常大”,侵犯嚴重累及氣管及喉返神經,還有一些食管癌的患者就診時淋巴結已經轉移到喉返神經區域。王玉龍教授解釋,手術中外科醫生為了能夠完整切除腫瘤,需要將受累的喉返神經進行節段性切除。由於喉返神經重要的生理功能,喉返神經節段性切除後的修復問題一直是業界的世界性難題之一。
目前喉返神經節段性切除後的傳統修復術式主要為三種:直接拉攏縫合、切除其他神經橋接喉返神經斷端、切斷膈神經或者舌下神經袢與喉返神經斷端吻合。
王玉龍教授指出,這三種術式都有自己的劣勢。
“比如第一種手術方式縫合張力太大,僅僅適用於缺損較短的情況;第二種術式在過程中需要進行兩次吻合,損傷另外一個神經,橋接神經生長路徑太長影響效果;最後一個修復方法
會損傷另外一根運動神經,主幹神經不是喉返神經母體迷走神經,腦部的功能區需要吻合後進一步學習鍛鍊,對患者的生存質量造成影響。”王玉龍教授說,儘管這些方法在臨床中廣泛使用,但是侷限和不足一直困擾著我們,我們也一直在探索新的術式,著力解決這些問題。
近年來,復旦大學腫瘤醫院頭頸外科嵇慶海教授、王玉龍教授透過大量複雜甲狀腺癌手術的臨床經驗總結,首次在全球創新性的設計了透過直接將喉返神經斷端從頭臂幹下方逆行解剖至迷走神經,在頸總動脈後方與入喉處喉返神經吻合的手術方法,有效解決了傳統修復手術的不足和侷限。
嵇慶海教授表示,這種新的手術方式聽起來相當專業,其實道理是非常容易理解,這就是類似透過改道來解決距離問題,同時是一次吻合、自身吻合、無張力吻合。再通俗一點說,我們可以把神經比作電線,起點為A,喉嚨比作電燈,為終點C,通電喉嚨才有功能,自然狀態下電線是從A出發,繞道到鎖骨下動脈B點,再到喉嚨C點,而B-C段經常有腫瘤侵犯,就會出現切除後的缺損,傳統方法就是找其他電線橋接,或者從其他房間再接一根電線,這樣都會影響其他房間的供電,而新方法就是,直接讓現有的電線不再繞道B點,透過改道直接接到C點來完成A-C的通電。
據統計,目前這項新的手術方式已完成了20餘例患者,效果很好,病人的聲音嘶啞均在半年內不同程度的恢復。與此同時,嵇慶海教授、王玉龍教授也將這個重要創新術式從實踐的層面做好理論分析和總結,並在投稿到錄用不足5月的時間內,在國際頭頸腫瘤協會聯合會、國際口腔腫瘤學院官方雜誌《Head & Neck》以封面文章的形式全球首發文章和手術影片。
文章投稿程中,受到雜誌編輯的高度好評。發表後,國內外同行對手術方法表示極大的認同,斯坦福大學頭頸外科主任Holsinger教授,中國抗癌協會頭頸腫瘤專委會副主委、北京同仁醫院頭頸外科主任房居高教授等專家學者均認為該術式是解決右側喉返神經節段性缺損修復的最好方法之一,具有原創性和實用性。
據悉,復旦大學腫瘤醫院頭頸外科始終致力於手術方法的創新和實踐。醫院榮譽教授、頭頸外科王弘士教授,曾在國際上最先設計了舌骨下肌皮瓣用於頭頸部腫瘤缺損的修復,獲得國家科技進步獎。近年來,在嵇慶海教授和王宇主任的帶領下,始終致力頭頸部腫瘤多學科綜合診治理念和技術的創新,在甲狀腺癌的綜合診治方面取得了一系列成就,2021年甲狀腺癌手術量達到7600臺,為全國第一。科室自主創新的多項甲狀腺癌診治理念和手術技巧,在國內數十家單位獲得推廣和使用,造福廣大甲狀腺癌患者。
作者:唐聞佳鍾軒
編輯:唐聞佳