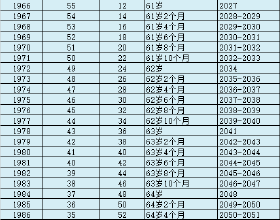
在過去的幾年裡,免疫檢查點抑制劑(ICIs)為各種型別的癌症的治療帶來了新的方向。
在CheckMate 227試驗中,無論PD-L1的表達水平如何,與細胞毒性化療相比,納武利尤單抗和伊匹木單抗的聯合治療可改善非小細胞肺癌(NSCLC)患者的預後。但ICIs可引起免疫相關不良事件(irAE),包括I型糖尿病(DM)。
SARS-CoV-2感染(COVID-19)目前是一場全球大流行。癌症患者接受ICIs治療時接種疫苗的安全性仍不清楚。
2022年2月14日,《胸腔腫瘤雜誌》報告了一例接受PD-1和CTLA-4抑制劑聯合治療的非小細胞肺癌(NSCLC)患者在接種 COVID-19疫苗(輝瑞BNT162b2)後不久出現糖尿病酮症酸中毒(DKA)。該患者既往無糖尿病史。
糖尿病酮症酸中毒(DKA)是糖尿病最常見的急性併發症,常見於I型糖尿病,多發生於代謝控制不良、伴發感染、嚴重應激、胰島素治療中斷以及飲食失調等情況。嚴重者出現意識不同程度的障礙及昏迷,甚至導致死亡,幼齡或高齡、昏迷、低血壓的患者死亡率尤其偏高。
案例分析
一名65歲的女性被診斷為肺腺癌並腦轉移。她沒有靶向治療的候選驅動致癌基因,並且PD-L1腫瘤比例評分為陰性。
儘管她患有胰腺導管內乳頭狀粘液癌/瘤(IPMC/IPMN),但在診斷時及之後均未患有糖尿病。因此,密切觀察導管內乳頭狀粘液癌的情況。
因為在診斷時發現了轉移性肺癌引起的無症狀的全垂體功能減退症,她開始使用氫化可的松、左甲狀腺素和去加壓素。隨後,開始接受了納武利尤單抗聯合伊匹木單抗治療。她總共接受了7個多月(六個週期)的治療,病情得到了完全控制。
圖注:胸部病變和IPMN的CT影象診斷和ICIs治療7個月後的CT影像。(a)確診時(左側)和ICIs治療7個月後(右側)胸廓病變的CT影象。經納武利尤單抗和伊匹木單抗聯合治療6個週期後,NSCLC得到完全控制。(b)確診時(左側)和ICIs治療7個月後(右側)IPMN病變的CT影象。7個月以上未觀察到IPMN的進展。
之後,患者在3周內接種了兩次COVID-19疫苗。第一次注射後,患者出現低燒、關節疼痛,並且注射部位周圍出現紅斑。第二次注射後幾天,患者出現疲勞、食慾減退和軀幹大面積紅斑。
實驗室檢測表明糖尿病酮症酸中毒(DKA)。雖然血漿C肽水平在正常範圍(0.8~2.5 ng/mL),但尿C肽水平(42.0~79.0μg/d)明顯下降。血清抗IA -2(胰島素瘤相關蛋白-2)、胰島素和穀氨酸脫羧酶(GAD)抗體水平均正常。血清抗鋅轉運蛋白8和胰島細胞抗體未獲得。這些資料提示I型糖尿病急性發作。
腹部計算機斷層影象顯示無進展的胰腺導管內乳頭狀粘液癌/瘤。患者最終因胰島素依賴型糖尿病出院,並重新接受納武利尤單抗單藥治療。到目前為止,她還沒有出現其他不良反應。
結論
輝瑞BNT162b2疫苗的臨床試驗表明,預防COVID-19的有效性為95%,嚴重不良事件的發生率低。然而,癌症患者僅佔參與者的4%。這種疫苗在癌症患者中的安全性,尤其是接受免疫治療的患者,尚未得到充分評估。有相關研究人員推測,該案例患者的糖尿病酮症酸中毒的突然發作和永久的胰島素依賴可能是由免疫相關不良事件和疫苗免疫原性的協同作用引起的。
接受免疫治療的癌症患者接種COVID-19流感疫苗可能存在免疫相關不良事件的風險。因此,在接受免疫治療的癌症患者中,COVID-19疫苗接種後的免疫介導性疾病應引起更多關注。
參考來源:
https://onlinelibrary.wiley.com
【重要提示】本公號【家屬說】文章資訊僅供參考,具體治療謹遵醫囑!