本文引用:石小雪, 鄭晉華, 馬建軍, 王治東, 孫文華, 慄銘檢, 黃珅, 胡世玉, 李東昇. 帕金森病患者發生吞嚥困難的危險因素研究. 中國全科醫學[J], 2022, 25(06): 669-674 doi:10.12114/j.issn.1007-9572.2021.02.066
SHIXiaoxue, ZHENGJinhua, MAJianjun, WANGZhidong, SUNWenhua, LIMingjian, HUANGShen, HUShiyu, LIDongsheng. Risk Factors of Dysphagia in Parkinson's Disease. Chinese General Practice[J], 2022, 25(06): 669-674 doi:10.12114/j.issn.1007-9572.2021.02.066
帕金森病(Parkinson's disease,PD)是臨床常見慢性進行性神經退行性疾病之一,據統計,年齡≥65歲的中國人群PD發病率約為1.7%[1]。PD的臨床表現主要包括靜止性震顫、肌強直、運動弛緩等運動症狀和神經精神症狀、認知功能損傷、自主神經系統損傷等非運動症狀(non-motor symptoms,NMS)[2,3,4]。吞嚥困難為PD患者常見NMS之一,可導致肺炎、營養不良和患者生活質量下降[5]。研究表明,PD患者吞嚥困難發生率為35%~82%[6],而口期、咽期橫紋肌僵硬和運動緩慢、食管平滑肌和橫紋肌運動障礙、咽部感覺障礙等均是導致PD患者出現吞嚥困難的原因[7]。目前,國內外關於PD患者發生吞嚥困難的危險因素研究較少。本研究旨在探討PD患者發生吞嚥困難的危險因素,以期為減少PD患者吞嚥困難的發生提供參考依據。
1 物件與方法
1.1 研究物件
連續收集2018年6月至2019年12月河南省人民醫院收治的PD患者107例,其中男59例,女48例;年齡43~84歲,平均年齡(63.9±9.2)歲;病程1~15年,平均病程(4.8±3.9)年。本研究經河南省人民醫院醫學倫理委員會稽核批准〔審批號:<2019>倫審第(76)號〕,所有患者對本研究知情並簽署知情同意書。
1.2 診斷標準
PD的診斷參照國際帕金森病及運動障礙協會制定的PD診斷標準:(1)納入標準:①運動弛緩;②肌強直;③靜止性震顫。(2)支援標準:①經多巴胺治療有效;②出現左旋多巴誘導生物異動症;③既往或本次臨床檢查發現單個肢體的靜止性震顫;④存在嗅覺減退或喪失,或顱腦超聲顯示黑質異常高回聲(>20 mm2),或心臟間碘苄胍閃爍顯像法顯示心臟去交感神經支配。(3)排除標準:①存在明確的小腦共濟失調或小腦性眼動異常;②出現向下的垂直性核上性凝視麻痺或向下的垂直性掃視選擇性減慢;③發病後5年內確診為高度懷疑的行為變異型額顳葉痴呆或原發性進行性失語;④發病3年後仍侷限於下肢的帕金森樣症狀;⑤多巴胺受體阻滯劑或多巴胺耗竭劑治療誘導的帕金森綜合徵,且藥物劑量、療程與藥物性帕金森綜合徵相一致;⑥儘管病情嚴重程度為中重度,但患者對高劑量左旋多巴治療缺乏明顯的治療應答;⑦存在明確的皮質複合感覺喪失及肢體觀念運動性失用或進行性失語;⑧分子神經影像學檢查發現突觸前多巴胺能系統功能正常;⑨存在明確可導致帕金森綜合徵或疑似與患者症狀相關的其他疾病,或專業醫師基於全面的診斷評估判斷患者可能為其他綜合徵而非PD[8]。
本研究從一般資料、生化指標、帕金森病運動症狀和非運動症狀等方面分析了帕金森病患者發生吞嚥困難的危險因素,結果發現統一帕金森病評分量表(UPDRS)Ⅲ評分≥35分、流涎、漢密爾頓焦慮量表14項版(HAMA-14)評分≥13分、尿酸<251 μmol/L是帕金森病患者發生吞嚥困難的獨立危險因素,且以上4項指標對PD患者吞嚥困難的發生均具有一定預測價值,提示臨床應注意帕金森病患者的運動症狀、流涎情況、焦慮情緒及尿酸水平,以及時發現吞嚥困難並進行干預。
1.3 納入與排除標準
納入標準:(1)臨床確診;(2)未接受過吞嚥困難相關治療。排除標準:(1)經顱腦CT或磁共振成像(MRI)檢查證實為腦血管疾病、腦炎、創傷等所致帕金森綜合徵、帕金森疊加綜合徵;(2)嚴重認知障礙;(3)因語言障礙、構音障礙和失聰、失語等而不能配合完成相關檢查;(4)嚴重心、肺、肝、腎疾病或腫瘤等慢性消耗性疾病;(5)精神障礙;(6)其他可能引起吞嚥困難的疾病;(7)應用抗膽鹼能藥物治療。
1.3 觀察指標
1.3.1 一般資料
記錄所有患者性別、年齡、病程、合併症及用藥情況,並計算總左旋多巴等效劑量(levodopa equivant daily dose,LEDD)。
1.3.2 吞嚥困難發生情況
由經過培訓的專科醫師在安靜環境下一次性完成所有患者量表評估工作。採用吞嚥障礙問卷(Swallowing Disturbance Questionnaire,SDQ)判斷所有患者吞嚥困難發生情況。SDQ共由15個問題組成,其中5個問題與PD患者口期吞嚥功能有關,10個問題與PD患者咽期吞嚥功能有關,評分標準如下:前14個問題計0~3.0分,其中無吞嚥障礙計0分,有嚴重吞嚥障礙計3.0分;第15題用"是"或"否"評價,"是"計2.5分,"否"計0.5分。SDQ評分越高表明吞嚥困難程度越重,>11.0分定義為吞嚥困難[9]。需注意的是,吞嚥困難的評估需在服用抗PD藥物後1~2 h完成,以確保患者處於"開期"。
1.3.3 疾病分期與嚴重程度
(1)Hoehn-Yahr分級(H-Y分級)。H-Y分級主要評估患者受疾病影響程度,分為1~5級,其中1~2級定義為早期,3~5級定義為中晚期[10]。(2)統一帕金森病評分量表(Unified Parkinson's Disease Rating Scale,UPDRS)分為UPDRS Ⅰ、UPDRS Ⅱ、UPDRS Ⅲ 3部分,分別反映PD患者精神行為、日常生活能力和運動症狀。UPDRS Ⅰ評分總分為16分,評分越高表明精神行為越差;UPDRS Ⅱ評分總分為52分,評分越高表明日常生活能力越差;UPDRS Ⅲ評分總分為108分,評分越高表明運動症狀越重。
1.3.4 流涎發生情況
採用帕金森病唾液分泌臨床分級量表(Sialorrhea Clinical Scale for Parkinson's Disease,SCS-PD)判斷流涎發生情況。SCS-PD共包括7項問題,綜合反映流涎對患者生活質量的影響,其中第1項問題主要為了解患者1 d中流涎出現時間,第2項問題主要為了解患者夜間睡眠時流涎情況,第3、6項問題主要為了解患者晝間流涎情況及流涎嚴重程度,第4、5、7項問題主要為了解流涎對患者進食、說話、外出約會的影響[11]。
1.3.5 焦慮、抑鬱程度及認知功能
採用漢密爾頓焦慮量表14項版(Hamilton Anxiety Scale-14,HAMA-14)評價所有患者焦慮程度,總分56分,評分越高表明焦慮程度越重。採用漢密爾頓抑鬱量表24項版(Hamilton Depression Scale-24,HAMD-24)評價所有患者抑鬱程度,總分84分,評分越高表明抑鬱程度越重。採用簡易智慧精神狀態檢查量表(Mini-mental State Examination,MMSE)評價所有患者認知功能,評分<24分判定為認知障礙。
1.3.6 尿酸和同型半胱氨酸水平
採集所有患者清晨空腹靜脈血5 ml,使用Co-has8000全自動生化分析儀完成尿酸和同型半胱氨酸水平測定。
1.4 統計學方法
採用SPSS 25.0統計學軟體進行資料分析。本研究計量資料均符合正態分佈,以(x±s)表示,組間比較採用成組t檢驗;計數資料以相對數表示,採用χ2檢驗;PD患者發生吞嚥困難的危險因素分析採用多因素Logistic迴歸分析;繪製受試者工作特徵(ROC)曲線以分析多因素Logistic迴歸分析篩選出的危險因素對PD患者發生吞嚥困難的預測價值,並計算靈敏度、特異度、約登指數。以P≤0.05為差異有統計學意義。
2 結果
2.1 吞嚥困難發生情況
107例PD患者中45例發生吞嚥困難(觀察組),62例未發生吞嚥困難(對照組),吞嚥困難發生率為42.1%(45/107)。
2.2 單因素分析
兩組患者性別、病程、高血壓發生率、糖尿病發生率、冠心病發生率、總LEDD及同型半胱氨酸水平比較,差異無統計學意義(P>0.05);兩組患者年齡、H-Y分級、UPDRS Ⅰ評分、UPDRS Ⅱ評分、UPDRS Ⅲ評分、流涎發生率、HAMA-14評分、HAMD-24評分、MMSE評分及尿酸水平比較,差異有統計學意義(P≤0.05),見表1。
Table 1 Univariate analysis of influencing factors of dysphagia in PD
2.3 多因素Logistic迴歸分析
以單因素分析中差異有統計學意義的指標為自變數,以吞嚥困難發生情況為因變數進行多因素Logistic迴歸分析(變數賦值見表2),結果顯示,UPDRSⅢ評分≥35分、流涎、HAMA-14評分≥13分、尿酸<251 μmol/L是PD患者發生吞嚥困難的獨立危險因素(P<0.05),見表3。
Table 2 Assignment for potential influencing factors of dysphagia in PD analyzed using multivariate Logistic regression analysis
Table 3 Multivariate Logistic regression analysis of potential influencing factors of dysphagia in PD
2.4 ROC曲線分析
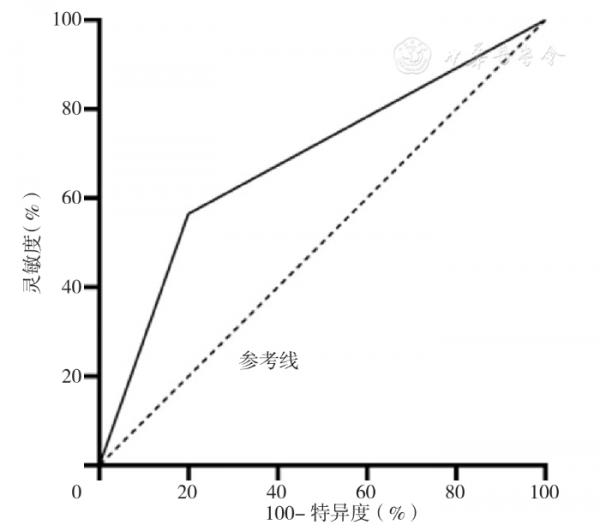
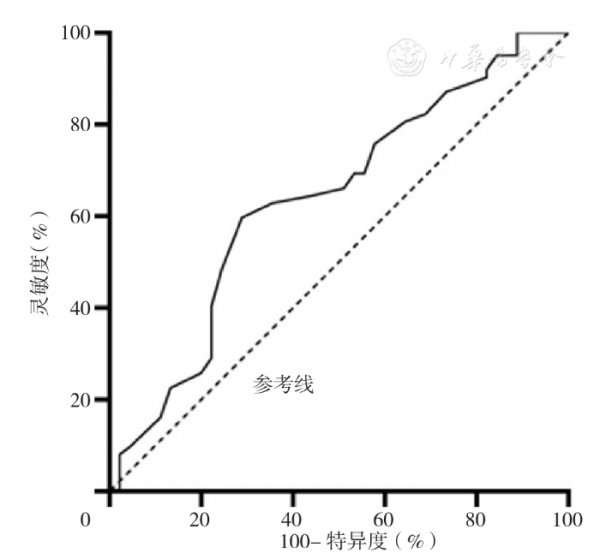
ROC曲線分析結果顯示,UPDRS Ⅲ評分、流涎、HAMA-14評分、尿酸預測PD患者發生吞嚥困難曲線下面積分別為0.750、0.682、0.638、0.670,靈敏度分別為69.4%、56.5%、59.7%、64.5%,特異度分別為80.0%、80.0%、71.1%、66.7%,約登指數分別為0.494、0.365、0.308、0.312(圖1,圖2,圖3,圖4)。
Figure 1
Figure 1 ROC curve for UPDRS Ⅲ score in predicting dysphagia in PD patients
Figure 2
Figure 2 ROC curve for salivation in predicting dysphagia in PD patients
Figure 3
Figure 3 ROC curve for HAMA-14 score in predicting dysphagia in PD patients
Figure 4
Figure 4 ROC curve for uric acid in predicting dysphagia in PD patients
3 討論
既往研究發現,H-Y分級是PD患者發生吞嚥困難的獨立危險因素[12]。本研究結果顯示,兩組患者H-Y分級間存在統計學差異,但H-Y分級並未進入多因素Logistic迴歸方程,與上述研究結果不一致,分析其原因主要與患者H-Y分級不同有關:既往研究中PD患者H-Y分級較均衡[12],而本研究納入的PD患者多為住院患者,H-Y分級主要為2~3級,病情較輕;病情較重的PD患者因年齡偏高、運動症狀及NMS較重、常需使用輔助器械等而外出困難、就診率偏低。
PEREZ-LLORET等[13]研究發現,咽喉部肌肉運動障礙可能是流涎與吞嚥困難共有的發病機制。另有研究表明,PD患者吞嚥困難的發生與受損基底神經核引起的口咽部肌肉運動障礙和肌肉僵硬有關[14],且隨著運動症狀進展,PD患者吞嚥困難會擴散到咽期和口腔期[15],而口咽部吞嚥困難參與流涎的發生[16]。此外,還有研究發現PD患者出現流涎的原因可能是相關吞嚥困難產生的口腔滯留,提示流涎至少是亞臨床吞嚥困難的表現[17]。本研究結果顯示,兩組患者UPDRS Ⅲ評分、流涎發生率間存在統計學差異,且UPDRS Ⅲ評分≥35分、流涎是PD患者發生吞嚥困難的獨立危險因素,二者預測PD患者發生吞嚥困難的ROC曲線下面積分別為0.750、0.682,靈敏度分別為69.4%、56.5%,特異度均為80.0%,約登指數分別為0.494、0.365,提示PD伴吞嚥困難患者運動症狀較重,流涎發生率較高,臨床發現PD患者出現運動症狀、流涎時應密切關注其吞嚥困難發生情況。
本研究結果顯示,兩組患者HAMA-14評分間存在統計學差異,且HAMA-14評分≥13分是PD患者發生吞嚥困難的獨立危險因素,HAMA-14評分預測PD患者發生吞嚥困難的ROC曲線下面積為0.638,靈敏度為59.7%,特異度為71.1%,約登指數為0.308,提示PD伴吞嚥困難患者更易出現焦慮,與既往研究結果相符[18]。分析PD伴吞嚥困難患者出現焦慮的可能原因為:PD遷延不愈導致患者日常生活活動能力、社會功能受損並引起慢性心理應激反應,進而產生或加重焦慮[19]。因此,在PD患者臨床診療過程中,除應關注患者軀體症狀外,還應密切關注患者情緒變化並及時給予有效干預。
本研究結果還顯示,兩組患者尿酸水平間存在統計學差異,且尿酸<251 μmol/L是PD患者發生吞嚥困難的獨立危險因素,尿酸預測PD患者發生吞嚥困難的ROC曲線下面積為0.670,靈敏度為64.5%,特異度為66.7%,約登指數為0.312。目前,尿酸水平降低導致PD患者發生吞嚥困難的具體機制尚不完全明確。吳紅平[20]研究發現,尿酸水平與PD患者神經營養因子腦源性神經營養因子、膠質源性神經營養因子、神經生長因子水平呈正相關,PD患者尿酸水平降低並導致神經營養不良。另有研究發現,尿酸能有效減少氧化應激產物丙二醛、8-羥基脫氧鳥苷的生成,提高抗氧化物質超氧化物歧化酶、谷胱甘肽水平,進而減輕神經損傷及全身氧化應激反應[21,22]。此外,還有研究發現PD伴吞嚥困難患者咽部感覺神經軸突存在α-突觸核蛋白聚集現象,其中以喉上神經內側支最為嚴重,同時支配咽部肌肉的傳出通路中也存在α-突觸核蛋白聚集現象[23,24]。因此,筆者分析認為PD患者尿酸水平明顯降低可能進一步使支配吞嚥功能的神經受損,繼而導致吞嚥困難的發生或進一步加重吞嚥困難。
綜上所述,UPDRSⅢ評分≥35分、流涎、HAMA-14評分≥13分、尿酸<251 μmol/L是PD患者發生吞嚥困難的獨立危險因素,且以上4項指標對PD患者吞嚥困難的發生均具有一定預測價值,因此在臨床診療過程中應注意PD患者的運動症狀、流涎情況、焦慮情緒及尿酸水平,以及時發現吞嚥困難並進行干預等。
本研究侷限性:樣本量較小,觀察指標尚不夠系統、全面,存在一定選擇偏倚和資訊偏倚,後續需擴大樣本量、加強隨訪等以進一步驗證本研究結果。
本文無利益衝突。
本文表格略。
參考文獻略。