編者按:
結直腸癌是全球常見癌症之一,其發病率居第 3 位,死亡率居第 2 位。相關研究顯示,早發性結直腸癌(EO-CRC,年齡小於 50 歲)佔結直腸癌的 9.9%~11.6%,其發病率和死亡率逐年升高。那麼,這背後的原因是什麼呢?
今天,我們特別編譯 Nature 雜誌發表的關於結直腸癌篩查的文章。希望本文能夠為相關的產業人士和諸位讀者帶來一些啟發和幫助。
① 年輕的結直腸癌患者
2012 年, Katie Rich 生下了她的第三個孩子。生產後的幾天,她的肋骨下方開始劇烈疼痛。在產後檢查時,Rich向醫生反饋了這一問題,開始她的醫生認為可能是膽囊出現了問題。然而超聲檢查顯示她肝臟上有一個硬幣大小的斑點。不過,她的醫生對她說,這可能是瘀傷,“你今年才 33 歲,不用太擔心。”
Rich 也沒有時間擔心。她最大的孩子已經三歲了,而她最小的寶寶只有八週大。她說:“三個孩子讓我們不知所措。”儘管如此,她還是做了進一步的檢查。在某個週五,Rich 接到了電話,通知她活檢顯示是結腸癌 IV 期。Rich 痛哭了一整個週末。她說:“我完全不相信這是真的。”
Rich 家中沒有人患過結腸癌,不僅如此,Rich 是一名運動員,她經常跑步和打排球,在整個懷孕期間她也都在鍛鍊,而且她吃得很健康。更何況她還非常年輕,結腸癌甚至不在她的關注範圍內。
然而,像 Rich 這樣的故事越來越普遍。儘管老年人的結直腸癌發病率有所下降,但年輕人的發病率卻開始攀升。2010 年,50 歲以下的成年人分別佔結腸癌患者和直腸癌患者的 5% 和 9%。到 2020 年,這一比例增長到了 11% 和 15%。
但是,我們仍不知道這一比例上升背後的原因,這對於從事這一領域的人來說,是非常令人沮喪的。現在,專家建議公眾從 45 歲而不是 50 歲開始進行腸癌篩查,他們希望透過這種方式能夠及時發現更多病例。
但是,這顯然並不是一個完美的解決方案。新指南無法發現 45 歲以下人群中的病例,比如像 Rich 這樣的人。此外,一些人擔心,指南的改變增加了符合條件的人群數量,這些中年人的湧入可能會讓醫療系統變得緊張,並且將資源轉移到相對更年輕、更健康的人身上,而不是那些本就缺少關注、不太會主動接受篩查的老年人。
因此,如果研究人員能夠找出誰的風險最大,他們就可以針對這些人進行篩查。然而,現實情況是,我們現在還難以確定造成越來越多年輕人患有結直腸癌的危險因素。
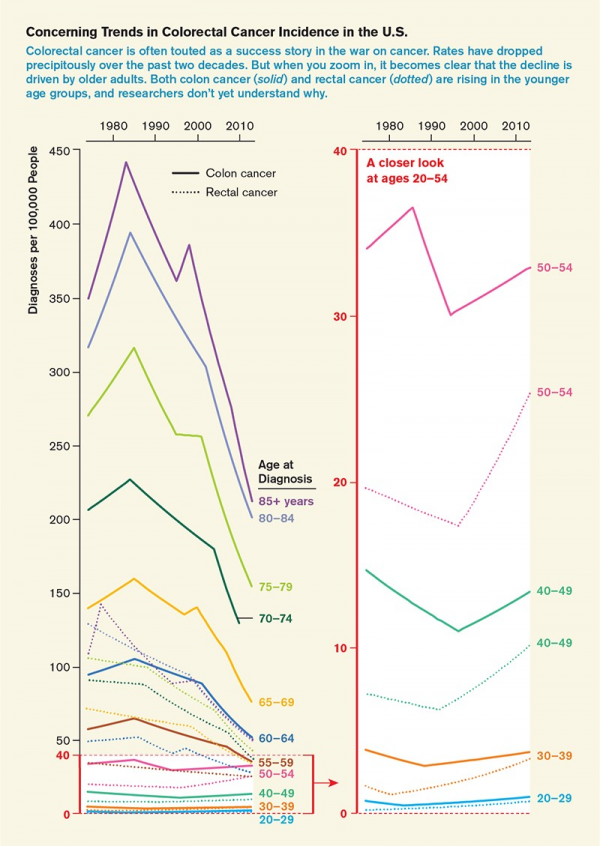
圖.Rebecca L. Siegel等人2017年發表的《1974-2013 年美國結直腸癌發病率模式》的資料。
② 不斷增加的發病率
癌症篩查的目的是在人們出現症狀之前發現疾病。理由很簡單:癌症早期更容易治療,尤其是結直腸癌篩查可以防止癌症的發生。在結腸鏡檢查期間,醫生使用一個靈活的鏡筒檢查結腸,並進行活檢和切除癌前息肉,這一篩查大大降低了結直腸癌發病率和死亡率,以至於被認為是抗癌之戰的重要進展。
但這一進展掩蓋了令人不安的趨勢。Rebecca Siegel 是美國癌症協會(ACS)的一名癌症流行病學家。2008 年,Siegel 深陷於 ACS 最新的“癌症事實和資料(Cancer Facts and Figures)”報告。當時的建議是,對於不具有明顯危險因素的成年人,篩查應從 50 歲開始。雖然 Siegel 之前已經計算過這些數字了,但是 Siegel 想知道,如果有人以稍微不同的方式分解數字,改為篩查 50 歲以下的人群,發病率會發生什麼變化?
令她驚訝的是,該分析顯示結直腸癌發病率正在上升。從 1992 年到 2005 年,20 至 49 歲人群的總體發病率男性每年增加 1.5%,女性每年增加 1.6%(這種上升主要是由直腸癌發病率的增長所推動的,男性每年增加 3.5%,女性每年增加 2.9%)。
當她按種族細分時,這一趨勢更加明顯:白人男性的發病率每年增加 2.0%,白人女性每年增加 2.2%。雖然西班牙裔女性在統計上沒有顯著變化,但她發現西班牙裔男性每年增加 2.7%。與老年人的風險相比,這些年輕人的絕對風險很小,因此,Siegel 發現的這種趨勢著實令人不安。
50 歲以上人群結直腸癌發病率的減少使得結直腸癌發病率總體呈下降趨勢。但是,Siegel 說:“年輕群體中發生的事情卻因此被掩蓋了。”
Siegel 在 2009 年發表了她的研究結果。這項研究結果引起了一些關注,但反應不一。當時的共識是篩查應該從 50 歲開始。因此,有些人認為 Siegel 的結果並不令人擔憂,相反,他們認為結直腸癌發病率增加可能是個好訊息,因為這些人覺得這是因為更多的年輕人正在接受篩查。
Siegel 並沒有放棄。她指出,如果這種增加是更多篩查的結果,醫生應該會發現更多的早期癌症,並看到這一年輕群體的死亡率下降。但事實相反,隨著她在接下來的八年中收集到更多資料,她發現了晚期診斷和死亡率以每年約1%的速度攀升。
2017 年,隨著發病率上升的證據越來越多,ACS 的指南制定小組開始重新評估其結直腸癌篩查指南,並調整模型納入更多年輕人的發病率資料,當 ACS 發現把篩查年齡降低到 45 歲是利大於弊時,其在次年立即更新了建議。
紐約大學格羅斯曼醫學院的胃腸病學家 Aasma Shaukat 說:“此舉引起了不小的轟動。”當時反對者認為,受到結直腸癌影響的年輕人太少,不足以支援這種建議的轉變。即使在今天,70 多歲的人被診斷出患有結腸癌的風險約為 1/500,而 30 多歲的人的風險約為 1/17500。此外,同樣地,反對者認為沒有足夠的資料來支援新建議。
③ 結直腸癌發病年輕化的原因
顯而易見,早發性結直腸癌增加是確鑿的事實。20 至 49 歲年齡段的發病率大約從 1992 年的 1/12000 上升到 2015 年的 1/9300。加州大學洛杉磯分校的胃腸病學家 Folasade P. May 說:“這不是一個小插曲。一些人群受到的衝擊比其他群體更重。白人、美洲原住民和阿拉斯加原住民的上升趨勢最為明顯。”
幾十年來,黑人在所有年齡段的結直腸癌發病率都較高。May 說:“即使黑人的結直腸癌發病率已經很高了,我們仍然在黑人中看到早發性結直腸癌。但在 50 歲以下的成年人中,推動這一群體發病率增長的主要是白人男性。25 年前,20 至 49 歲的黑人結直腸癌的發病率比同年齡段的白人高 40%。然而,截至 2016 年,這兩個人群的資料卻變得一樣了:七千分之一。”
究竟是什麼因素促使這種上升仍不清楚,但這一趨勢愈演愈烈。在美國,出生於 1950 年代的人結直腸癌發病率是最低的,而結直腸癌發病率卻從這一代人起不斷上升。
今年 41 歲的人患結直腸癌的風險比 1991 年 41 歲的人高 47%,也就是說,30 年前每 10 萬人中有 10.6 人患有結直腸癌,而現在這一數字增加到了 15.6 人。這意味著每一代人的風險都在增加,而且隨著這一代人年齡的增長,風險持續增加,這被稱為出生佇列效應。
其他富裕國家也在經歷類似的增長。Siegel 和她的同事研究了全球的比率,發現在近十年的可用資料中,有八個國家的趨勢與美國相似,50 歲以下人群的發病率增加,50 歲及以上人群的發病率呈現穩定或下降態勢。
只有三個國家的年輕人發病率下降,分別是奧地利、義大利和立陶宛。在三個國家中,奧地利和義大利已經開始對 40 多歲具有中等風險的成年人進行結直腸癌篩查,正是這一舉措推動了這一比率的下降。
研究人員正在仔細檢查常見的致病因素——肥胖、久坐不動的生活方式、吸菸、飲酒、富含紅肉和加工食品的飲食。一項研究表明糖尿病可能在其中發揮著一定的作用,而另一項研究發現可能與含糖飲料相關。
但是對於Rich和其他許多人來說,這些解釋並不適用。去年因結腸癌去世,享年 43 歲的演員 Chadwick Boseman 並不肥胖,也沒有久坐的生活方式。波士頓丹娜法伯癌症研究所青年結直腸癌中心主任 Kimmie Ng 說:“這也是在我們中心看到的許多年輕患者的寫照。”
一些研究人員認為,導致大多數直腸癌的人乳頭瘤病毒(HPV)可以部分解釋年輕人結直腸癌發病率上升的原因。這意味著預防其他 HPV 引起的癌症的疫苗可能會起保護作用。但迄今為止的大多數研究都無法最終確定這種聯絡,需要更多的研究來確認或排除這種聯絡。
由於癌症的出生佇列效應表明生命早期、童年或青年時期的暴露可能至關重要,因此一些人已經開始密切關注微生物組的變化。
Ng 說:“我們知道飲食和生活方式會顯著影響我們的菌群,它們還顯著影響我們的免疫系統,這都是我們對抗癌症發展所必需的。因此,我們猜測這可能是微生物組、飲食、生活方式和免疫系統之間複雜的相互作用造成的。”
幾項病例對照研究表明,抗生素的使用可能也是原因之一。這些藥物會對腸道菌群產生深遠的影響,可能會以促癌的方式對腸道菌群進行調整。而從 1980 年到 1992 年,廣譜抗生素的處方几乎增加了兩倍。
在 2021 年歐洲腫瘤內科學會主辦的世界胃腸道腫瘤大會(ESMO World GI 2021)上發表的一項研究發現,抗生素的使用與早發性和晚發性結腸癌的風險增加有關。
一些人正在探索的另一個可能的解釋是妊娠影響。休斯頓德克薩斯大學健康科學中心的流行病學家 Caitlin Murphy 和她的同事一直在研究產前暴露對結直腸癌風險的影響。在一個由大約 14500 名母親及其孩子組成的佇列中,研究人員發現,母親的肥胖增加了孩子未來患結直腸癌的風險,懷孕期間體重增加過多也會增加孩子患結直腸癌的風險。
Murphy 說:“這可能是未解之謎的一部分,但肯定不是唯一。當我第一次開始在這個領域工作時,我就覺得這有個煙霧彈。隨著研究的逐步深入,我就越意識到那不是真的。弄清楚這些拼圖是如何組合在一起的以及誰面臨的風險最大,對於篩查至關重要。”
④ 篩查標準改變引發的爭議
越來越多的人認為,在 45 歲時開始結腸癌篩查的好處可能超過了潛在的危害。美國胃腸病學會、美國國家綜合癌症網路和現在的美國預防服務工作組都支援降低篩查年齡。正在更新其指南的美國結直腸癌多社會工作組(MSTF)也對中等風險的成年人採用了較低的篩查年齡,並建議有家族史的人更早開始篩查。
Ng 說:“將篩查年齡降低到 45 歲確實有道理。因為一半的早發性結直腸癌病例發生在 40 多歲的群體身上,所以我們可以在早期發現更多的癌症。至少一項研究支援這可能是真的,而且 40 多歲的人的結直腸癌發病率可能比任何人想象的都要高。”
2020 年發表在 JAMA Network Open 雜誌上的一篇論文稱:與 49 歲相比,50 歲的病例數量出現了異常的增長。這並不是因為 49 歲和 50 歲的人在生物學上存在差異,“而是因為人們可能已經患了多年的癌症,但直到篩查的時候才被檢測出來。” 沒有參與這項研究的科羅拉多大學安舒茨醫學中心的胃腸病學家 Swati G. Patel 說。
新的篩查指南應該可以幫助醫生髮現其中一些癌症。大多數 50 歲以下的成年人從未接受過結直腸癌篩查,而且可能不會及時尋求醫療護理。
一項研究發現,對於 50 歲以上的患者,從出現症狀到接受治療只需要一個月的時間,但對於 50 歲以下的人,中位數為 217 天。因為他們不在篩查範圍並且不會把症狀與潛在問題正確地聯絡起來,所以他們沒有及時就醫,或者他們確實諮詢了醫生,但他們的醫生有時會將他們的症狀歸因於其他疾病,例如痔瘡或瘻管病。
但是也有一些研究人員認為,升級到 45 歲還為時過早。Shaukat 說:“如果你看看建模的結果,風險收益比非常非常小。”篩查計劃成本高昂,而且結腸鏡檢查並非沒有風險。內窺鏡會導致出血甚至腸穿孔,大約每 2500 次手術中就有一次會發生這種情況。此外,結腸鏡檢查幾乎總是需要麻醉,這可能有其自身的併發症。而大便檢測可能會產生假陽性結果——比例高達 13%,這會引起焦慮並導致不必要的程式。
擴大篩查範圍不僅對個人,而且對整個系統都可能造成危害。將篩查年齡降低 5 歲意味著新增上千萬符合篩查條件的人。此外,由於 2020 年春季和秋季 COVID-19 病例激增,許多診所停止了結腸鏡檢查,並造成大量積壓的篩查。一些診所即使可以進行該程式,也因擔心病毒選擇了推遲。
現在胃腸病學家必須找到一種方法來應對 COVID-19 造成的積壓和 40 多歲年齡段的篩查。如果所有這些新成員都立即進行結腸鏡檢查,他們可能會使醫療系統不堪重負,並導致可能有更緊急需求的老年患者等待更長的時間。
目前,在 50 歲以上的人群中,篩查依從性已經低於應有的水平。根據 Murphy 機構 2018 年的研究,大約 50% 的 50 歲出頭的白人和黑人成年人都接受了最新的篩查,而同齡的西班牙裔成年人和亞洲成年人中只有大約 35% 的人接受了最新篩查。而且正如 Shaukat 指出的那樣,最健康、最富有的 40 多歲的成年人——跑馬拉松和吃羽衣甘藍的高管可能是最先接受篩查的人。
不過,或許有辦法取得平衡。家庭糞便檢測也可以檢測結直腸癌,Siegel 認為應該更廣泛地採用它們。美國凱撒醫療集團已經開始使用這些試劑盒——如果患者無法及時進行篩查,該醫療集團會向患者傳送年度糞便免疫化學測試(簡稱 FIT)。
這一測試將檢測糞便中的血液,這可能是癌症或癌前息肉的徵兆。只有那些陽性結果的人需要進行後續檢查,通常是結腸鏡檢查。自 2006 年凱撒醫療集團啟動該計劃以來,他們系統中符合條件的成年人接受篩查的比例從 40% 增加到 80% 以上。相比之下,全國篩查率略低於 69%。更妙的是,凱撒醫療集團系統中的結直腸癌病例減少了 26%。
美國退伍軍人健康管理局也採用了 FIT。當 COVID-19 來襲時,弗吉尼亞州醫院停止為具有結直腸癌平均風險的退伍軍人進行結腸鏡檢查,而是開始為他們提供家庭糞便檢測。
Siegel 希望更多的醫生能夠為他們的患者提供糞便檢測選擇。她說:“您不必進行結腸鏡檢查。您可以進行侵入性較小的測試。這兩種方式對降低結直腸癌死亡率的效果是可比的。”
較新的測試 Cologuard 將 FIT 與指示癌症的 DNA 標記相結合。但儘管與 FIT 的 74% 檢出率相比,單次 Cologuard 測試的檢出率提高到了 92%,但它的成本要高得多,假陽性也更高。但是由於該產品建議每三年而不是每年檢測一次,所以隨著時間的推移,準確性的差異可能可以忽略不計。
但是這兩種測試都不會幫助尚未有資格接受篩查的成年人。Ng 說:“實際上,20 多歲和 30 多歲才是結直腸癌發病率上升速度最快的年齡段。20 至 29 歲人群的結腸癌發病率以每年2%的速度增長,直腸癌發病率則以每年 3.2% 的速度增長。而 40 至 49 歲人群結腸癌和直腸癌發病率的增長速度分別為 1.3% 和 2.3%。
這就是為什麼我們必須弄清楚結直腸癌發病率上升的原因。如果研究人員能夠確定那些風險最高的人,我們可以針對他們進行早期篩查,而不是降低年齡。”
Rich 不知道她為什麼這麼年輕就得了結腸癌,並試圖不去想它。在她為活檢結果大哭一個週末之後,她就一往直前,將自己的精力投入到了與癌症的戰鬥中。經過八輪化療,Rich 失去了 30% 的結腸和 70% 的肝臟,但也戰勝了癌症。現在她已經遠離癌症八年多。
2015 年,她和她的丈夫又生了一個孩子,一個女孩,他們取名為 Hope。雖然癌症復發的可能性很小,但 Rich 仍然有一個植入的泵,一旦她復發,她的醫生可以利用這個泵將化療藥直接送到她的肝臟。這算是一個保險計劃。
原文連結:
https://www.nature.com/articles/d41586-021-03405-6
作者|Cassandra Willyard
編譯|Orchid
審校|617
編輯|豫小魚