人的一生,就像是一場馬拉松比賽,剛出發時,人多而擁擠,隨著比賽的進行,每個人之間就有了距離,有的人精疲力竭後,就選擇了放棄,有的人你咬牙堅持到終點,只有那些堅持到最後的人再回望時,才能體會到當時的堅持和不放棄是多麼的寶貴。
尹老師今年58歲,在城鎮做了一輩子的中學老師,培育了許許多多的學生,在尹老師的教學生涯中,上面的那段話就是尹老師經常用來鼓勵和教育孩子們的感悟。很多的孩子也很爭氣,考到北京上海等大城市,最讓尹老師欣慰的是,女兒大學畢業後留在了北京工作。女兒多次勸說尹老師提前辦理退休來北京生活,但尹老師一直沒答應。但這一次,尹老師主動給女兒打電話要求來北京。
尹老師的女兒瞭解真相後,當天買票回東北老家去接媽媽。尹老師因為燒心泛酸,在當地做了一個胃鏡,胃鏡的結果顯示,胃裡的情況不嚴重,只是胃炎,但是在十二指腸卻發現一個腫瘤,說像癌,尹老師和老伴到了省裡的腫瘤醫院又複查了胃鏡,結果是十二指腸降部潰瘍性病變,傾向為癌。建議因為病變位置特殊,腫瘤雖小但位置臨近十二指腸胰管和膽管的開口,必須做胰十二指腸切除術,手術範圍包括胃、十二指腸、胰頭、膽管、膽囊、還有上端空腸,而且手術還有一定比率的死亡率。聽到這個訊息,尹老師和老伴腿都軟了,只好給女兒打了電話。尹老師女兒陪著爸爸媽媽哭了一場,馬上振作了起來,帶著爸爸媽媽當天坐飛機回到北京。
因為尹老師對大手術很擔心,雖然來到北京,多次表示堅決不做大手術,女兒和老伴怎麼勸也無效。聽說尹老師生病了,尹老師當年的學生在北京的,還有外地的都紛紛打電話上門探望。讓尹老師想不到的是,有個學生還在北京的大醫院做醫生,雖然不是腫瘤科醫生,但也比普通人懂得多呀。這下子尹老師一家人稍微安心一點了,這時當地的病理結果也出來了,好訊息是病理不是癌,壞訊息是還是腫瘤,叫神經內分泌腫瘤,據說這個腫瘤非常罕見。好在那個當醫生的學生神通廣大,找到了國家癌症中心/中國醫學科學院腫瘤醫院。
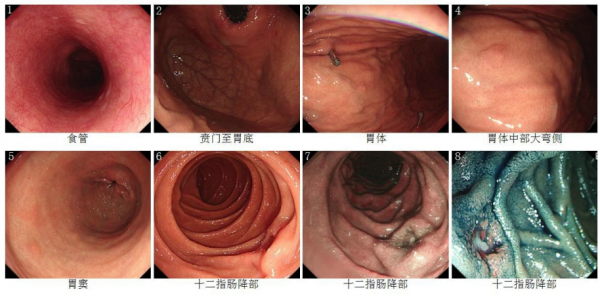
腫瘤醫院的內鏡科劉勇醫生再次為尹老師進行了一系列詳細的檢查,在胃鏡下,十二指腸病變2.2x1.8cm,病變位於十二指腸乳頭上方1.5cm。尹老師的病理會診結果是神經內分泌腫瘤,G1。
聽說尹老師對胰十二指腸切除手術非常排斥,尹老師的學生就把病例提交給中國醫學科學院腫瘤醫院神經內分泌腫瘤多學科會診(NET-MDT),內鏡科的王貴齊教授、內科依荷芭麗·遲教授、影像科蔣力明教授、肝膽外科趙宏教授、胰胃外科趙東兵教授、病理科石素勝教授等各個學科的神經內分泌腫瘤專家,共同為尹老師商討制定最佳的治療方案。
對於尹老師的病情,有兩個問題需要專家判斷,一個是能否不做胰十二指腸切除術;二是是否可以採取微創的方式手術。
經過專家的討論,尹老師的病情雖然嚴重,但也有迴旋的餘地。首先,病理分級是G1,其次,病變的位置離乳頭還有距離,不是壺腹區的。這就意味著尹老師可能不需要做胰十二指腸那麼大的手術了。但是,還要安排尹老師做進一步的檢查,尹老師做了一個叫68Ga-SSA-PET/CT的檢查,這個檢查提示尹老師是可以選擇做微創區域性切除的手術。經過內鏡科和外科的再次協商,決定給尹老師選擇腹腔鏡和內鏡的雙鏡聯合手術。
在充分的手術方案制定之後,2021年的某一天,尹老師在眾多學生的護送下進入了手術室。在全身麻醉的情況下,第一步是由內鏡科王貴齊醫生團隊經消化道做腫瘤的切除,切除十二指腸的全層,第二步由趙東兵醫生團隊做腹腔鏡的十二指腸修補手術,同時在內鏡的監控下修補十二指腸並確保不損傷十二指腸乳頭。尹老師的腫瘤雖然不大,但是因為位置尷尬,兩個醫生團隊歷時5個小時,終於順利地完成這次雙鏡聯合手術。手術後第二天清醒後,當尹老師得知不僅沒做大手術,而且還是微創的技術下完成的,馬上讓女兒給她的那個當醫生學生打電話表示感謝,讓尹老師無論如何沒想到的是,學生給尹老師回的資訊就是我們文章開頭的那句話,並鼓勵老師一定要像教育學生們那樣做到堅持和不放棄。
NET-MDT的各位教授在尹老師的病理結果出來後再次組織了會診,尹老師術後的病理提示:(十二指腸)神經內分泌腫瘤,G1。腫瘤最大徑0.8cm,累及淺肌層,未見神經侵犯。粘膜側切緣及基底切緣未見腫瘤。
從目前的結果看,尹老師的手術是成功的,對於分級低的神經內分泌腫瘤,由於其腫瘤生物學特性的原因,有時候區域性切除也能達到根治的效果,而且後續無需輔助治療,定期複查就可以。
更讓尹老師女兒和學生高興的是,手術後10天,尹老師就順利出院了,這次,她也聽從了女兒和學生們的建議,在北京住下了,幫女兒帶帶孩子,保護好健康,享受一下天倫之樂。
什麼是十二指腸神經內分泌腫瘤(NETs)?
十二指腸神經內分泌腫瘤(d-NENs)是一組起源於十二指腸神經內分泌細胞的腫瘤,可能伴有或不伴有相關的功能性臨床綜合徵。dNENs罕見且為惰性生長,佔所有胃腸道NENs的2%-3%,佔所有原發性十二指腸惡性腫瘤的3%。d-NENs包括所有具有神經內分泌(NE)腫瘤組織學和免疫組化特徵的腫瘤,包括:胞漿NE標誌物陽性[神經特異性烯醇(NSE),PGP 9.5],分泌囊泡蛋白[嗜鉻粒顆粒A(CgA),突觸小泡蛋白]及常見的特異性胃腸道激素陽性。
神經內分泌腫瘤做68Ga-SSA-PET/CT的目的是什麼?
神經內分泌腫瘤作為一種實體腫瘤,各種影像學檢查可以幫助我們尋找到腫瘤的位置,查清楚腫瘤在體內的分佈,透過影像學檢查可以觀察腫瘤的某些生物學性質,例如血供是否豐富,腫瘤細胞的代謝是否活躍,某種和治療相關的特定受體是否表達等等,可以幫助患者制定更加精準、個體化的治療方案。
有時候臨床醫生要求患者同時做68Ga-SSA-PET/CT和18F-FDG-PET/CT檢查,是因為這兩種檢查的側重點不同,簡單說就是檢查原理或目的不同。68Ga-SSA-PET/CT著重於評估腫瘤細胞表面的生長抑素受體表達情況,是陽性表達還是陰性表達呢?如果陽性表達那表達程度如何呢?是高表達還是低表達呢?該項檢查可能很好地回答以上問題,並且可以在治療前篩選患者是否適用於肽受體介導的核素治療(簡稱PRRT治療)和生長抑素藥物治療的參考。而18F-FDG-PET/CT著重於評估腫瘤的代謝狀況,腫瘤細胞會攝取這種被同位素標記的葡萄糖,一般攝取越多說明腫瘤代謝越活躍,惡性程度越高。神經內分泌腫瘤異質性很強,惡性度高的G3級NEC可以高度攝取18F-FDG,分化良好的NET也可以低度攝取18F-FDG,糖代謝的高低和腫瘤的病理分級和分化存在相關性,所以18F-FDG-PET/CT也是不可缺少的檢查。
透過以上兩項影像學檢查對腫瘤生物學特性進行評估的基礎上,再加上病理及生化等檢查進行全面評估,能夠更加精準的對患者採取個體化治療。
十二指腸神經內分泌腫瘤,該如何治療?
dNENs按解剖學分類可分為壺腹部dNENs和非壺腹部dNENs,其中壺腹部dNENs約佔20%,比非壺腹部dNENs臨床特徵更顯著且預後更差。75%的dNENs長徑<2 cm,大多侷限在黏膜層及黏膜下層。內鏡是診斷dNENs最靈敏的方法,超聲內鏡在區域性評估中起著關鍵作用,可以透過評估壁內浸潤程度對疾病進行區域性分期。內鏡治療已被證明對於大小≤1 cm、侷限於黏膜下層、無淋巴結或遠處轉移的非壺腹周圍區域dNENs是安全有效的。
位於壺腹周圍區域的神經內分泌腫瘤,其生物學行為與其他區域NENs有所不同,需採取外科切除並淋巴結清掃。對於≥2 cm的dNENs,術前應行EUS以及CT檢查,進行腫瘤分期分級,如有淋巴結轉移,建議手術切除。