來源:脊柱外科雜誌2021年12月第19卷第6期
作者:周捷△,王建喜△,肖強強,臧法智,袁文,陳華江*(△共同第一作者;*通訊作者)
醫院:海軍軍醫大學長征醫院
摘要
目的:提出一種改良頸椎矢狀面活動度(ROM)影像學測量方法,並與傳統測量方法進行比較。
方法:納入接受頸椎前路椎間盤切除融合術(ACDF)治療的72例頸椎病患者為研究物件,其中脊髓型頸椎病(CSM)43例,神經根型頸椎病(CSR)29例。利用術前頸椎仰伸位與屈曲位側位X線片,由2名脊柱外科醫師分別採用傳統測量法和改良測量法對頸椎ROM進行測量。分析2種測量方法的觀察者內一致性、觀察者間一致性,並對2種測量方法的結果進行相關性分析和比較。
結果:按性別、年齡、病種分層,2種方法測量的頸椎ROM差異均無統計學意義(P>0.05),且2種方法測量的頸椎ROM均隨年齡的增大而下降。傳統方法和改良方法均具有高度觀察者內一致性(組內相關係數分別為0.961、0.991)和觀察者間一致性(組內相關係數分別為0.964、0.993),且改良方法的觀察者內一致性和觀察者間一致性高於傳統方法。2種方法的測量結果呈高度正相關(r=0.987,P<0.01)。對2種方法前後2次測量結果的差值進行比較,結果顯示,2種方法不同測量者之間2次測量結果的差值差異均無統計學意義(P>0.05);而對無論哪名測量者,不同方法之間2次測量結果的差值差異均有統計學意義(P<0.01)。
結論:改良方法測量頸椎ROM具有高度觀察者內一致性和觀察者間一致性,採用改良方法能夠提高頸椎ROM測量的精準度。
關鍵詞
頸椎;頸椎病;放射測量術
頸椎活動度(ROM)是臨床上用於評估頸椎功能、患者生活質量及手術療效的重要指標[1-3]。目前用於測量頸椎ROM的方法眾多,包括頸椎屈伸位X線片測量法、目測法、捲尺測量法、雙臂尺測量法、重力儀測量法、斜度儀測量法等[4-6]。臨床應用最多、最為便捷和準確的方法仍然是頸椎屈伸位X線片測量法,傳統的影像學測量基於Cobb角測量法[7-8]。既往研究[9]顯示,計算機輔助影像處理軟體能夠顯著提高Cobb角的測量精度。然而,實際Cobb角測量仍會有5°~6°的誤差[10]。頸椎ROM的測量需要在仰伸位與屈曲位側位X線片上進行2次Cobb角的測量,測量誤差可能會被進一步增大。為進一步提高測量的精準度,本研究組提出一種改良的頸椎ROM影像學測量方法並初步應用於臨床,並對其進行一致性檢驗,與計算機輔助傳統測量方法進行比較,現報告如下。
01、資料與方法
1.1 一般資料
選擇接受頸椎前路椎間盤切除融合術(ACDF)治療的頸椎病患者的術前頸椎屈伸動力位X線片進行測量分析。所有患者頸椎屈伸動力位X線片上C2-7節段顯示清晰,排除頸椎既往手術史、頸椎感染或腫瘤、頸椎外傷、頸椎畸形患者。共72例患者納入研究,其中男40例、女32例,年齡29~72(52.0±11.7)歲;脊髓型頸椎病(CSM)43例,神經根型頸椎病(CSR)29例。
1.2 測量方法
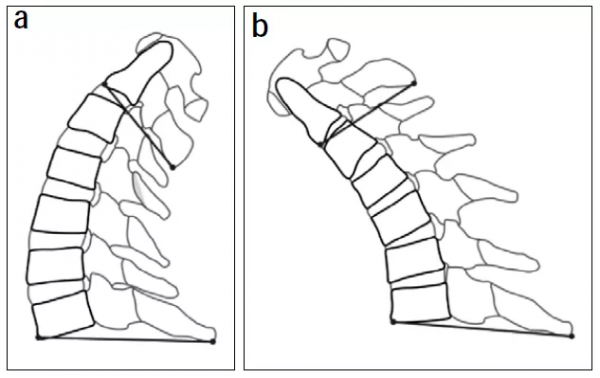
2名脊柱外科醫師採用Agfa IMPAX系統進行影像學測量。分別採用傳統頸椎ROM測量法和改良頸椎ROM測量法進行測量。第1次測量之後間隔2周,在相同條件下對所有病例的影像學資料進行第2次測量。傳統頸椎ROM測量法:在頸椎動力位X線片上,分別沿C2下終板和C7下終板作平行線,2條平行線間的夾角即頸椎Cobb角,分別測量仰伸位和屈曲位的頸椎Cobb角(前凸為正值,後凸為負值),頸椎ROM=仰伸位頸椎Cobb角-屈曲位頸椎Cobb角。改良頸椎ROM測量法(圖1):在仰伸側位X線片上,沿C2椎體前緣最低點和棘突末端後下角最低點畫1條直線,再沿C7椎體前緣最低點和棘突末端後下角最低點畫1條直線,2條線間的夾角為仰伸角;在屈曲側位X線片上同法畫2條直線,2條線的夾角為屈曲角(前凸為正值,後凸為負值)。頸椎ROM=仰伸角-屈曲角。對於棘突或椎體前緣有骨質增生、骨贅形成、C7椎體被肩部部分遮擋者,測量者可以選取椎前或棘突特徵性的骨性標誌點進行測量,只要確保屈曲位和仰伸位X線片上均選擇了一致的骨性標誌點,則不會對測量結果的準確性造成影響。
圖1 改良頸椎ROM測量法a:仰伸角 b:屈曲角
1.3 統計學處理
採用SPSS 17.0軟體對資料進行統計分析。測量結果以x±s表示,組內2種測量方法的比較及不同測量分組的差值比較採用配對t檢驗;組間ROM的比較採用方差分析;以P<0.05為差異有統計學意義。採用組內相關係數(ICC)進行觀察者內一致性分析和觀察者間一致性分析。ICC分級:0.90~0.99為高度一致,0.80~0.89為一致性非常好,0.70~0.79為一致性比較好,0.69及以下為一致性差。採用Pearson相關分析對2種方法的相關性進行分析。
02、結果
2.1 2種測量方法測量值的比較
將納入的72例病例按照性別、年齡(≤40歲組、40~60歲、≥60歲組)、病種分層比較2種方法測量的頸椎ROM,結果顯示,分層後2種方法測量的頸椎ROM差異無統計學意義(P>0.05,表1)。且2種方法測量的頸椎ROM均隨著年齡的增大而下降,差異有統計學意義(P<0.05,表1)。
表1 按性別、年齡、病種分層後2種方法測量的ROM
注:傳統測量方法不同年齡組間比較,F=3.76,P<0.05;改良測量方法不同年齡組間比較,F=3.69,P<0.05。
2.2 一致性及相關性分析
傳統方法先後2次測量的資料統計分析結果顯示,ICC為0.961(95%置信區間為0.939~0.975);改良方法先後2次測量的資料統計分析結果顯示,ICC為0.991(95%置信區間為0.986~0.994)。由此可見,2種測法均具有高度觀察者內一致性,且改良方法的觀察者內一致性高於傳統方法。
不同測量者採用傳統方法測量的資料統計分析結果顯示,ICC為0.964(95%置信區間為0.943~0.977);不同測量者採用改良方法測量的資料進行統計分析結果顯示,ICC為0.993(95%置信區間為0.989~0.996)。由此可見,2種測量方法均具有高度觀察者間一致性,且改良方法的觀察者間一致性高於傳統方法。
採用Pearson法對2種方法的測量值進行相關性分析,結果顯示,2種方法的測量值呈高度正相關(r=0.987,P<0.01,圖2)。
圖2 2種測量方法相關性
2.3 2種方法重複測量差值的比較
採用傳統方法前後2次測量,第一測量者的差值為0.9°~6.1°(2.86°±0.96°),第二測量者的差值為0.4°~9.4°(3.17°±1.46°),差異無統計學意義(P>0.05)。採用改良方法前後2次測量,第一測量者的差值為0.4°~2.3°(1.33°±0.49°),第二測量者的差值為0~2.7°(1.19°±0.61°),差異無統計學意義(P>0.05)。由此可見,不同測量者並未對測量結果造成顯著影響。然而,無論是第一測量者還是第二測量者,採用改良方法所得的前後2次測量結果的差值均較傳統方法更小,差異有統計學意義(P<0.05),可見改良方法測量的頸椎ROM差異更小、精度更高。
03、討論
頸椎活動包括矢狀面、冠狀面和橫斷面3個平面的運動,與之相對應,頸椎ROM的測量包括前屈、後伸、左側曲、右側曲、左旋和右旋6個自由度的測量。然而,臨床應用最多、最有價值的是頸椎前屈、後伸ROM。目前頸椎矢狀面平衡理念已經在頸椎外科領域廣泛應用,更加凸顯了頸椎矢狀面ROM測量的重要性[11-13]。
頸椎ROM的測量有多種方法,大致可以分為2類。第一類是影像學測量法,是臨床應用最為廣泛的一種方法。傳統的影像學測量法是採用影像學膠片,手工畫線後用量角器進行測量,該方法方便、實用,對於測量工具要求不高,便於臨床日常應用。第二類是各類測量儀輔助測量法,是一種簡單實用、穩定精確的頸椎ROM測量法,適合臨床和科研使用[4,14-15]。但是,此類方法需要配備專業的測量工具,臨床應用相對較少。
得益於資訊科技的發展和影像學技術的革新,採用數字化影像資料透過影像學軟體測量已經得到了臨床的普及應用,並且具有方便快捷、準確度高等諸多優勢[16-17]。影像學軟體可以方便地調節影像的窗位,進行區域性影像放大,使測量精準度進一步提高。王儲等[18]採用計算機輔助測量法和傳統X線片測量法對脊柱側凸的Cobb角進行測量,結果顯示,計算機輔助測量法精度優於傳統X線片測量,測量精度可提高約3°。Janusz等[19]的研究顯示,傳統頸椎Cobb角測量觀察者內一致性的ICC為0.96,標準差為2.03°,觀察者間一致性的ICC為0.92,標準差為2.71°。Wolfenberger等[20]採用影像學測量法、斜度儀測量法、重力儀測量法對頸椎整體ROM進行測量和比較分析,結果顯示,影像學測量法測量精準度顯著高於斜度儀、重力儀測量法,影像學測量法的標準差為12.797°。影像學測量產生誤差主要由以下原因引起。①側位X線片拍攝時患者體位不夠標準,導致影像資料中終板並不能完全重合呈一條直線,影響測量參考線的選擇[21];②有骨贅形成,頸椎退行性變程序中出現的骨贅最常見於椎體前緣或後緣,而這2個部位正是頸椎ROM測量選擇標誌點的關鍵部位,標誌點的選擇誤差是測量結果出現偏差的直接原因;③椎體下位終板在側位X線片上呈向頭端凹陷的弧形,這將直接影響平行於終板測量參考線的選擇;④C7椎體被肩部遮擋,在測量時,準確畫出平行於C7下終板的線條較為困難。慶幸的是,此類測量導致的誤差較小,測量結果並不會對頸椎ROM的臨床應用造成顯著的影響。但在特定情況下,比如在比較單節段融合術前後、頸椎單節段人工椎間盤置換術前後頸椎ROM時,由於單個節段的ROM一般為10°~20°[17,22-24],傳統方法的測量誤差就可能會對整體的測量結果或資料統計分析造成顯著影響,影響患者術後恢復情況的準確評估。
本研究提出的改良方法是對傳統影像學Cobb角測量法的進一步最佳化,透過簡單的改良,能夠更為準確地測量頸椎ROM,測量精度進一步提高。改良方法的原理同樣是透過2條直線間的夾角來測量頸椎Cobb角,同樣透過屈伸位角度的差值來計算頸椎矢狀面ROM,但改良方法中確定直線的2點間距離顯著增大,這將大幅度降低直線角度的誤差範圍,提高頸椎ROM的測量精度。此外,對於棘突或椎體前緣有骨質增生、骨贅形成、C7椎體被肩部部分遮擋的患者,測量者可以靈活選取椎前或棘突特徵性的骨性標誌點進行測量。由於屈曲位和仰伸位X線片上均選擇一致的骨性標誌點,雖然標誌線的選擇方法有所改變,但頸椎動力位X線片中2條標誌線的差值仍為頸椎矢狀面ROM。因此,改良方法可以在一定程度上彌補傳統方法中標記點選擇誤差的不足。本研究結果顯示,改良方法與傳統方法都具有高度觀察者內一致性和觀察者間一致性,並且改良方法的觀察者內一致性、觀察者間一致性均高於傳統方法。由於2種方法的測量原理相同,因此,2種方法的測量結果具有高度相關性,相關係數為0.987。為了進一步分析2種方法的差異,本研究對先後2次測量資料之差的絕對值進行統計分析,結果顯示,不同方法測量結果的差異明顯,改良方法測量頸椎ROM的差異更小、精度更高。由此證實,改良方法具有顯著優勢,可明顯提升頸椎ROM測量的精準度。
本研究尚有不足之處,如測量樣本量較小,因此,本研究結果尚需要更大樣本量的研究來進一步驗證。此外,本研究全部採用Agfa IMPAX系統進行影像學測量,在以後的研究中可以考慮與傳統X線片手工測量、其他影像學軟體測量進行比較分析,以進一步明確改良方法的優勢,便於改良測量方法更為廣泛地推廣。
參考文獻
↑向上滑動閱讀全文↑
宣告:此文內容及圖片由供稿單位提供,僅供學習交流,不代表骨科線上觀點。