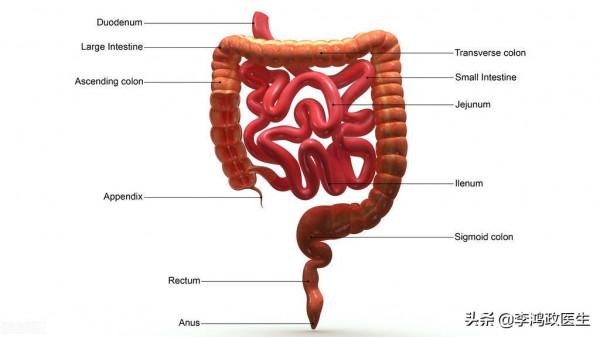
28歲男性患者,姓方。
1年前,方某第一次出現劇烈的腹痛,主要是右下腹疼痛為主,平時都是斷斷續續有些疼痛,有時候運動時候痛,有時候安靜時候痛,偶會會有腹瀉情況發生。
之前看了許多醫生,也做了B超,懷疑是急性闌尾炎,建議手術切掉。
但方某不願意手術,所以一直藥物保守治療,效果時好時壞。
3個月前,一次劇烈的腹痛,還是右下腹疼痛位置,恰好是闌尾常規位置,醫生考慮急性闌尾炎,如果不切掉,可能還會有闌尾壞疽可能,到時候就棘手了。而且你保守治療了那麼長時間,效果不好,說明還是得手術治療。
方某終究忍不住了,同意手術,幹掉闌尾。
滿意為切掉闌尾後,一切就太平了。沒想到術後不久,方某又斷斷續續有腹痛了,疼痛的位置仍然是右下腹位置,偶爾會是肚臍附近疼痛。
方某沒去醫院,直接找了江湖郎中開了很多藥方,吃了2個多月,錢花了不少,但病還是沒看好。時不時還是會有腹痛發生,但都沒有上一次那麼劇烈了,同時大便次數似乎也開始增多了。
今晚,再一次發生劇烈的腹痛。方某扛不住,又來到了急診。
急診的醫生,還是我們大家都熟悉的老馬醫生,一個在急診科摸爬滾打了十幾年的老兵。
老馬見方某痛得厲害,滿頭大汗,直接把他推入搶救室。
急診科醫生最怕就是腹痛胸痛的病人,搞不好隨時死人。方某告訴老馬,這個腹痛斷斷續續有一年多了,3個月前做了闌尾切除術,術後好像好一點,好像又沒那麼好。今晚最厲害。
老馬擔心的是患者有沒有急性腹膜炎、休克了,立即上了心電監護,測量了血壓、心率、血氧飽和度等等,還好,血壓並沒有低,反而有所升高,估計是疼痛導致的。
病人雖然腹痛嚴重,但生命體徵還算穩定,老馬稍微鬆了一口氣。規培醫生同步給患者拉了心電圖,這是必須的,老馬交代過了,凡是會陰部以上、牙齒以下整個軀幹部位的疼痛,不管男女,只要是成年人,就應該做心電圖,排除心肌梗死可能。心肌梗死有時候藏匿的非常隱晦,你不主動拉心電圖,會吃虧的。
心電圖沒事,只是心率偏快而已。
老馬問患者,哪裡最痛。指給我看。
患者指著右下腹,闌尾那個切口附近,說這裡最痛,好像針刺一樣,又好像火烤一樣,也好像有東西在鑽一樣,很難受。趕緊用點止痛藥吧醫生。
老馬給患者查了腹部,整個腹部都有壓痛,但還是右下腹壓痛最為明顯,腹肌總體還是軟的,不是那種硬邦邦的急性腹膜炎的表現。
老馬大腦快速飛轉,思索著各種可能性。
如果是右上腹部疼痛,一般考慮急性膽囊炎、急性肝炎、肝腫瘤破裂、肝膿腫等等,如果是左上腹部疼痛,一般考慮脾梗死、脾破裂、胃穿孔、胃擴張、急性胰腺炎等等,而如果是劍突下(正中)疼痛,那也要警惕胃十二指腸潰瘍穿孔、急性胰腺炎、主動脈夾層、心肌梗死等等。老馬跟規培醫生說,邊說邊查體。
患者現在是右下腹壓痛最明顯,估計這裡就是病灶,但裡頭究竟是什麼,搞不清楚。患者既往斷斷續續有腹痛,又沒有做過胃鏡,我們有理由懷疑是消化性潰瘍,甚至有穿孔了,如果消化液流入腹腔,一直流到右下腹這裡,也會導致右下腹固定壓痛的。不要以為只有闌尾炎會這樣,再說了,患者闌尾已經沒了,不可能再是急性闌尾炎在作亂了。
不管如何,先把腹部B超和胸腹部X光做了再說,同時開通靜脈,留血標本查血常規、肝腎功能、電解質、凝血四項、胰腺炎兩項等等。
老馬說,這種年輕病人,處理起來比老年人要好一點。老年人可能已經腸道穿孔了也不知道疼痛的,他們感覺太弱了。年輕人稍微有點炎症都可能劇烈腹痛,所以我們不著急,只要生命體徵穩定,就可以等一等。
老馬安排好方某後,就去處理其他病人了。
很快方某的檢查報告都回來了,而且更奇怪的是,還沒等老馬的藥物用上,他的腹痛似乎開始有所緩解了。一開始眉頭是擰成一團的,現在甚至都可以跟護士嘻嘻哈哈了。
老馬看了報告,肝膽胰脾未見明顯異常,胸腹部X光也沒有看到明顯的膈肌下游離氣體影,不支援胃腸道穿孔,也沒有膽囊炎、肝炎、肝膿腫等等。抽血指標也陸續回來,除了血常規中白細胞計數偏高一點,其餘的沒多大異常,胰腺炎兩項也是正常的,基本上也可以排除急性胰腺炎了。
本來老馬還打算讓他進一步做個腹部CT的,看清楚一些。但由於患者現在腹痛緩解一些了,索性CT也不做了,僅僅用點補液,留觀。
但不到半小時,患者方某又開始說腹痛了。
老馬這次二話不說,直接開了腹部ct,說先把CT做了,看清楚沒問題再說。
CT很快也做完,報告說部分迴腸及盲腸壁是增厚的,需要進一步檢查。其他沒發現。
為了安全期間,老馬還請了外科醫生下來評估,看看有沒有手術治療指徵,老馬心裡頭也清楚的很,這種情況沒有任何手術指徵,總不能平白無故開啟患者肚子吧,但為了安全,也當是為了分擔責任吧,外科醫生必須下來看一看。
外科醫生跟老馬的觀點一致,目前暫時沒有發現外科可以干預的情況,建議內科治療。
有這句話就好辦了。
老馬請了消化內科醫生下來會診。
消化內科醫生看完後,覺得患者腹痛原因不明,暫時無外科情況,那就收上消化內科吧,逐步完善腸鏡、胃鏡、小腸鏡等等,總是能夠明確診斷的。
就這樣,方某當晚就住入了消化內科。
半夜又有一次腹痛,醫生給用了些解除胃腸道痙攣的藥物,腹痛有所減輕。一直熬到天亮。
第二天教授查房,得知方某這個腹痛反覆發生了一年多了,而且經常會有腹瀉情況發生,腹瀉偶爾會有漿糊狀,再加上做完腹部CT所見,排除了闌尾炎導致的腹痛。
你這個闌尾啊,不一定是導致你那麼久以來腹痛的真正病因,只可惜你現在沒有上次手術的病理,如果可以,把當時手術切掉闌尾做的病理檢查報告拿過來,我們看看。你腹痛、腹瀉應該是另有他因的。說到這裡,教授頓了頓,當然了,切掉闌尾也未嘗不可,它多少都會加重腹痛的。
當天重新安排了CT檢查,但是做的事增強掃描。看得更清晰。第二天就給方某安排了腸鏡檢查。
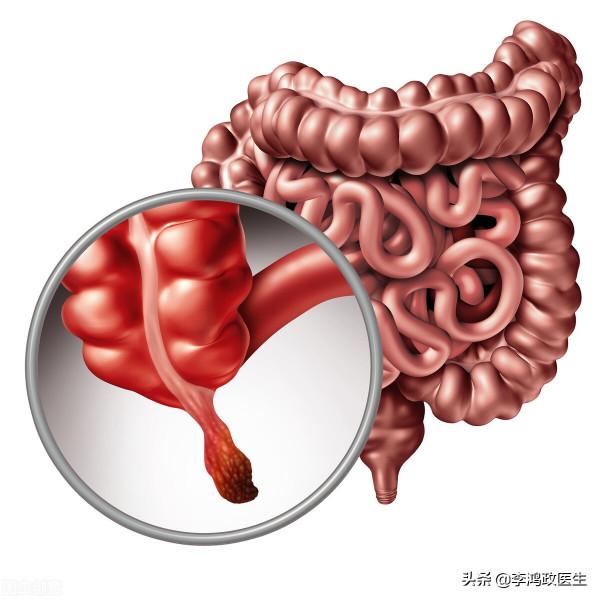
腸鏡一進去,就看到患者升結腸粘膜重度炎症,並且有部分潰瘍形成。還做了病理活檢。
最終結腸檢查給出的報告是:懷疑升結腸克羅恩病可能。
方某壓根沒聽說過什麼叫做克羅恩病。
管床醫生給他解釋,這是一種慢性炎症性肉芽腫性腸道疾病,病因未明,可能是免疫紊亂導致的,也跟基因有一定關係。總之結局就是你的升結腸有明顯的炎症、潰瘍,這就是導致你反覆腹痛、腹瀉的原因,而不是闌尾
那我闌尾手術豈不是白做了?方某哭笑不得。
管床醫生不好直接給定論,含糊說了幾句,大概意思是闌尾遲早得切。
複查的CT增強結果也出來了,影像科意見考慮:升結腸克羅恩病可能性大。
這下似乎石錘了,不管是腸鏡還是CT,或者是患者的臨床表現,都符合克羅恩病。
管床醫生告訴方某,克羅恩病治不好,但是可以控制,只不過有很多禁忌的東西,比如飲食一定要忌口,海鮮基本跟你沒緣分了。
那應該怎麼吃呢?方某問。
教授剛好在,順口回覆了,說我行醫幾十年,還沒有見過和尚和尼姑有克羅恩病的,你大概可以跟他們學習,按照他們的食譜來吃吧。教授說完後就笑了。玩笑歸玩笑,教授還是仔細告訴他,辛辣油膩的儘量不吃了,必要的時候甚至只能吃營養粉。
當天就準備給方某上克羅恩病相關治療,其中最關鍵的幾個藥,一個是美沙拉嗪,一個是激素,另一個是硫唑嘌呤。這些藥都是可以控制腸道炎症的,很多輕症的病人用這些藥都能迅速緩解。管床醫生告訴方某。
但目前也有一些生物製劑,比如英夫利昔單抗、阿達木單抗等等,這些單克隆抗體能精準對付紊亂的免疫系統的某個環節,起效迅速,療效確切,可以嘗試。管床醫生繼續解釋。這些以前都是昂貴的救命藥,但現在都進了醫保,價格腰斬了很多,每個月一千來塊錢就可以搞定了。
方某自己也查閱了很多資料,知道這些生物製劑效果很好,想直接用這些藥好了,不用激素,因為聽說用了激素人會變胖,而且會帶來很多不良反應。
拿了藥,準備用。
護士跑過來告訴醫生,患者(方某)的PPD試驗是強陽性。
管床醫生一聽,就凌亂了。PPD試驗強陽性!這就尷尬了。
PPD試驗,是就是結核菌素試驗。廣泛用於檢出結核分枝桿菌的感染。
教授沉吟了一會,說PPD強陽性,也只能說明病人以前感染過結核桿菌,或者是曾經接種過卡介苗,現在哪個孩子沒接種卡介苗啊,所以即便他沒有感染結核桿菌,只要接種了卡介苗,都可能出現強陽性的,不用大驚小怪。再說,他這個克羅恩病,本身免疫系統就有些紊亂,出現個強陽性不足為奇。
教授雖然自己這麼說,但內心還是犯嘀咕的。如果患者真的是感染了結核桿菌,進一步講,如果患者真的是結核病,那麼這個腸道的情況就不一定是克羅恩病了啊,這完全可能是腸結核啊。腸結核也會導致反覆腹痛、腹瀉的,CT和腸鏡的表現也完全可能是這幅模樣的。
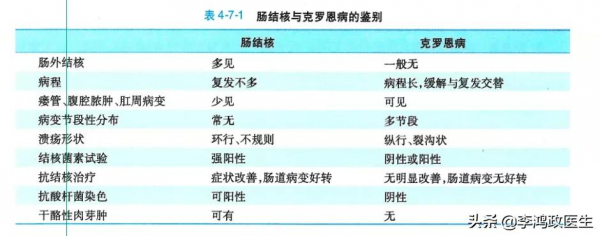
換句話說,腸結核和克羅恩病的鑑別,要提上日程了。
管床醫生更加是不敢大意,因為這兩者的鑑別從學習內科學以來,就一直是考試重點。但即便是如此,臨床上依然有很多腸結核誤診為克羅恩病、克羅恩病誤診為腸結核的情況發生。
這也是為什麼管床醫生要給患者常規做結核方面檢查的原因。
如果PPD試驗是陰性的,那麼一切都順理成章了,就往克羅恩病上套就好了,直接給予治療。
但現在尷尬就在於PPD是強陽性的,這似乎還是有一定意義的。
找了感染科醫生過來會診。
一看結核抗體也是陽性的,會診醫生有些猶豫了,建議進一步做TSPOT.TB(結核感染干擾素釋放試驗)檢查,這也是一個檢驗結核桿菌感染的檢查,原理跟PPD試驗差不多,但是準確度更高一點。我們人體感染了結核桿菌後,會產生一些記憶細胞,當再次遇到抗原時,記憶細胞會做出反應,檢查原理大致就這麼回事。
治療先放一放,搞清楚到底是腸結核還是克羅恩病再進行下一步吧。感染科醫生說。方某見此,不由得心慌慌了,醫生每一次皺眉頭,都能讓他擔心的要死。
感染科醫生還讓天天留痰去找抗酸桿菌(結核分枝桿菌抗酸染色陽性),同時再做一個胸部CT,看看有沒有典型的肺部病灶,一般來說如果有腸結核的話,可能也有肺結核,如果能找到肺結核,那麼反過頭來想可能腸結核也是存在的。但這個可能性比較低,因為方某說過了,他這幾年來基本上沒怎麼感冒,也沒有明顯的咳嗽、咳痰症狀。
但有一段時間低熱,自己量了體溫大概是38°C,人比較疲乏,沒管它自己就好了
這正是讓感染科醫生擔心的地方,結核病多數都會有低熱、疲乏。
但消化內科醫生也說了,克羅恩病也可以有低熱啊,由於胃腸道功能不好,也容易出現疲乏。
到底誰說得正確呢?
教授私底下發話了,既然請了人家會診,就要相信人家,讓做什麼檢查,咱們照做就對了,多留幾次痰,也不是壞事,萬一真找到抗酸桿菌了,確定是腸結核了,怎麼回頭還來得及。這要是貿然直接把激素懟下去治療克羅恩病,結果證實是腸結核,那就糟糕了,病人糟糕,我們也跟著遭殃。換句話說,激素對於克羅恩病來說是治療藥,但對於結核來說卻是毒藥。
管床醫生心裡涼的發毛,誰不知道激素是腸結核的禁忌症啊。結核桿菌感染,需要的是抗結核藥物治療,一針激素打下去,搞不好造成結核爆發,那就真的罪過了。
一連做了幾天痰培養,都沒有看到抗酸桿菌。胸部CT也基本是正常的。
但是T-SPOT.TB結果回報了,陽性。
消化內科醫生又把感染科醫生、病理科醫生、影像科醫生叫過來了,大家一起討論一下,這小子的腸道到底是結核,還是克羅恩病,大家再仔細分辨分辨。病理科醫生說也拿不準,看起來都像,可能標本留得不夠多。影像科醫生這回也不敢咬死就是克羅恩病了,畢竟PPD試驗強陽性,T-SPOT試驗陽性,結核抗體也是陽性的,更糟糕的是患者還偶爾會有低熱、乏力等症狀。所以他們認為,克羅恩病看可能性大,腸結核不能排除。
一把來說,克羅恩病、腸結核的鑑別診斷並不困難。難就難在方某這個情況比較特殊。
最後還是感染科醫生拿了主意,說綜合評估起來,還是考慮腸結核的可能性更高,可以先進性診斷性抗結核治療,如果有效果,那麼就確定了。如果沒效果,那就說明不是腸結核。
就這麼決定。
於是開始了診斷性抗結核治療(方案:異煙肼、利福平、吡嗪醯胺、乙胺丁醇),原計劃3個月的治療。
但1個月的時候,情況發生變化了。
這天方某又發生了劇烈的腹痛,家裡人陪伴來到急診。
其實這一個月來,斷斷續續還是會有腹部隱痛發生,伴隨腹瀉,每天拉幾次,但不算嚴重。但這次的腹痛,又跟上次入急診那般嚴重。
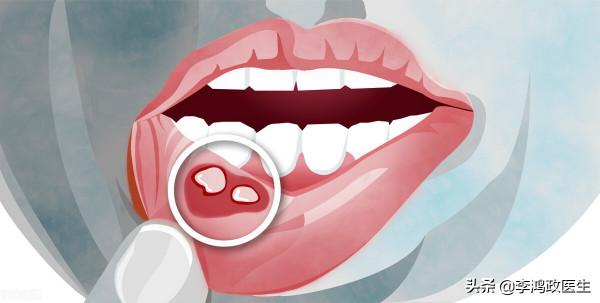
更加要命的是,方某的口腔潰瘍非常厲害。
用他自己的話說,這幾個月來,口腔潰瘍就沒停過,最嚴重的時候有4-5個潰瘍一起來,每個都可能有指甲那麼大,根本沒辦法吃東西啊,喝水都痛。
老馬評估了方某的情況,得知是個腸結核患者,目前正在吃抗結核藥物治療。還是要警惕有沒有可能腸穿孔的。慣例推他去拍攝了一個腹部CT。
CT沒發現膈肌下氣體影,不是腸穿孔,那就好,起碼不用手術。老馬心裡想。
方某的家人跟老馬說,上回住院,查了一輪都沒搞清楚是什麼原因,後來才決定按照結核病(腸結核)來治療,這藥都吃了快一個月了,都沒效果,還是腹痛,會不會搞錯了。前幾天複診的時候,醫生還是讓繼續吃,真的要吃滿3個月麼?
老馬聽到這裡,有些疑惑。
照理來說,如果真的是腸結核,一個月的藥應該也有效了吧,總不至於這麼快就耐藥?除非這小子根本就不是腸結核。
你張開嘴,我看看你的潰瘍。老馬跟患者說。
方某張開口,一股臭氣撲面而來。老馬都有些嫌棄了。但是這口腔裡面左一個右一個分佈了好幾個潰瘍灶,又讓老馬的內心激盪無比。
你以前也這麼愛長潰瘍麼?老馬問。
才不,我以前臉上痘痘都不長,口腔潰瘍都是很少很少的,就這幾個月特別多。方某抱怨說,一說話嘴巴又痛了,肚子也痛。
怪可憐的。
老馬盯著他的既往檢查資料,尤其是CT報告說考慮克羅恩病,不排除腸結核。猛然想起,克羅恩病也不只是發生在患者的迴腸和結腸啊,依稀記得是整個消化道都可能累及的啊,從口腔到肛門都可以發生炎症、潰瘍的啊,腸結核不會這樣的,這小子這個口腔潰瘍,莫非......
老馬想到這裡,立即打了電話讓相熟的消化內科醫生過來會診。
消化內科來了後,又重新評估了方某的情況,尤其是看了口腔潰瘍灶面,長舒了一口氣。避開患者,跟老馬私底下說,診斷腸結核一個月,效果不好,就應該有所警惕了。但有的結核病人很頑固,要更長的時間才能起效。只不過現在患者這個口腔潰瘍這麼嚴重,真的值得注意了。克羅恩病會有一些腸道外的表現,口腔潰瘍是比較常見的,恐怕,真的還有這個可能性。
讓他住院吧,重新做個腸鏡看看。消化內科醫生說。
於是方某再次入住消化內科。
重新安排了腸鏡。
腸鏡下看到患者的黏膜糜爛潰瘍沒有絲毫好轉啊,甚至有加重的趨勢,看這樣子,還是考慮克羅恩病可能性最高,腸結核需要排除,但是可能性不高。內鏡醫生直截了當地說。
治療克羅恩病,我們可以用激素,也可以不用激素。萬一患者是腸結核,用激素是不妥當的。但是我們可以用類克(英夫利昔單抗,一種治療克羅恩病的生物製劑),如果一針類克打下去,患者腹痛腹瀉能有所緩解,那這個意義就蠻大了。教授緩緩說道。
管床醫生把治療計劃告訴方某,說可以先用一種多克隆抗體治療,這種多克隆抗體靜脈打下去,能馬上切斷腸道炎症反應的某一個環節,部分患者可能剛用藥物腹痛就減輕了,起效非常快。
又是診斷性治療麼?方某心有餘悸。
是的。目前這個辦法還是值得嘗試的。
經過解釋,方某最終同意了類克治療。
教授有自己的考慮,從患者的病情發生發展來看,兩個病都像。但是抗結核效果不好,加上覆查的腸鏡無好轉,現在患者又有明顯的口腔潰瘍,雖然還不能完全斷定就是克羅恩病(病人不夠典型),但用類克治療還是可以嘗試的,即便不是克羅恩病,這個藥副作用也不算大,只要病人簽字同意,就可以嘗試。
結果,正如教授所預料的。
一針類克靜脈輸完後,方某摸著自己的肚子,咧開嘴笑了,這藥真tm神奇啊,立竿見影啊。
教授緊握著的拳頭也鬆開了,後背一陣冷汗。
治療效果反推病因是非常有診斷價值的,抗結核效果不好,但是抗克羅恩病效果奇佳,還還有什麼好懷疑的麼。
方某就是一個克羅恩病患者。
後來果斷給用了正規的克羅恩病治療,患者腹痛一天比一天緩解。兩個月後複查的腸鏡,腸粘膜修復地差不多了。
這回終於水落石出了。
兜兜轉轉,患者還是最初考慮的克羅恩病。只不過一開始病情不夠典型,誤判了。有時候跟腸結核的鑑別還是有難度的,這點也不能怪感染科醫生。另外再說一句,方某那條闌尾,看來真的是白挨一刀了。
但疾病就是這樣,總有人沒那麼順利,要走了許多彎路才能找到真正的病因,針對病因治療,可能一擊即中,也可能知道病因卻仍然束手無策。
方某最終沒有找切闌尾的那個醫院麻煩,但他也把闌尾病理拿過來了,報告顯示闌尾粘膜增厚,輕微充血水腫。
這樣的闌尾,留著也的確可能是下一次的禍害了。
好了,方某診斷為克羅恩病了,也僅僅是個開始而已。
祝福他。