導語
很多強直病友都聽說過“脊柱關節炎(SpA)”,隨意就把 “脊柱關節炎” 跟 “強直” 畫上等號。不少強直病友有多次就診的經歷,甚至會碰到在不同醫院診斷不同的情況。
這個時候心裡難免會犯嘀咕“怎麼幾次就診的診斷不一樣?我到底得了什麼病?”。
今天,我們就來好好科普一下,什麼是脊柱關節炎,它和強直又有什麼關係?
什麼是脊柱關節炎?
脊柱關節炎(spondyloarthritis,SpA)是一組具有特定的病理生理、臨床、放射學和遺傳學特徵的慢性炎症性疾病。
它的起源還得從曾作為類風溼關節炎核心標誌物的類風溼因子(RF)說起,20世紀60年代RF的發現,關節炎才有“血清陽性和陰性”之分,即類風溼關節炎被稱為血清陽性關節炎,而其他則被歸為血清陰性關節炎(準確地說,應理解為類風溼因子陽性率與正常人相似)。
直到20世紀 70年代人類白細胞抗原(HLA)-B27 的發現 ,本病才和類風溼關節炎(RA)區別開來,並提出“脊柱關節炎(SpA)”的概念 。
20世紀90年代以後,SpA得到越來越多的重視。發展至今,作為風溼科常見病種之一,SpA並不特指某個疾病,而是包括中軸型脊柱關節炎(axial SpA,ax-SpA)。
◆包括強直性脊柱炎(ankylosingspondylitis,AS)和放射學陰性中軸型脊柱關節炎(non-radiographic axial SpA,nr-axSpA);
◆ 反應性關節炎(reactive arthritis,ReA)/萊特綜合徵、銀屑病關節炎(psoriatic arthritis,PsA)、炎症性腸病性關節炎(arthropathy of inflammatory bowel disease,IBD)、未分化脊柱關節炎(undifferentiated spondyloarthritis)等。
這些疾病有一些顯著的特點是以HLA-B27(一種人體白細胞抗原)為主要的遺傳易感因子(有遺傳傾向,但不是遺傳病),常表現炎性腰背痛,伴或不伴有外周關節炎。
如何判斷是否患上脊柱關節炎?
(1)發病年齡<40;
(2)隱匿性起病;
(3)運動後改善;
(4)休息後不能改善;
(5)夜間痛(起床後改善)
如果符合以上5條中任意4條,就要考慮炎性腰背痛的可能性。
脊柱關節炎發病率有多高?
目前對於SpA的總體患病率估計不一,我國學者的研究表明SpA總體患病率為 0.93%,而2019年美國風溼病學會公佈的資料顯示SpA患病率約為0.1%~0.5%。
而作為SpA較常見的強直性脊柱炎來說,國內研究報道患病率約為0.23%。
脊柱關節炎有哪些分型?
1. 中軸型脊柱關節炎
人類在20世紀30年代才認識到,幾乎所有強直性脊柱炎患者都存在X線骶髂關節炎,從此,X線骶髂關節炎成為該病診斷的必要條件。
但後來發現部分患者X光檢查但卻沒發現骶髂關節破壞,但在磁共振(MR)下卻能看到活動性炎症徵象。
2009、2011年,國際脊柱關節炎評估組又提出了中軸型脊柱關節炎,包括強直性脊柱炎、放射學陰性中軸型脊柱關節炎,它們在臨床中表現為多種症狀,常難以識別,導致診斷延遲、漏診或誤診。
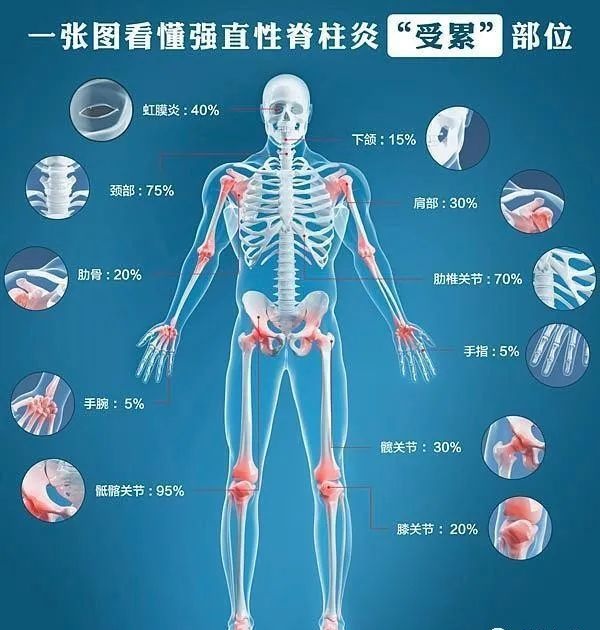
比如肌肉骨骼(如炎性腰背痛、肌腱附著點炎、指/趾炎)或關節外症狀(如虹膜睫狀體炎或銀屑病)都可能是最初的症狀。
強直性脊柱炎最常見的症狀是腰背部或骶髂部疼痛,而且疼痛符合炎性腰背痛的特點,這些特點可與機械性原因或其他原因所致腰背疼痛相鑑別。
2. 反應性關節炎/萊特綜合徵
反應性關節炎是指繼發於身體其他部位感染的急性非化膿性關節炎,泌尿生殖道或腸道感染後的反應性關節炎最為常見。
以下肢為主的非對稱性關節炎,常常有前驅感染病史,但輔助檢查無特異性。
萊特綜合徵是反應性關節炎的一種特殊型別,以典型急性期關節炎-非淋球菌性尿道炎-結膜炎三聯徵為典型特徵,但是臨床上不完全型萊特綜合徵更為常見,診斷也較為困難。
3. 銀屑病關節炎
銀屑病關節炎是一種伴有銀屑病的炎症性關節病變,主要特徵是累及遠端指間關節和脊柱關節,約2/3的患者先有銀屑病,5~10年後出現關節炎,15%的患者在關節炎之後出現銀屑病。
銀屑病關節炎的受累關節通常不對稱,伴有指(趾)腫脹、指(趾)甲營養不良,可出現中軸關節和附著點受累、關節殘毀和畸形,類風溼因子通常陰性。
4. 炎症性腸病性關節炎
腸病性關節炎指與腸道病變相關的關節炎,其腸道病變和關節病變有著相似的遺傳和免疫學基礎。
一般認為,只有在確診潰瘍性結腸炎或克羅恩病以後,才能根據其所伴有的骶髂關節炎或脊柱炎和(或)外周關節炎表現診斷腸病性關節炎。
5. 未分化脊柱關節炎
未分化脊柱關節炎的涵義為:
①某種脊柱關節炎的早期,將來可能發展為某種典型的脊柱關節炎;
②某種脊柱關節炎的“流產型”,以後不發展為典型的疾病;
③不能分化單種典型脊柱關節炎的重疊型別,持續若此,難以納入任何一種脊柱關節炎;
④現在未能定義,但將來可以分類的某種脊柱關節炎的亞型。
所以,未分化脊柱關節炎表現及預後多樣,只有部分發展為強直性脊柱炎。
找專科醫生診治,以免誤診
由於首發症狀不一,患者會至骨科、風溼科、疼痛科、康復科、中醫科等各臨床科室門診就診。
其次因缺乏對 SpA 診斷和治療的認識,以致該疾病常被漏診、誤診或延遲診斷,使得許多患者錯失 SpA 治療的最佳時間,導致患者的病情和殘疾程度加重。
因此,出現症狀應及時至專科醫生診治,以免耽誤病情。
三大主要治療手段
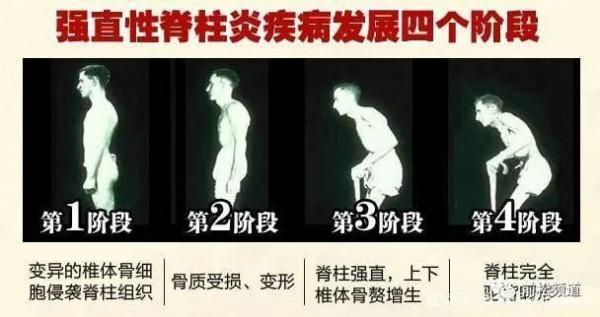
脊柱關節炎是慢性、致殘性疾病,尤其是強直性脊柱炎,是青少年男性致殘的主要原因之一,所以需要重視其早期治療。
由於中軸型脊柱關節炎是脊柱關節炎的原型,因此治療的總體原則可參照此病,但各個疾病間又有一些區別。
2019年美國風溼病學會/美國脊柱炎協會/脊柱關節炎研究與治療協作組關於中軸型脊柱關節炎的推薦建議中指出,治療旨在減輕症狀,改善功能,保持工作能力,減少疾病併發症,並儘可能地預防骨骼損傷。
1. 非甾體抗炎藥
非甾體抗炎藥可有效改善活動性強直性脊柱炎的功效,能控制疾病活動,臨床醫生可根據症狀的嚴重程度、患者偏好、合併症選用,特別是根據胃腸道、心血管和腎臟合併症而異。
2. 改善病情藥物
臨床試驗證明,可用於改善中軸型脊柱關節炎的改善病情類藥物較少,根據指南推薦建議,以外周關節為主要表現的患者可選用柳氮磺吡啶和甲氨蝶呤治療。
3. 生物製劑
對於使用非甾體抗炎藥後仍有活動性的AS患者強烈建議使用腫瘤壞死因子抑制劑(TNFi)作為第一種生物製劑,對於應用第一次TNFi不應答可使用蘇金單抗或ixekizumab。
早診斷、早治療、控制良好
對於大多數患者來說,脊柱關節炎是一種預後良好的疾病:只要早期診斷、早期治療,可以良好控制臨床症狀,部分病種可治癒,如反應性關節炎、未分化關節炎。
絕大多數患者在常規治療下,可以邊治療,邊工作、邊學習。
即便已經發生脊柱僵直、髖關節融合者,如果具有積極樂觀的生活態度,也可以經濟自立、生活自理,過正常的生活,關鍵是堅持治療,合理安排作息時間及採取健康的生活方式。
來源:前松頻道