相信很多人都或多或少地有過這種經歷,腰背疼痛去趟醫院,剛描述了一下病情,醫生就給開了很多檢查。常常是就診一分鐘,檢查大半天,每次去醫院,時間都在檢查上。於是很多人就充滿了疑惑,開這麼多檢查有必要嗎?
確實,很多時候病人不太理解為何要開這麼多檢查,認為是沒有必要的。作為醫生,也很無奈,經常因為檢查被患者誤解。
那麼,就診過程中為什麼要進行各種各樣的檢查,這些檢查到底是不是必須的,今天就給大家好好聊聊這個話題。
檢查,到底有何意義
就拿腰背疼來說,小到在校學生,大到耄耋之年的老人,都可能有過腰背疼痛的經歷。很多人對於腰背疼痛的理解就是“去醫院開一副膏藥,貼了就好了”、“開點藥,吃吃就好了”或者說“拍個片子,看看有沒有骨折,沒有我就回家歇著了”。
但往往到醫院之後,除了X線之外,醫生有時候還會讓患者進行CT或者核磁共振的檢查,甚至有的時候還要查血。很多患者對此表示十分不理解,認為這種檢查是毫無道理的,於是便不配合醫生進行相應的檢查。
首先,腰背痛雖然是一種比較常見的疾病,但引起腰背痛的原因可謂是多種多樣。像是腰肌勞損、腰間盤突出、腰椎骨折、骨質疏鬆、腰椎腫瘤等疾病均會導致腰背疼痛。不能準確地判斷病因,如何對症下藥進行治療?
所以,運用不同檢查的第一個目的就是,準確地判斷病因。
準確地判斷病因
腰部疼痛,做一個X線檢查,能看出脊柱是否有骨折、有沒有脊柱側彎、骨質有沒有破壞、骨質增生,經驗豐富的醫生甚至能看出腰部椎間盤蛻變的程度。上述指標,可能是X線能看出的極限了,但腰部不止有骨折,軟組織情況,像是椎間盤突出這種常見病症怎麼看?
有些時候像是疲勞性骨折、壓縮性骨折,X線也僅能看出損傷,不能判斷是新鮮骨折還是陳舊骨折。骨折時間都判斷不清楚,如何進行下一步治療呢?所以,一般情況下,X線就相當於是一種基礎檢查,或者篩查,進行此檢查之後,才可進行下一步的診斷。
既然都說到檢查方式了,索性把CT和磁共振的用法、區別,也給大家稍微講講,免得大家以後疑惑。
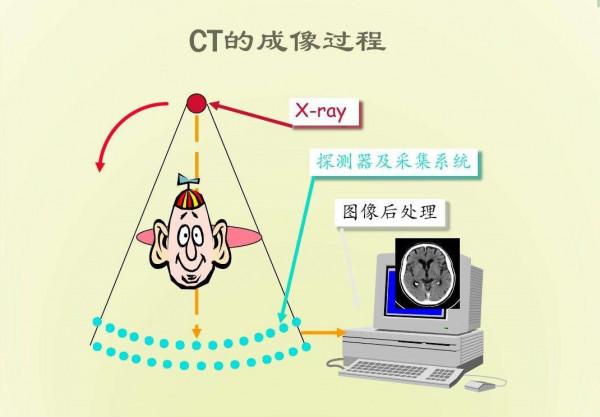
CT的全名叫做電子計算機斷層掃描(Computed Tomography),聽這個名字就能大致瞭解CT的成像原理。CT其實就是用X線對人體患處進行一層一層的掃描,得到的結果相對於X線來說,更加精細,顯示更加清楚。一些X線發現不了的隱匿性骨折在CT的掃描下基本上無處遁形。
且對於軟組織的成像也比較精確,像椎間盤是否突出、椎體內情況可以清晰地反映在片子上。但CT價格有點高,且輻射較大,這是很多人抵制CT的原因。
如果是像剛說的判斷骨折的新舊程度,X線和CT就有點無從下手了。這個時候只能透過磁共振成像來判斷骨折發生的時間,從而相應地選擇治療方法。且磁共振對於脊柱、韌帶、椎間盤等脊柱部位的顯影均明顯高於CT。
所以說大家明白了嗎?很多檢查都會有侷限性,這是儀器本身或者檢查方式本身特性導致的。可能在很多患者看起來,各種片子沒什麼兩樣,所以就認為醫生開這麼多檢查是沒有必要的。但其實每一種片子的側重點不同,只能經過各種檢查,才能準確地判斷病因。
但有些時候,病因都確定了,為什麼還要做很多的檢查?
評估病情的嚴重程度
有些時候已經明確了病因,可醫生還是會要求進行相關的檢查。這是因為,雖然確定了病因,但有些時候不知道疾病進展如何,也就沒有辦法進行有效的治療。所以說,檢查不僅是尋找病因,還能評估病情的進展從而選擇更加有效的治療方式。
除此之外,檢查還有一個目的就是為了評估患者的情況。
評估全身的情況
治療方法肯定要根據患者身體情況來定製,患者的身體骨骼情況如何,適合保守治療還是手術治療,這些都需要詳細的檢查後才能得出。瞭解患者的身體狀況,才能更好地選擇相應的治療方案,達到更好的治療效果。
通俗點說,兩個患者患上相同的疾病,能夠使用同一個治療方案嗎?這肯定是不行的,即使患者所患疾病相同,但身體素質、高矮胖瘦甚至性別很難完全相同。如果盲目地採用相同的治療方案,就有可能導致治療效果不佳。
其實第三點,本來是不想說的,但是見到、聽到的事情多了,也就麻木了。
避免醫療糾紛
醫生是一個以精準著稱的職業,一旦誤診和漏診,不僅是非常嚴重的醫療事故,還可能耽誤患者的最佳治療時間,導致患者病情惡化。所以,很多醫生為了準確地判斷病情,只能透過檢查,仔細判斷才敢確診。
不僅僅是怕出現醫療事故,更怕的是耽誤患者的最佳治療時間,給患者造成難以恢復的損傷。
所以,很多人都說醫生離開了檢查就不會治病,這種觀點顯然是錯誤的。
離開檢查能治病,但要保持對生命尊重
一個醫生的成長史:
- 5年的本科+3年的碩士+3年博士=主治醫師
- 2年主治(博士研究生)+SCI論文+兩項省級以上的課題=副主任醫師
- 3年副主任(博士研究生)+SCI論文(影響因子3.0)=主任醫師
這其中還各種考試、科研課題都不落下的情況下,最快也要16年的專業經驗。十幾二十年的經驗擺在這裡,即使不用各種儀器檢查,很多疾病確實也能信手拈來,做到藥到病除。但萬一出現遺漏怎麼辦,如果是一個廚師的失誤,可能就是一道菜糊了,重新做即可,那醫生自行診斷失誤了怎麼辦?生命能重來嗎?
北京某醫院曾有過這樣一個例子:
2016年8月18日,肖某咳嗽1~2年,晨起咳嗽明顯,入睡前明顯,乾咳偶爾黃痰,不發熱,被醫院診斷為咳嗽。
2016年8月24日,複診,咳嗽。
2016年9月8日,複診,咳嗽。
2017年6月,多家醫院就診,最終確診為分泌腺癌
咳嗽和肺癌,多家醫院都沒檢查出來,是經驗錯了還是症狀錯了呢?醫生誤診了,是醫療事故,那患者失去的寶貴的治療時間怎麼找回,患者的生命該找誰負責?
作為一個醫生,必須要對患者的身體負責,為患者的生命負責。離開檢查能治病,但是如果因檢查不足導致了診治偏差,耽誤了病情,危及到了患者的生命,無論誰來負這個責任,逝去的生命也難以重來。
所以,離開檢查,我們能治病,但是很多時候需要秉持理性大於感性,指標大於經驗的理念,尊重生命,也是保護生命。
最後的總結
今天把這幾種檢查的優缺點給大家列出,只是想讓大家明白,一種檢查方式的指標不是很全面,僅靠一種檢查方式很難得出準確的病因,也就難以對症下藥。
另外,醫生開檢查也是對生命的負責和尊重,畢竟最終的選擇權還是在於患者。如果患者覺得沒有必要,是完全可以拒絕的。
朋友們覺得現在醫院的檢查是無用的嗎?可以在評論區發表自己的意見。
我是骨科醫生李寧,骨的安全,我來守護。