隨著人口老齡化的加速發展,退行性頸椎管狹窄越來越多,由此引發的脊髓型頸椎病是頸椎病中最嚴重的一種型別,大多需要手術治療。
傳統的開放手術存在肌肉剝離範圍大、出血多、手術時間長等缺點,高齡患者常常難以耐受。脊柱後路內鏡手術已成熟應用於神經根型頸椎病的治療,而對於脊髓型頸椎病的後路內鏡下治療,文獻報道暫不多見,本文選讀數篇具有代表性的論文,供同行參考。
華盛頓大學的神經外科醫生DrCarr[1]於2019年報道了10例患者應用6.9mm椎間孔鏡採用椎旁入路進行的頸椎後路減壓手術;患者平均年齡70.2歲,平均出血量不到10ml,平均手術時間93.7分鐘/節段,平均住院時間1.2天。
文章指出單孔內鏡下行脊髓後路減壓手術,醫生必須良好的控制工作套管、操作器械和鏡頭,因此學習曲線較長;術中水壓約40mmHg,棘突基底部需磨除相當多的骨質來為“越頂技術”創造空間。手術臨床療效相當滿意,僅有1例患者出現一過性SEP和MEP消失的情況,沒有嚴重神經併發症的發生。
重慶醫科大學第二附屬醫院鄧忠良教授[2]於2020年介紹了一種新的後路內鏡手術來解決脊髓前方的壓迫,稱之為“錨定+戰壕”技術。該技術應用2mm克氏針錨定後,環鋸在側塊表面環形標記,應用3mm磨鑽向椎弓根頭、內側磨除,至椎弓根根部與椎體後緣交界處,探鉤確認位置後,繼續磨除部分椎體後壁製作“戰壕”,使用籃鉗咬除後縱韌帶暴露突出的髓核組織,髓核鉗取出致壓物,充分減壓硬膜囊。
入組的16例患者平均手術時間95.44min,術中出血量幾乎可以忽略不計(negligible),平均住院日5天,臨床效果良好並且沒有手術相關併發症的發生。該技術暫時犧牲了椎弓根內側壁的1/2-2/3部分(遠期隨訪仍可以再生),為工作通道創造空間,但避免了前路融合手術需永久喪失運動節段的缺點。
河北醫科大學第三醫院脊柱外科張為教授[3]2019年報道了10mm大通道下頸椎後路減壓手術,32例患者平均年齡49.5歲,平均手術時間68.6min,平均出血量28ml,平均住院日4.5天,2例患者術後出現一側軀體的麻木而肌力正常,經保守治療後緩解;術後JOA,VSA評分較術前明顯改善,C2-C7Cobb角增加,文章提示大通道頸椎後路減壓手術微創、安全、高效,並且能改善頸椎弧度。
2、顯微鏡技術
顯微鏡技術是最早應用於脊髓型頸椎病的脊柱內鏡技術之一[4-5]。2010年,Akihito[6]在《歐洲脊柱外科雜誌》發表文章,總結了51例患者的手術療效及相關併發症。患者平均年齡62.9歲;平均出血量35.4ml/節段,22.9ml/2節段,44.4ml/3節段以上;平均手術時間106min/節段,146.4min/2節段,172.8min/3節段以上。
併發症方面:硬膜撕裂1例,C5神經根麻痺2例,硬膜外血腫1例,前兩者經保守治療緩解,後者經MED下血腫清除術後治癒。
文中強調:
1、鏡下操作需要很好的手眼協調能力,因此需要大量的屍體標本的練習和腰椎顯微鏡手術的經驗才可開展頸椎的顯微鏡手術;
2、雖然工作通道可以有一定幅度的擺動,但減壓3個以上節段需要增加手術切口;
3、磨鑽進行骨性工作時務必保留黃韌帶防止脊髓損傷。

2014年,Yasushi改良了顯微鏡下頸椎後路減壓手術,較前面提及的棘突旁開1.5cm的椎旁入路不同,作者採用後正中入路(單節段採用棘突間入路,雙節段採用縱向劈開棘突入路)進行椎管減壓,29例患者平均年齡67歲,術後NRS和VAS明顯改善,JOA改善率達49%,僅1例患者出現下肢的輕微乏力並於數週後自行緩解。
作者認為後正中入路能夠提供一個對稱的手術視野,術者不易出現方向迷失;完全的肌間隙入路避免損傷椎旁肌,使手術出血明顯減少;更重要的是,沒有“越頂”技術可能帶來的脊髓壓迫,使手術安全性大大提高。
2016年,鄭州大學第一附屬醫院張春霖教授[8]提出了顯微鏡下輔助內固定行椎管擴大成形術,取得了滿意的臨床療效。該技術將兩側椎板、側塊交界處打斷後提拉棘突的方法增加椎管直徑和麵積,從而達到椎管減壓的目的。
本組研究入選的45例患者,平均年齡58歲,平均出血量360ml,平均手術時間119min,術後1例出現了螺釘鬆動,1例出現輕微的上肢功能障礙,沒有再關門的現象發生。
作者分析指出該技術椎管直徑增加不多,但面積增加較大,有利於避免頸神經根麻痺的發生;術中應用專門的頸椎器械、仔細止血將有利於出血控制;兩側鋼板植入後能達到即刻的三柱穩定,無需植骨融合,避免了運動節段的丟失,而且遠期隨訪發現斷端骨再生後可以保持連續。
3、單側雙通道技術
近兩年來,單側雙通道技術(UnilateralBiportal Endoscopy,UBE)發展的如火如荼,應用範圍越來越廣。
2021年,Kim[9]教授以技術報道的形式發表了UBE治療脊髓型頸椎病的文章,他應用磨鑽和槍鉗完成同側和對側的減壓後,將磨薄的椎板和黃韌作為一個整體完整摘除;作者強調脊柱後路內鏡下進行脊髓型頸椎病的減壓最好有神經監護儀的幫助,術中靜水壓不超過30mmHg,切除骨質的過程中保持黃韌帶的完整避免損傷脊髓,術後引流應持續負壓防止血腫形成。
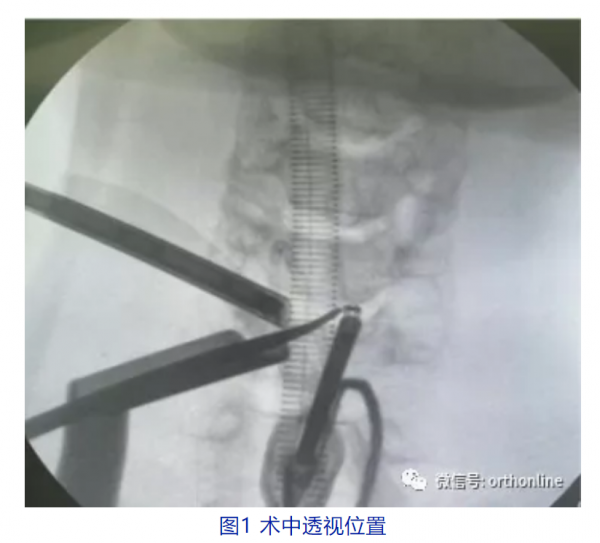
國內UBE技術“三劍客”之一的張偉[10]教授提出經Zhang’sportal進行椎管減壓的方法,該技術透過增加對側工作通道,使得操作器械與對側的解剖結構都是近垂直的方向(圖1,2),減壓方便、安全,並且避免了大量的椎管內操作,手術安全性顯著提高。此外,張教授還首創了UBE下的單開門技術,透過門軸側的固定安全有效,相對傳統的單開門手術,創傷明顯較小,後方韌帶複合體相對完整,減少了術後軸性症狀的發生。
(1)脊柱後路內鏡下治療脊髓型頸椎病微創、安全、出血少、恢復快、住院時間短,但技術難度較高、學習曲線陡峭,需要大量的練習和腰椎內鏡手術的經驗方可開展;
(2)手術適應證的選擇相當重要,特別適合脊髓壓迫來自後方以及前後鉗夾型損傷的患者,比如黃韌帶骨化或者鈣化等;
(3)術中神經監護儀的使用有助於減少神經損傷的併發症;
(4)術中應輕柔操作、仔細止血,避免術中鏡下視野模糊、術後椎管內血腫的形成。
參考文獻:
1.CarrD A, Abecassis I J, Hofstetter C P. Full endoscopic unilaterallaminotomy for bilateral decomspanssion of the cervical spine:surgical technique and early experience[J]. Journal of Spine Surgery,2020, 6(2):447-456.
2.Ke-XiaoYu, Wei-Zhong Lu, Chang-Ming Xiao, et al. Posterior PercutaneousTranspedicular Endoscopic Approach for Treating Single-SegmentCervical Myelopathy. BioMed Research International, 2020,10:1-10.
3.LiC, Tang X, Chen S, et al. Clinical application of large channelendoscopic decomspanssion in posterior cervical spine disorders[J].BMC Musculoskeletal Disorders, 2019, 20(1):548.
4.YabukiS, Kikuchi S. Endoscopic partial laminectomy for cervical myelopathy.J Neurosurg Spine, 2005, 2:170–174.
5.AdamasonTE. Microendoscopic posterior cervical laminoforaminotomy forunilateral radiculopathy: results of a new technique in 100 cases. JNeurosurg, 2001, 95(Suppl):51–57.
6.MinamideA, Yoshida M, Yamada H, et al. Clinical outcomes of microendoscopicdecomspanssion surgery for cervical myelopathy[J]. European SpineJournal, 2010, 19(3):487-493.
7.Yasushi,Oshima, Katsushi, et al. Cervical Microendoscopic InterlaminarDecomspanssion through a Midline Approach in Patients with CervicalMyelopathy: A Technical Note[J]. Journal of Neurological Surgery.Part A. Central European Neurosurgery, 2014.
8.ZhangChunlin, Yan, et al. Cervical Endoscopic Laminoplasty for CervicalMyelopathy[J]. Spine, 2016.
9.KimJ, Heo DH, Lee DC, et al. Biportal endoscopic unilateral laminotomywith bilateral decomspanssion for the treatment of cervicalspondylotic myelopathy. Acta Neurochir (Wien). 2021;163(9):2537-2543.
10.張偉,微信公眾號,《醫學手繪》;2021年7月20日.