編者按
第14屆APVRS 2021上,來自亞太地區多個國家的眼科學者分享了最新眼科研究進展。受全球疫情影響,今年會議以線上會議的方式舉行,依然無法阻擋大家的學習熱情。來自新加坡的Rupesh AGRAWAL教授分享了有關葡萄膜炎和眼部炎症的管理和鑑別診斷要點的寶貴經驗。
COVID-19感染對眼睛的影響
自疫情爆發期間,Rupesh AGRAWAL教授進行了有關眼部炎症是否會受疫情影響的研究,並發表了相關研究論文。在這些研究中,Rupesh AGRAWAL教授提出了多個值得深入思考的熱門問題,包括COVID-19導致的眼部表現有哪些、這些表現是否是真實的、視網膜脈絡膜以及微血管有何改變、SARS-CoV2是否可透過淚液或者結膜分泌物傳播、淚液分泌傳播眼部感染的發病機制是什麼。
COVID-19感染對眼表的影響
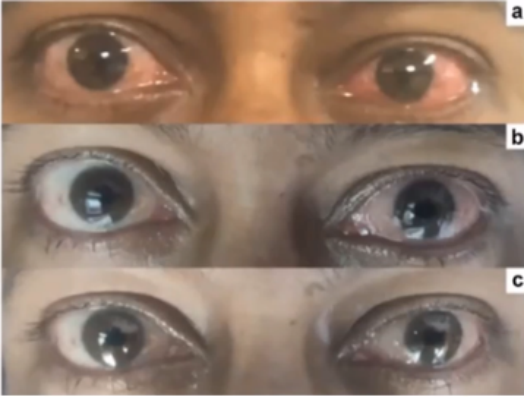
Rupesh AGRAWAL教授研究中發現,COVID-19在眼部的表現主要包括類結膜炎表現(淚液增多、結膜充血、球結膜水腫)、畏光、視物模糊、眼癢、眼乾、異物感、角結膜炎等。納入人員為國內30家醫院1099名COVID-19患者。其中,只有9名患者(0.8%)出現結膜水腫,所有患者均未行結膜拭子或淚液樣本檢測,且未行相關眼科檢查或治療。
2019年一例病例報告指出,一名30歲男性患者,在確診COVID-19感染13天后,其眼部表現為雙眼急性濾泡性結膜炎、明顯結膜分泌物及鼻咽部分泌物增多,伴眼紅、眼部異物感、流淚增多。
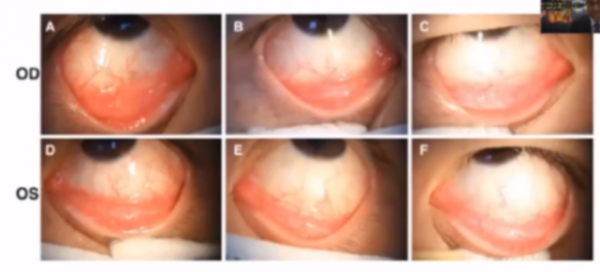
2020年發表於Br J Ophthalmol中的一篇病例報道顯示,裂隙燈下檢查COVID-19感染患者存在明顯的急性病毒性結膜炎表現,確診13天時行眼科檢查可觀察到中度結膜感染症狀和下瞼結膜濾泡(A和D),確診17天(B和E)和19天(C和F)時行眼科檢查可觀察到上述眼部症狀明顯改善(行利巴韋林眼藥水治療後)。
COVID-19對眼球的影響主要表現為:暫時性屈光改變、葡萄膜炎、視網膜壞死、視網膜微血管病變、視網膜血管阻塞、脈絡膜血管改變、眼內炎或全葡萄膜炎。
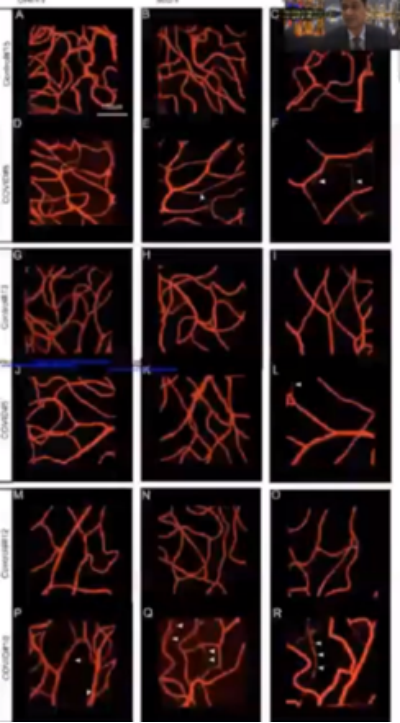
COVID-19感染時脈絡膜微血管改變
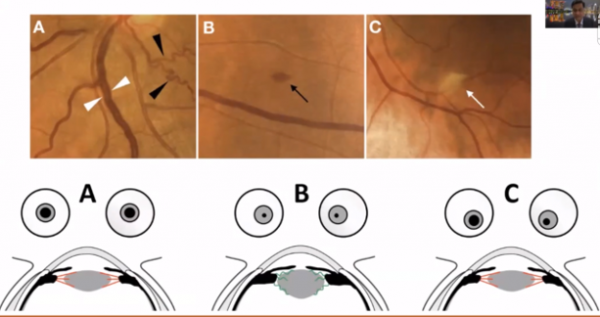
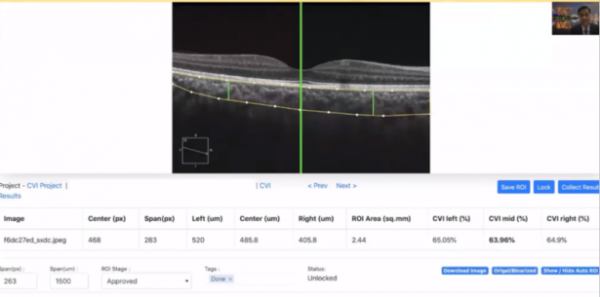
正常人黃斑中心凹脈絡膜厚度為272-448um。研究結果顯示,COVID-19感染時黃斑中心凹脈絡膜厚度明顯增加。COVID-19感染時,所有區域的脈絡膜厚度均變厚,而CVI則減少。其潛在病理機制或許與脈絡膜炎症時基質層水腫相關,黃斑旁中心凹缺血性改變(微血管改變)無法準確測量,疾病維持時間與脈絡膜結構改變之間並未發現具有顯著相關性。
羅丹明熒光染色UEA凝集素的血管影象顯示,COVID-19感染時,血管密度減低且表現出毛細血管萎縮性改變。
SARS-CoV2是否能透過淚液或者結膜分泌物傳播?
Rupesh AGRAWAL教授在演講中言明,根據PPE及感染控制指南、門診患者就診流程,考慮到淚液樣本或可作為SARS-CoV2的一項診斷依據以及探索眼部病毒感染的根治方案,確認SARS-CoV2是否能透過淚液或者結膜分泌物傳播極為重要。病毒透過淚液傳播的機制,或許與以下幾點相關:其一,直接接觸SARS-CoV2感染的分泌物;其二,病毒透過鼻咽部分泌物而行上呼吸道遷延;其三,淚腺的血性傳播;其四,透過鼻咽部分泌物進行淚液與呼吸道之間的傳播。
對結膜分泌物、Schirmer’s 淚液分泌試驗、腺體微血管進行取樣,透過RT-PCR、病毒培養、CPE可進行病毒RNA檢測,新加坡一項研究報告對64名COVID-19感染患者進行追蹤,在隔離期間3-20天進行Schirmer’s 淚液分泌試驗和淚液取樣,其中17例患者無明顯眼部症狀,僅有1例患者表現出結膜感染症狀。
因此,Rupesh AGRAWAL教授認為,大部分SARS-CoV2 PCR陽性的研究物件並未發現明顯眼部症狀,且COVID-19患者PCR陽性檢出率和COVID-19患者結膜炎或眼部症狀發生率均偏低。此外,僅有極少數案例在COVID-19早期表現出結膜炎症狀,且視網膜血管改變/血管阻塞案例也很少。其背後原因值得探索。
病毒傳播機制以及其所導致眼部症狀的病理機制仍需探索
Rupesh AGRAWAL教授歸納了現階段存在較大爭議的兩個觀點:
一
SARS-CoV2是否可導致區域性眼部疾病
有些學者認為,結膜拭子檢測出SARS-CoV2的患者可表現出眼部症狀,有真實案例表現為角結膜炎症狀和典型結膜拭子結果陽性,與之前研究報道的人冠狀病毒感染可導致結膜炎等眼部症狀一致。
持反方觀點的專家則認為,現階段確定這些眼部表現是由病毒引起的直接證據不足,目前所報道的類結膜炎症狀並不典型,眼部症狀和檢查結果並非現階段資料,且表現出結膜拭子陽性的患者並無明顯眼部症狀或表現。
二
SARS-CoV2是否可透過淚液傳播
支援方認為,人類角膜和結膜所表達的ACE2受體,理論上講可結合SARS-CoV2並導致感染。患者無其他眼部疾病卻表現出結膜拭子陽性,提示無症狀患者存在病毒可傳染情況,並可導致區域性眼部疾病。
反對方認為,現在不足以明確SARS-CoV2是直接入侵還是由鼻咽部分泌物擴散而引起眼部組織症狀,現階段並未從任何眼部分泌物中培養出病毒,且ACE2受體主要表達球后組織,與眼前節組織無明顯相關性。
此外,Rupesh AGRAWAL教授提出一些假定理論:
1.COVID-19所引起的結膜炎症狀或許是一種非特異性、系統性的結膜充血或炎性表現,類似於腎功能衰竭或CO2瀦留。
2.若SARS-CoV2可直接侵及眼部組織,應該會出現更多明顯的、典型的病毒感染所導致的炎性反應。
3.病毒感染結膜拭子檢測或可造成鼻咽部分泌物的汙染。
Rupesh AGRAWAL教授表示,病毒傳播機制以及其所導致眼部症狀發生發展的病理機制,在未來均需進行更多的專業研究進行探索。
Rupesh AGRAWAL教授總結,臨床中應當對錶現出眼部症狀和眼部體徵的COVID-19感染患者進行專業且詳細的眼科檢查和評估,對由COVID-19所致的結膜炎或非玫瑰糠疹樣(non-contagious)眼部改變進行鑑別診斷極為重要。對現階段已報道過的具有典型臨床症狀的SARS-CoV2患者進行探索性研究或可發現開啟真知之門的“鑰匙”。
(來源:《國際眼科時訊》編輯部)