一例中年男性患者,因為視物模糊、左側眼瞼下垂,頭暈及左耳鳴前來就診,經術前檢查診斷為腦幹多發海綿狀血管瘤,一個在右側腦橋前方,另一個在腦橋背側中線位置。術前,我們考慮難以一次同時解決2處病變,故先處理腦橋背側的較大的一個病灶。患者的磁共振如圖:
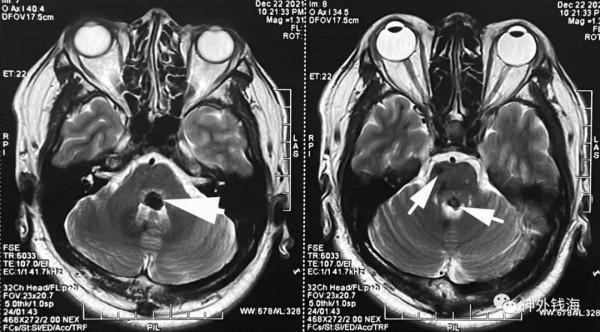
圖1 磁共振T2序列可見2處海綿狀血管瘤病灶(白箭)。本次手術僅處理背側靠近中線的一處病灶。

圖2 磁共振T1可見本次手術處理的腦橋背側病灶呈外生型(左圖,白箭)。腦橋腹側病灶本次不處理,如右圖白箭所示。

圖3 解剖圖片,顯露矢狀位的第四腦室及腦幹結構。摘自《Surgery of the brainstem》第28頁。
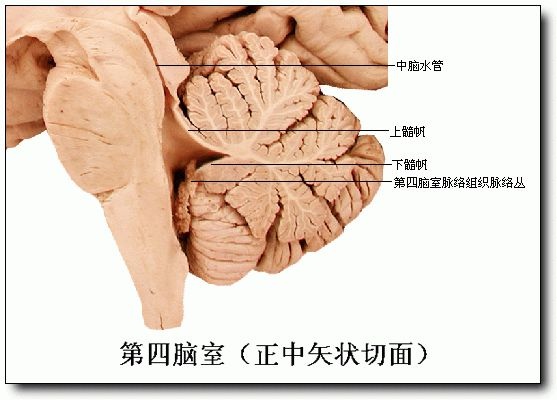
圖4 解剖圖片,顯示第四腦室結構。第四腦室底為腦幹背側的菱形窩,第四腦室頂朝向小腦,前部由小腦上腳及上髓帆組成,後部由下髓帆和第四腦室脈絡組織形成。圖片來源於網路。
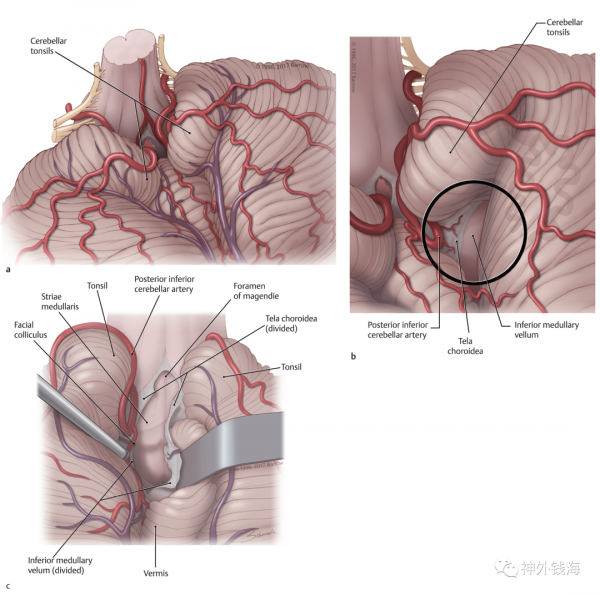
圖5 示意圖,顯示膜帆入路。a,顯露小腦半球、小腦蚓部及小腦扁桃體。b,重點顯露黑色圓圈內的小腦後下動脈、脈絡膜及下髓帆。c,切開脈絡膜與下髓帆,顯露第四腦室底,可見髓紋(腦橋與延髓的分界線)。摘自《Surgery of the brainstem》第133頁。
本次手術的主要目的在於切除腦橋背側的病灶。從圖2的MR矢狀位上,我們可以看到病灶位於腦橋下部,延髓上方。手術採用枕下後正中入路,開顱後向外上方牽開小腦扁桃體,開啟膜帆,顯露第四腦室底。只要在第四腦室底找到髓紋,其上方應該可以見到病灶。(參考圖3-5)
術中按此計劃進行。在牽開小腦扁桃體後,中線略偏左可以見到一個外生型的病灶,直徑約4mm,內有深色血腫。予以切除。病灶周圍有黃褐色物質沉積,符合海綿狀血管瘤的診斷(圖6)。切除後止血順利,手術似乎即將結束了。

圖6 術中照片。牽開小腦扁桃體及下蚓部,即見到菱形窩一處外生型病灶(海綿狀血管瘤,CM)。
此時,術野可以清晰看到髓紋,數條白色的橫紋在病灶殘腔上方走行,但是髓紋再向上就受到小腦蚓部遮擋看不到了。我感覺這個病灶的位置有點異常,術前MR矢狀位明明白白的顯示病灶位於腦橋,而非延髓。為什麼剛剛切除的病灶是在髓紋下方的延髓背側?但是病灶的確也是外生型的,體積感覺似乎比磁共振上小了一點,但是也差不太多。是否還有必要探查更靠上方的腦橋?此時我感覺牽拉小腦扁桃體及蚓部已經有一定力度了,如果再向上牽拉可能對腦組織造成一定程度的損傷。牽還是不牽?
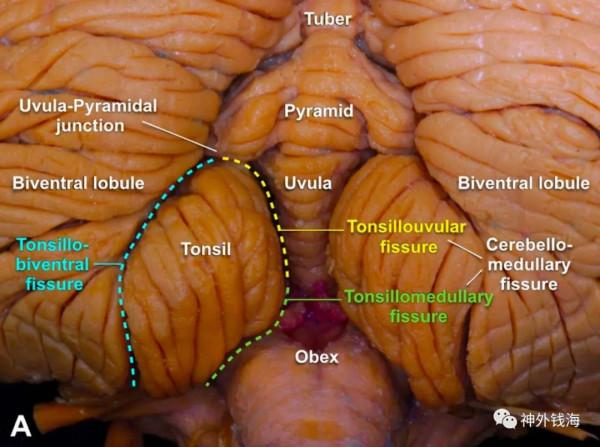
圖7 解剖圖片,顯示扁桃體蚓部裂(黃線)和扁桃體延髓裂(綠線),來源於我科王瀧醫生的筆記。
患者開一次刀是很大的事,不要給患者和自己留下遺憾。在進一步鬆解了扁桃體蚓部裂和扁桃體延髓裂後(參考圖7的黃線和綠線),小腦扁桃體和小腦蚓部獲得了繼續向上牽拉了5mm的空間。此時可以看到髓紋上方大約7-8mm的樣子。在中線左側,可以見到腦橋背刺向外膨隆,吸除一薄層皮質後,裡面可見暗黑色血腫,以及外周的黃褐色絮狀物沉積。這個病灶的直徑約8mm,完全符合術前磁共振上看到的病灶(影片稽核不透過,比較遺憾)。切除之後,探查周圍未見其他病灶。此時心裡鬆了一口氣。
患者術後恢復很快,沒有新出現的神經功能障礙。患者大約術後1周出院。從這個病例來講,最需要注意的點就是在切除了第一個病灶之後,需要根據術前MR定位進行判斷,確認其是否為目標病灶;進而對腦橋背側,即髓紋上方進行探查。如果將其認為就是目標病灶,而不進行相應的探查,則很可能造成對目標病灶的遺漏。
最後,讓我們看看在SWI(磁敏感成像)序列上第一個病灶的位置,以及其他微小病灶究竟有多少(無需處理,隨診即可,過度處理可能造成額外損傷)。
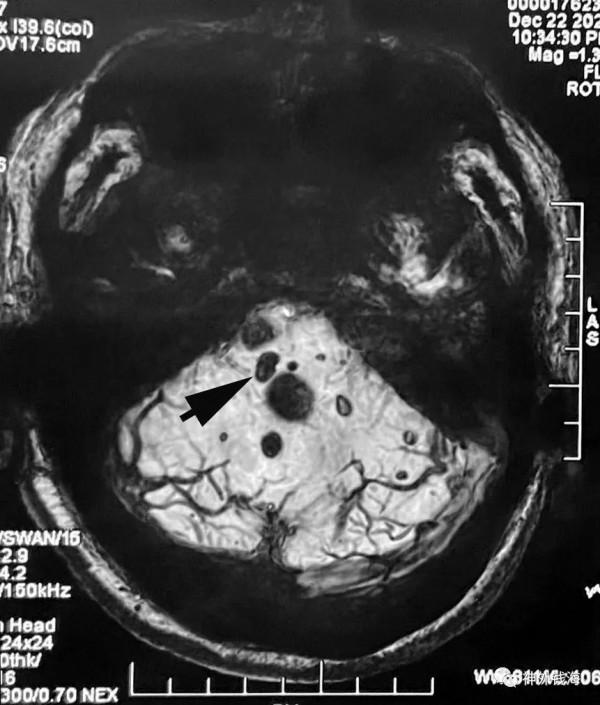
圖8 箭頭所示即為第一個被切掉的病灶。 其他星星點點還有不少微小病灶,暫時無需處理。
【來源:中國網醫療頻道】