透析用藥1—蔗糖鐵在透析過程中什麼時候輸注合適?
蔗糖鐵在血液透析患者貧血治療中扮演重要地位。其生物利用率、治療效果比口服鐵劑更好。
適應症:1、口服鐵劑不能耐受的病人;
2、口服鐵劑吸收不好的病人。
蔗糖鐵一般在患者4小時透析過程中輸注,那麼問題來了,應該在哪個時間段輸注合適?不少腎友或醫護人員擔心輸注太早會被透析透出去。
答案是:任何時間都可以。
因為蔗糖鐵分子量是43000Da,無論是普通血液透析或是血液透析濾過治療,包括使用高通量透析,均無法濾過這麼大分子量蔗糖鐵。
有一點例外,血液灌流因其吸附原理,可以清除蔗糖鐵,所以患者做血液灌流時避免輸注蔗糖鐵。
用法:100mg蔗糖鐵可以配100ml0.9%氯化鈉滴注(不少於15min),或直接原液注射到透析器後靜脈端(不少於15min)。
注意:使用蔗糖鐵後,不能和口服鐵劑一起用,因為蔗糖鐵會減少口服鐵劑的吸收,應在蔗糖鐵輸注完5天之後開始服用。
透析用藥2—低分子肝素鈣與低分子肝素鈉有啥區別?
要說到這兩者區別,還是要重溫低分子肝素的抗凝機制。
一、抗凝機制
低分子肝素是由肝素裂解而來,透過裂解得到了低分子肝素、依諾肝素、那曲肝素、達肝素等。肝素抗凝機制是由肝素首發結合抗凝血酶Ⅲ啟動抗凝機制,再抑制活化的凝血因子Ⅹa、凝血因子Ⅱa發揮抗栓、抗凝效應。
- 抗血栓作用:因子 Xa 活性與血栓形成的關係較密切。
- 抗凝作用:血漿中凝血酶(即因子Ⅱa)活性與血凝關係密切。
由於每種低分子肝素裂解方式有差別,得到了不同分子量的肝素,都統稱低分子肝素,它們的抗Ⅹa與抗Ⅱa的比值不同,導致抗凝的效果不同。
分子量越大,越容易與抗Ⅱa結合,抗凝效果越好。
所以低分子肝素中抗Xa與抗IIa的比值越高(克賽比值最大4:1),出血風險越小,但是會犧牲抗凝血活性。
二、皮下注射出血風險
之所以開發低分子量肝素鈣,是因為低分子量肝素鈉在臨床使用過程中發現皮下注射時容易引起皮下出血,而進行陽離子交換以後將低分子量肝素鈉轉化成低分子量肝素鈣則可以避免或減少這一不良反應的發生率。
總結兩者區別
1、皮下注射時,低分子量肝素鈣比低分子量肝素鈉皮下出血風險小,注射疼痛感小;
2、低分子肝素鈣總體分子量較低分子肝素鈉高,抗凝作用更強,抗栓作用弱一些,但不是絕對的(主要取決於分子量);
3、低分子肝素鈣出血風險較小。
透析用藥3—尿激酶封管處理血透導管流量不佳
日常查房中,經常會碰到患者透析導管流量不佳,甚至完全堵塞的時候,這時候,我們應該怎麼做呢?
1、對於臨時管而言:
- 調管:首先是透過調整管道的位置,以旋轉、墊高、壓低、拖出(不可往裡推)等手法對部分血栓形成不多或位置不良的導管可行;
- 調身法:調整患者身體姿勢,對頸臨時管,可囑患者左右側臥位;對股臨時管,可囑患者張大、縮小腿部角度、“4”字腿型、墊高臀部等;
- 上述兩種方法往往可同步協調。
2、對於長期管而言:沒有辦法調管,調身法偶爾有用。
言歸正傳,如果透過上述方法透析管流量仍不佳,只能用尿激酶溶栓了。
尿激酶溶栓方法目前主流兩種注入方法:
一、封管法
- 如果是初次或近期才出現透析管流量不佳,尿激酶濃度10000u/ml即可,一般按(生理鹽水10ml+尿激酶10萬單位)配置,按動靜脈端管容量封管30min,中間不用處理,30min後抽出尿激酶流量一般沒問題;或者每隔10分鐘往裡推注0.3ml尿激酶溶液,30min後抽出尿激酶;透析後再用尿激酶封管,下次來透析時抽出。
如果是多次出現透析管流量不佳,說明血栓或蛋白纖維鞘形成較多且陳舊,尿激酶濃度建議20000-50000u/ml,一般按(生理鹽水10ml+尿激酶20萬-50單位)配置,具體操作方法同上。
二、滴注法
- 持續導管動靜脈端內滴注尿激酶
- 如果是初次或近期才出現透析管流量不佳,一般按(生理鹽水50ml+尿激酶10萬單位)配置,動靜脈端各分25ml溶液持續滴注,時間為1-2小時(考慮患者透析時間問題)。
- 如果是多次出現透析管流量不佳,一般按(生理鹽水50ml+尿激酶20-30萬單位)配置,動靜脈端各分25ml溶液持續滴注,時間為1-2小時。注意出血風險。
- 一旦患者出現導管流量不佳,後續幾次透析均應每次用尿激酶處理,直至不用尿激酶封管透析能順利完成為止,後續建議每1-2周預防性尿激酶封管1次。
- 對於無流量不佳的長期血透導管,我們建議每2-4周預防性尿激酶封管1次。
PS:現在尿激酶貴且缺貨厲害,且用且珍惜!
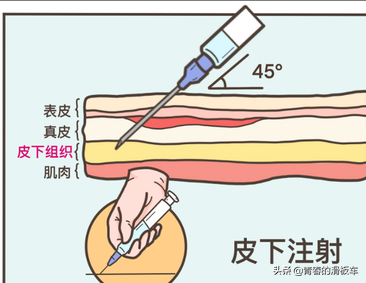
透析用藥4—促紅素皮下注射VS靜脈注射哪個更好?
促紅素糾正腎性貧血是這些年最主流的藥物,幾乎90%以上透析患者需要用到促紅素,那麼,促紅素怎麼注射至體內最合適呢,皮下注射?靜脈注射?
今天我們來總結下各自的優點:
一、皮下注射
1、藥物吸收更平緩,有效藥物濃度維持時間更長,同等藥物劑量下皮下注射比靜脈注射提高及維持血色素更佳。其比例大概是皮下:靜脈=2:3,即皮下注射2000u相當於靜脈注射3000u效果;
2、皮下注射引起的血藥濃度突發高峰更小,減少藥物副作用;
3、適合剛開始促紅素治療患者,皮下注射減少藥物不良反應;
4、適合非透析或腹透的CKD患者,可在家自行注射。
二、靜脈注射
1、誘導促紅素抗體介導的純紅再障較皮下注射發生率更小;
2、疼痛感明顯減少;
3、患者依從性好,不感覺疼痛自然依從性好;
4、護士操作方便。
透析用藥5—左卡尼汀一定要用麼?
左卡尼汀又稱左旋肉鹼,為啥是左旋不是右旋呢?因為右旋肉鹼有毒性。
對透析患者而言左卡尼汀的使用非常廣泛,那麼它有啥用?一定要用麼?
一、左卡尼汀是怎麼缺乏的?
血液透析透析患者因腎功能大幅減退,左旋肉鹼的合成及重吸收明顯減少,加之其分子量很小,為161D,可以被血液透析清除,所以透析患者容易缺乏。
二、左卡尼汀是怎麼補充的?
食物中尤其是紅肉和乳製品會提供大量肉鹼。
三、左卡尼汀有啥用?
1、減少透析過程中的肌痙攣、肌無力、低血壓等透析併發症;
2、改善患者透析後的頭痛、心悸、乏力等;
3、改善貧血、營養不良;
4、減少缺血性心臟病和改善心肌功能;
5、改善全身微炎症狀態;
6、改善脂質代謝。
四、左卡尼汀一定要用麼?
不是每個透析患者都要,如果從食物中能夠補充足夠多的左旋肉鹼,就不需要透過外源性藥物來補充。大多數針對老年人使用,納差或者伴上述併發症的患者。
五、左卡尼汀怎麼用?
一般透析後靜推1g足矣。
透析用藥6—魚精蛋白對低分子肝素有沒有效果?
魚精蛋白是血液透析患者中和肝素用量過多導致出血的核武器!
那麼為啥叫魚精蛋白呢?字面意思,因為是從魚的精子裡提取的蛋白呢?
魚精蛋白的作用原理
是一種多聚強鹼性陽離子肽,由大約32個氨基酸組成,富含精氨酸。它透過靜電結合的方式將其陽離子精氨酸基團與陰離子肝素以1:1的比例結合,從而達到中和肝素的作用。與此同時,魚精蛋白與肝素的結合使抗凝血酶-肝素複合物解離,恢復原抗凝血酶的活性。
魚精蛋白是不是對肝素及所有種類的低分子肝素都有用呢?
一、對於普通肝素是幾乎100%中和
- 肝素治療30min內,每1mg魚精蛋白可中和100U肝素;
- 肝素治療30-60min,每0.5-0.75mg魚精蛋白可中和100U肝素;
- 肝素治療60-120min,每0.375-0.5mg硫酸魚精蛋白可中和100U肝素;
- 肝素治療超過120min,每0.25-0.375mg硫酸魚精蛋白可中和100U肝素;
- 最大給藥劑量為50mg,濃度為10mg/mL時,給藥量不超過5mg/min。
二、對於低分子量肝素是部分中和
前文講過低分子肝素有兩個抗凝相關因子:IIa和Xa因子。魚精蛋白能中和低分子肝素的抗FIIa因子活性,但只能部分中和抗FXa因子活性。所以能否中和低分子肝素的作用取決於中和抗FXa因子活性。
- 達肝素:抗Xa因子活性的最大中和率約為60%-75%;
- 依諾肝素:抗因子Xa活性的最大中和率約為60%;如果依諾肝素給藥已超過12小時,則可能不需要使用硫酸魚精蛋白;
- 亭扎肝素:抗Xa因子活性的最大中和率約為60%;
- 磺達肝素:魚精蛋白無效。
起效及效益時間
注射後 0.5-1 分鐘即能發/揮止血效能。作用持續約 2 小時。
透析用藥7—碳酸氫鈉片的小藥大用
腎臟對維持體內酸鹼代謝平衡有重要作用,對於慢性腎功能不全患者,尤其是終末期腎功能不全患者而言,普遍存在酸中毒的情況。
體內瀦留的酸可被細胞外液中的碳酸氫鹽、組織緩衝系統和骨骼緩衝。然而,隨著腎功能惡化,進行性代謝性酸中毒難以糾正。
一、CKD患者中的慢性代謝性酸中毒可能引起多種病理生理學改變:
- 骨吸收和骨質減少
- 肌肉蛋白分解代謝增加
- 繼發性甲狀旁腺功能亢進症加重
- 呼吸儲備降低和機體緩衝系統耗竭,導致急性間發性疾病加重
- 紅細胞和心肌細胞內的Na+-K+-ATP酶活性降低,而這可損傷心肌細胞收 縮性並引起充血性心力衰竭
- 內分泌紊亂,如生長激素抵抗、胰島素抵抗和高甘油三酯血癥
- 全身性炎症
- 低血壓和全身不適感
二、CKD患者中的慢性代謝性酸中毒引起的臨床表現
- 噁心嘔吐、腹瀉
- 胃口變差
- 懶言嗜睡
- 虛弱無力
- 呼氣有酮味(爛蘋果味道)
- 心率失常
- 骨關節疼痛
代謝性酸中毒與死亡率成U型相關,即維持體內HCO3-在23-29mmol/L之間是最合適的,低於23或高於29死亡率均升高。
所以碳酸氫鈉片糾正尿毒症酸中毒有小藥大用,直接與死亡率相關!
三、碳酸氫鈉片的使用方法
一般是每次2片(1g),每天3次 口服。
四、碳酸氫鈉片不良反應
- 腹脹:碳酸氫鈉在胃內與H+結合還原成CO2氣體,產生飽腹感;
- 高鈉血癥:按每天常規劑量服用,即每天3g NaHco3,換成NaCl是2g,佔每日攝入量的1/3,這個量非常之多了,尤其針對有水鈉瀦留、高血壓的患者而言,每日限鹽更嚴格,碳酸氫鈉片的服用劑量需要特別注意。
透析用藥8—鈣片為什麼會引起便秘?
鈣片,不論是醋酸鈣、碳酸鈣、枸櫞酸鈣等,是透析患者最常見用藥之一了,通常用來補鈣、降磷之用。
鈣片如此之好,但其有一個很大的不良反應—便秘,是大多數透析患者面臨的一個問題,我們知道透析患者服用鈣片會引起便秘,那麼,鈣片是怎麼引起便秘的呢?
原因:
1、不管哪種鈣片,經胃腸道吸收率大致在30-40%左右,所以大部分鈣元素是順著腸道排出體外的,這些剩餘的鈣元素往往與食物殘渣形成不易被水溶解的大顆粒複合物,使得大便乾結且含水量少,引起便秘;
2、我們知道低鈣會抽筋,這是因為鈣的缺乏會引起肌肉的興奮性升高,即肌肉強烈收縮;反之,腸道鈣元素增加後引起腸道平滑肌細胞興奮性下降,腸道蠕動減慢,糞便蓄積引起便秘;
3、腸道蠕動減慢過程,糞便在腸道滯留時間變長,水分被腸道重吸收增加,引起大便乾結,引起便秘;
4、透析患者本身飲水量受限,在服用鈣片的情況下更容易引起便秘。
透析用藥9—被忽視的維生素B
維持性血液透析患者會有各種各樣的併發症,貧血、營養不良、電解質紊亂、CKD-MBD等這幾大塊內容的關注度比較高,治療也相對積極,針對處理治療方案相對明確。
但是維生素B缺乏,及補充治療相對而言是經常被忽視的,我們不會經常去和貧血等指標一樣,會季度抽血定期複查,也沒有特點評估是否缺乏的標準,所以維生素B的日常補充容易被忽視。
那麼,維生素B有什麼用呢,我們今天提到維生素B族家庭兩個重要成員,維生素B9、維生素B12。
維生素B9,另外一個名字非常熟悉——葉酸,水溶性維生素,分子量441Da;
維生素B12,另外一個名字非常熟悉——甲鈷胺,水溶性維生素,分子量1355Da。
這兩個維生素有共同點,水溶性,分子量小,所以會被血液透析清除,尤其是做高通量血液透析或者血液透析濾過等治療時,清除量相對明顯。
臨床症狀
一、葉酸缺乏:
- 貧血相關症狀
- 抑鬱表現
二、維生素B12缺乏:
- 貧血相關症狀
- 雙下肢麻木:與維生素B12參與神經髓鞘合成有關,合成障礙後導致神經損傷
- 消化道症狀:食慾減退、噁心、腹脹、腹瀉或便秘等
治療
注意:如果存在葉酸和維生素B12同時缺乏引起神經症狀,切記不可單獨補充葉酸,這是因為補充葉酸和維生素B12在體內是協同利用消耗的,單獨補充葉酸,會導致維生素B12利用增多,維生素B12缺乏加劇,會加重神經系統損傷可能。
透析患者因血透會額外丟失大量葉酸和維生素B12,建議有相關臨床症狀患者定期複查血葉酸及維生素B12水平,及時補充,且一般建議兩者同時補充。
葉酸補充:口服,每次5mg,每天2-3次。
維生素B12補充:甲鈷胺口服,每次0.5mg,每日3次。
透析用藥10—血液透析補鐵治療
血液透析腎性貧血補鐵治療分口服及靜脈補鐵,通常考慮到補鐵途徑的實際便利性、有效性、安全性、與其他藥物相互反應等。口服補鐵常用於非透析患者,但對於已經進入透析的患者,靜脈補鐵的獲益更大。
以下是幾種常見血色素及轉鐵蛋白飽和度、鐵蛋白水平:
1、低Hb<100g/L、TSAT(轉鐵蛋白飽和度)≤30%和鐵蛋白≤500ng/mL — 這類患者應接受靜脈鐵劑治療。
2、低Hb<100g/L、和TSAT>30%— 這類患者不使用鐵劑,開始ESA(促紅素)治療。
3、Hb≥100g/L、TSAT≤20%和鐵蛋白≤200ng/mL — 這類患者很可能缺鐵,應該接受靜脈鐵劑治療,可能與血紅蛋白生成多,消耗鐵過多有關,需及時補充鐵。
4、Hb≥100g/L、TSAT>20%和鐵蛋白>200ng/mL — 這類患者不使用鐵劑。
用法用量
一、負荷劑量 血液透析時給予一次100mg蔗糖鐵,每週1-2次,連續10次(共1000mg)算一個療程,複查缺鐵四項,如果鐵蛋白及轉鐵蛋白飽和度仍不達標,可再重複一個療程。
- 有感染症狀的患者,應在充分評估和治療後再開始鐵劑治療。
- 如果患者同時使用ESA,則1g靜脈鐵劑預計可使血紅蛋白從大約80g/L提升至110-120g/L。
二、維持劑量 為保證ESA充分發揮療效,大多數透析患者都需要持續補鐵,確保有效的紅細胞生成。仍推薦靜脈補鐵,血液透析時給予一次100mg蔗糖鐵,大致2周1次。
- 血紅蛋白達標後,每3個月可能需要250-500mg鐵來維持充足的鐵儲備,以支援ESA的促紅細胞生成作用。每3個月複查一次缺鐵四項。
不良反應:所有靜脈鐵劑都可能導致急性反應,包括腹痛、噁心、胸痛、呼吸急促、面板潮紅、瘙癢、皮疹、低血壓和全身性過敏樣反應。