文 | 巫曉
編輯 | 楊文瑾
自從三年前脫離996“考公上岸”後,按照詩雅的計劃,人生就進入了生娃的新階段。但“造人計劃”實施了近兩年也沒有成功,詩雅這個昔日的女強人開始煩悶起來——為什麼別人懷孕那麼容易,自己就那麼難?
在朋友圈裡隱晦地詢問了一圈後,詩雅發現自己並不是個例,以前網際網路大廠的舊同事、親如閨蜜的表姐都有著類似的煩惱,“以前是不想生或者不讓生,現在是想生卻生不出來……”
在醫學上,一年以上未採取任何避孕措施,性生活正常而沒有成功妊娠被稱作不孕症。
在現代社會,不孕症並不罕見。隨著人們生育觀念與生活方式的改變、工作壓力的增大、女性生育年齡不斷後延,不孕症已成為困擾許多育齡夫婦的重大生殖疾病之一。
國家統計局資料顯示,我國結婚登記女性中,35歲及以上非最佳育齡婦女的佔比正逐年增加,晚婚晚育與不孕不育增加的趨勢也越來越高度重合。自1990年至2017年,我國孕齡婦女平均初孕年齡從23.4歲推遲到26.8歲,近年還有繼續後推的趨勢。這對女性最佳生育年齡是23-30歲來說不是個好訊息。
權威醫學期刊《柳葉刀》線上2021年5月發表的《柳葉刀中國女性生殖、孕產婦、新生兒、兒童和青少年健康特邀重大報告》指出:北醫三院喬傑院士團隊的最新全國生殖健康流行病學調查分析結果顯示,2007-2020年間,我國不孕發病率已從12%升至18%。
在許多媒體的報道中,目前中國不孕不育的患者已經超過4000萬。
在9月份登上熱搜的#輔助生殖技術需求飆升#這一話題下,央視財經的記者探訪了位於北京的解放軍總醫院,發現輔助生殖科經常出現一號難求的情形。隨著國家放開三孩政策,前來諮詢輔助生殖的患者增加了不少,平均年齡在36歲左右,較前兩年有所上升。
在熱搜出來之後,貴陽的記者也去實地探訪了貴陽市婦幼保健院輔助生殖科,發現前來就診和諮詢的患者絡繹不絕。貴陽市婦幼保健院婦產科學博士、主任醫師施曉鋆告訴記者,採用包括人工授精和試管嬰兒等醫療輔助手段使不育夫婦妊娠的輔助生殖技術(ART)被認為是治療不孕症的最有效方法之一。在輔助生殖的各種技術中,最主流的一種“體外受精”方式就是大家常說的“試管嬰兒”。
目前,我國每年出生的新生兒中,大概有30萬是“試管寶寶”,在放開二胎、三胎的大背景下,數目可能還會持續增加。
只要稍加留意,你便會發現身邊的雙胞胎比以往任何時候都要多。

曉曉的女兒剛上一年級,她告訴曉曉,她們班上有4對雙胞胎,其中3對是龍鳳胎,還有1對是雙胞胎姐妹,“不過他們都長得不一樣,我一下子就能認出來!”曉曉一聽便明白了:這幾對雙胞胎大機率是試管嬰兒——只要受精卵足夠且質量夠好,為保障成功率,在做試管時會一次植入2顆或以上的受精卵,異卵多胞胎的機率也因此大大增加。
自1978年全球首個試管嬰兒誕生以來,試管嬰兒的數量每年都在穩步增長,到2010年試管嬰兒技術的創立者羅伯特·愛德華茲獲得諾貝爾獎時,全球的試管嬰兒已經突破了500萬。
在這項技術面世30週年的2018年,國際輔助生育技術監控委員會表示全球已有超過800萬試管嬰兒。近年來,試管嬰兒呈現出迅猛增長的態勢,光是在中國內地,每年出生的試管寶寶就有30萬之多。
《柳葉刀中國女性生殖、孕產婦、新生兒、兒童和青少年健康特邀重大報告》提到,自中國大陸第一例試管嬰兒於1988年誕生以來,三十餘年內,中國的輔助生殖技術得到了快速發展,目前總週期數已超過100萬週期/年,出生嬰兒數逾30萬例/年,成功率已基本接近歐美髮達國家水平。
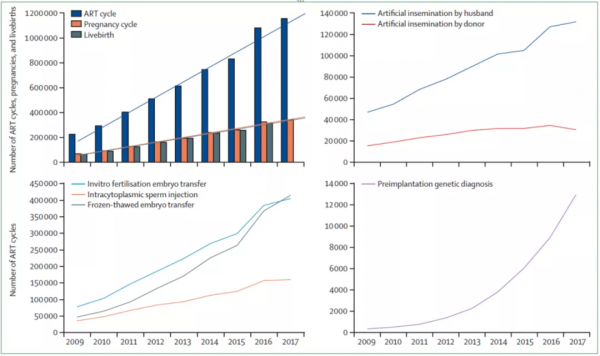
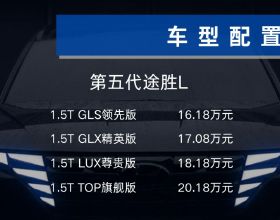
《柳葉刀中國婦幼健康特邀重大報告》中國輔助生殖技術治療週期數及生育結局(2009-2017年)
最近十年,尤其是二胎政策出臺後的五年多時間裡,各地醫院的婦產科紛紛增設生殖門診,我國經批准開展人類生殖輔助技術的醫療機構猛增至五百多家。在2021年三胎政策實施後,多個省份釋出了《人類輔助生殖技術應用規劃(2021-2025年)》,都提到了還會規劃新增輔助生殖機構。
在試管嬰兒快速增長的同時,中國人對不孕不育問題“家醜不可外揚”的傳統觀念逐漸被摒棄,大眾對試管嬰兒的接受程度與日俱增。
芳姨的試管龍鳳胎外孫現在已經上小學三年級,剛開始她很抗拒透露自己的外孫是試管所得,總覺得說出來會讓自己女兒有點兒“丟人”。但隨著越來越多街坊鄰里和老同學向她打聽女兒生雙胞胎的“經驗”,芳姨乾脆捅破了那層窗戶紙,開始大方地傳授女兒做試管的經驗和懷孕期間的注意事項。
“還沒有開放二胎的時候,很多人聽到是試管雙胎都覺得很羨慕,很想也生兩個。後面開放了二胎,人家也是覺得一次就成功雙胞胎很厲害。現在的年輕人個個都加班、吃外賣、熬夜,生活不規律,身體也不好,流產的、保胎的比以前多得多,生不出來也不奇怪。好在現在技術越來越先進,也不用太擔心,相信科學就行。”芳姨說。
不過,在芳姨的女兒蓉蓉看來,只相信科學並不夠,還要有足夠的金錢和時間去和身體博弈,才能看到勝利的曙光。
回憶起做試管的經歷,蓉蓉說:“永遠不想再經歷一次。”

備孕6年,蓉蓉一直沒有等到自己的孩子。在求神拜佛、中藥調理都不見起色後,蓉蓉在同事的推薦下,找了號販子,掛上了中山大學附屬第六醫院某位教授的專家號。在一系列檢查後,不孕的原因終於找到了——她有卵巢早衰,丈夫弱精,屬於不易懷孕的型別。在醫生的建議下,蓉蓉開始了試管嬰兒之路。
因為卵巢早衰,促排了3次終於取到合適的卵子後,丈夫的精子質量卻不大好,並沒有成功合成受精卵。花了錢還因為卵巢過度刺激得了腹水,沒想到連植入的機會都沒有,蓉蓉為此大哭了好幾回,哭過之後擦乾眼淚,又繼續喝中藥、調養身體,準備著下一次的促排取卵。最終,蓉蓉取到了4顆卵子,成功培養出2顆受精卵,因為身體條件不適合移植,只能將受精卵冷凍起來。接著,她又調理了半年身體,最終在植入後的第12天,終於驗到了“兩道槓”!
對於做試管的女性來說,“兩道槓”的出現並不意味著最終的成功,實際上,一切才剛剛開始。
“兩道槓”帶來的喜悅很快被各種擔憂所取代,身體的風吹草動都會被蓉蓉無限放大:肚子感覺有點痛,是不是身體對胚胎抗拒?內褲上出現了淺紅色的分泌物,是不是胚胎要掉下來?就連咳嗽了幾聲,她都擔心“會不會把胚胎震掉?”儘管抽血檢驗出的HCG(人絨毛膜促性腺激素)數值不錯,醫生也讓蓉蓉放寬心,但為了安全起見,她乾脆請假在家每天臥床。
第42天的時候,蓉蓉像往常一樣上廁所,突然感覺身體裡滑出了一塊大血塊,低頭一看,馬桶裡紅通通一片,就像來例假時一樣。“完了!”蓉蓉感覺天都要塌了,哇哇大哭起來,“肯定是寶寶掉了!”然後全家人兵荒馬亂一般趕緊收拾東西往醫院趕。
幸虧最後只是虛驚一場,拿著B超單看著裡面兩個已經能聽見胎心的小團團時,她終於感覺世界又美好了。醫生建議蓉蓉初期臥床保胎,並開了近兩個月的黃體酮,每天扎一針,等終於不用再打的時候,蓉蓉感覺自己的屁股已經變得像石頭一樣硬邦邦。
懷雙胎比單胎要辛苦得多,因為子宮前位,30周的時候,蓉蓉就開始臥床保胎,熬到了36周,剖腹生下了一對健康的龍鳳胎。至此,她的試管之旅最終取得了勝利!
三胎政策出來之後,朋友開玩笑說讓蓉蓉響應號召再生一個,蓉蓉說自己想都不敢想——“做試管的苦,受過一次就夠了!”
對於每對做試管的夫妻,尤其是妻子來說,幾乎都在承受著巨大的來自經濟和心理的雙重壓力。
據瞭解,包括檢查和治療在內,公立醫院試管嬰兒一個週期的費用一般在3.8萬元到5萬元之間;私立醫院根據服務差異,在4萬-9萬元不等。有半數以上的患者需要兩次或兩次以上才能成功,按照一次促排可以移植兩次來算,超過三次都不成功的部分患者,付出的費用將超過10萬元。
其次,做試管嬰兒一個週期至少需要病人來醫院10到20次,每一次來都要調整藥的用量、做B超、打針抽血等等。截至2020年12月31日,我國經批准開展人類生殖輔助技術的醫療機構共有536家,大多集中在經濟發達省份的一二線城市。不少患者只能選擇異地就醫,對於她們而言,往返的交通費、食宿費用、誤工費等也佔據了相當部分的費用。有調查顯示,其中約一半女性因治療需求常年奔波在外,不得不辭掉工作。
近年來,將試管嬰兒納入醫保的呼聲一直很高,國家醫保局9月15日答覆全國人大代表高莉提出的“關於‘不孕不育症’輔助治療納入國家醫保提高人口增長的建議”無疑讓很多不孕症患者看到了希望。目前,醫保部門已將符合條件的生育支援藥物溴隱亭、曲普瑞林、氯米芬等促排卵藥品納入支付範圍。國家醫保局也表示,在診療專案方面,在科學測算、充分論證的基礎上,逐步把醫保能承擔的技術成熟、安全可靠、費用可控的治療性輔助生殖技術按程式納入醫保支付範圍。
對不孕症患者而言,難道只有試管嬰兒這一條路可以選擇?
答案是否定的。

目前,輔助生殖技術主要包括人工授精、配子移植和試管嬰兒(體外受精胚胎移植)這三種方式。不過,在這三種方式中,試管嬰兒的治療方法懷孕率最高,目前在國內一線城市的正規試管專科懷孕率一般可達50%;人工授精和一般藥物治療的懷孕率都較低,其中人工授精懷孕率在20%左右,藥物治療懷孕率只有15%左右,因此,很多人都傾向於做試管嬰兒,希望“一步到位”。
廣州醫科大學附屬第三醫院生殖醫學中心主任劉見橋教授曾做過統計,廣醫三院每年接診的不孕不育夫婦超過1萬對,每年做過的移植胚胎手術接近1.2萬例。在這些不孕症夫妻中,真正需要用到輔助生殖技術的比例只有10%左右,“不用太焦慮,有一些暫時無法生育的夫妻只要耐心等待就可以直接懷孕,還有一些透過藥物治療或者手術治療等也可以受孕,真正需要做試管嬰兒的只有10%左右。”
廣醫三院生殖醫學中心
但現實卻是,儘管許多生殖科的專家把試管嬰兒看作是輔助生殖技術的最後一步,在精液、卵母細胞、盆腔環境特別是輸卵管有異常時,建議先採取藥物或人工授精等手段,最後才進行試管嬰兒,但很多符合不孕症指徵的患者出於對經濟和時間等因素的綜合考慮,都沒有耐心去走第一步、第二步,常常是強烈要求醫生直接進行試管嬰兒手術。他們甚至還會要求醫生做第三代的試管嬰兒技術,僅僅是因為目前“第三代技術最先進”。
“代數的不同只是為了區分不同的技術,不同技術對應不同的適應症,不存在三代優於一、二代的問題。”廣東省生殖醫院生殖醫學中心譚穎博士說。第三代胚胎植入前遺傳學檢測(PGT)則更多基於基因晶片等技術,針對的是染色體數量結構異常、單基因遺傳病等,如果沒有遺傳病和罕見病,用不上第三代技術。
相比起用哪種輔助生殖技術,生殖專家們更關注的其實是患者的年齡問題。
北京朝陽醫院生殖中心主任李媛在臨床中發現,患者年齡與輔助生殖成功率有極大關係,隨著女性年齡增加,輔助生殖治療妊娠率和活產率顯著降低,相較35歲以下患者,38-40歲患者的ART(輔助生殖技術)新鮮週期活產率下降了50%。
劉見橋教授則認為,做試管嬰兒,夫妻的年齡特別是女方的年齡越小,成功率越高。“比如35歲以下的人第一次來做,自身條件好的,只放一個胚胎的成功率可以達到55%-60%,如果放兩個胚胎成功率有60%以上。如果患者年齡在35-38歲,成功率可能只有40%;如果40歲以上,成功率可能只有20%多;如果超過45歲,成功率可能只有5%。”
這提醒著人們,做試管嬰兒也要趁早。
“我非常希望育齡夫妻儘早建立自己的生育計劃,準備生育之後,先了解生育的基本知識,確實在努力了一年沒有結果的時候,要早一點到正規的婦產科或者是生殖醫學中心去就診,檢查不孕症的哪個環節困擾了你的生育問題。之後醫生會採取儘量簡單貼近自然的方法去幫助你,確實這些方法沒有效果的時候,儘早採取輔助生殖技術,這樣在相對比較少的干預下能得到一個健康的寶寶。”在提及對不孕症患者的建議時,北醫三院喬傑院士如是說。
(應採訪物件要求,文中詩雅、曉曉、蓉蓉為化名。)
END