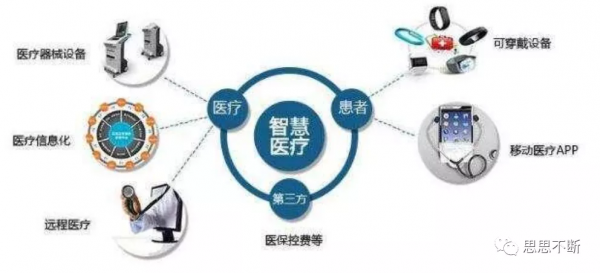
資訊科技(IT)技術助力醫療,最熟悉的應該是HIS(醫院資訊系統)了,現在醫院的掛號、繳費等都實現了無紙化過程,帶來了很大方便,但是這還是沒涉及到醫療的核心。當前醫療存在的兩大難題:
1:患者看病選擇難;2:醫療資源短缺。
[患者選擇難]
如果一個人突然出現了一種莫名的疾病感到身體不適,如果這個人在一個經濟不發達的縣城或農村,缺少優質醫療資源,那麼就醫就比較困難。如果是常見病,例如感冒或者拉肚子都好辦。但是一些疑難病也被當做常見病治療了,可能導致誤診或者漏診。或者一些在其他地方的常見病在一些基層卻被認為疑難雜症,當地醫療資源束手無策。更糟糕的是,受制於當地醫療資源、交通不便或者經濟負擔的限制,一些人就苟且了,能拖就拖;或者可能發生誤診,最後發現方向錯了,錯過了最佳治療視窗,此種事情屢見不鮮。當然不能說當地大夫不負責任,更多時候是因為一些三四線城市的醫生可能水平有限,經驗不足,還有一些確實也是責任心的問題:一天都是那麼多的患者,枯燥乏味,那麼就處於機械式看病狀態,缺少探索和研究精神,保住飯碗即可。加上醫患矛盾,一些醫生也是很謹慎,能少說就不說,儘量少惹事。基層的衛生所或者鄉鎮醫院的醫生基本處在一個較低水平。好大夫都跑到大城市去了,這也是市場化和人員自由流動性的結果,這就是現在基層的狀況。所以更多人湧入大城市,也是為了能享受到優質的醫療服務。
即使住在城市裡,若真生了疑難病或重病,也在開始階段也是手足無措:不知道哪家醫院、那個科室以及那個醫生最適合。在比較盲目的情況下就問熟人,或者根據品牌湧入好的三甲醫院。這也是中國缺少分診制度和全科醫生的結果,沒有人在第一道門把關,難於在就近找到好的全科醫生,更多患者只能湧入大型醫院,大型醫院的大夫時間被一些小病和常見病佔據,造成對優質醫療資源的浪費。按理說三甲醫院或者中心醫院的大夫更應該側重疑難重病的治療研究,或者搞一些前沿性的科研。最主要的問題還是缺少分診制度、全科醫生以及配套的醫保報銷體系。當然這方面也有改革,但是進展緩慢。
隨著醫學的複雜和發展, 在當前西醫這種分門別類的體系下,科室劃分很細,當然這是要朝著專業化方向發展。但是帶來的問題就是醫生在自己所在學科是專家,但是跨學科可能就不熟悉了。這樣看病的時候就被各個科室分割為各種資訊方格子。很多患者都有親身經歷,有時不知道掛哪個科室的號;或者懷疑是某種病,先掛一個科室的號,大夫看不不了就轉到下一個科室,有責任心的大夫或建議到其他科室,但是很多時候是靠患者自己摸索。當然看病有時就是要靠排除法,但是靠不斷在各種科室之間切換排除,可能患者自己就煩了,堅持不下去了。畢竟看病一次挺麻煩的,所以病情被耽誤也是常有的事情。如果這時有個全科醫生指導,患者先到全科醫生這裡,全科醫生某個專科方面可能懂得不深,但是知識面足夠寬,就能提出指導意見,建議去那個那個醫院那個科室去就診,或者轉診。如果患者把檢查結果反饋回來,全科醫生可以再次提出新建議。這個全科醫生就相當於一個資訊的樞紐,起到路由器的做用,這樣也就能形成了良性的分診和轉診制度,患者也省心不少。
但是這都是良好的意願,現實情況是在我國全科醫生很少,主要集中在基層衛生所和社群門診(大型醫院的大內科也承擔著全科醫生的部分責任)。基層醫院的全科醫生收入低,也不受重視,他們感到被分配到社群醫院就低人一等,有能力的都想去三家綜合醫院,這樣也影響其積極性。我遇到的就是到社群醫院,這裡的全科醫生只負責根據三家醫院大夫的已經開出的處方進行開藥,很多病不會看,更不要談檢測裝置了,導致為患者把第一道關的守門人缺失。另外一個原因是現在以公立醫院為主,優秀的醫生很少開私人診所的,導致優質醫療資源基本集中在大型公立醫院。不像美國那樣醫生可以自己開診所,為了競爭拉到客戶各顯其能,那樣就能把優質的醫療資源分佈到各地。解決辦法是有的,就是實行輪崗制,可以讓三甲醫院的優秀醫生定期下基層,或者提供雙向流動,提高基層全科醫生的收入。同時要加大分診制度下醫保報銷的比例,向基層醫院傾斜。同時支援多點行醫、自由行醫。辦法是很多,但是現狀卻不滿意。
基層老百姓看病選擇難這個問題是否可以透過資訊科技去改變呢?我一直有這個想法,以前也做了一些工作,感覺很難。
首先IT網際網路可以發揮作用的就是患者教育、疾病預防和健康知識傳播。但是現狀是年輕人身體好不太關注健康知識;中年人壓力大忙於工作也無暇顧及;老年人關注健康但是不願在這方面付費;一些家人生過病遭受過打擊的才會去關注疾病預防。但是這麼多疾病,種類繁多,防不勝防,慢慢人們也就失去了興趣,難於堅持下去,只有生病了才回去關注。所以健康知識傳播註定是一項公益事業。但是對一家公司來說,如果沒收入,沒形成良性迴圈,人員支出都無法覆蓋,事情就很難執行起來。此事只能靠國家去做了,以前疾病預防工作基本沒人管,不受重視,但是經過這次疫情,國家層面才開始重視防疫和疾病預防了。
網際網路能降低資訊不對稱,降低選擇則難度。看病之前可以透過網路搜尋,或者線上問診,這些都屬於網際網路醫療。透過網際網路人們更方便搜尋查詢到了醫療資源,但是像百度這樣以商業廣告為主要盈利模式,就會在搜尋結果上出現大量不良資訊,出現了魏則西事件,對百度公信力有很大打擊。並且在百度上搜索看病,一下子出現上萬條結果,到底選擇那條對患者選擇也是一個挑戰。而360良醫做的也不太行。
個人體會國內做得最好的是“好大夫”網站,它也是國內網際網路醫療的開拓者,“好大夫”網站之後出現了“春雨醫生”,也叫移動醫療,其實商業模式上都是一回事。“好大夫”網站上面醫院、科室和大夫最齊全,並且大夫的可信度比較高。好大夫靠長期的口碑積累,現在幾乎家喻戶曉。“好大夫”網站可以算一個醫療垂直網站。但是好大夫的生存也比較艱難,在網際網路行業發展不算快,“好大夫”網站在2006年就創立了,到現在有15年了。我相信不少人是從“好大夫”網站上找到醫生並掛號的,假設一個號300元,那麼好大夫按照20%佣金,能拿到60元,而患者到線下就診,付費更多的門診、治療、手術和住院的費用可能達到幾萬甚至幾十萬,這些都被醫院掙走了。並且患者一旦到線下就診,幾乎就不再回到“好大夫”網站了,所以其商業模式無法形成閉環和高頻的重複消費,只能算一種簡單的O2O。並且現在很多大醫院都建有自己的公眾號或者app,這樣也對“好大夫”形成了分流。好大夫的模式也沒涉及到醫療的核心,醫療的核心就是診斷、治療、手術等,這塊也是患者付費的主要部分。好大夫的模式,只是在患者求醫選擇上佔了很小的一部分,客觀說“好大夫”確實方便了患者,屬於網際網路醫療裡面使用者體驗最好,資訊最完備的,口碑最好。至於其他網際網路醫療公司就不必說了,很多是靠資本吹大膨脹上市的。“好大夫”不管怎麼說,還是一家有情懷的公司,穩紮穩打,沒有為了盈利做急功近利的事情。當然其商業模式受制於現在整個大環境,主要是公立醫院為主,缺少市場競爭;同時優秀的醫生本身很忙,也無暇上網站,網站只是起到一個宣傳視窗作用;最後也來由於其自身定位,所謂船大難掉頭。
現有網際網路醫療網站的模式基本是分門別類設定好醫院、科室和醫生,讓患者去選擇和提問,但是網站上那麼多科室和大夫,該選擇誰呢?網站雖有口碑和評分系統,但是患者選擇難度還是很大。本人曾經想在原有的網際網路醫療方向更往前買一步,使用新技術降低患者選擇難度,完成一個智慧分診系統。患者和智慧診系統進行問題互動,透過類似看病時候醫患互動的方式,通過幾輪提問和回覆,就能把患者匯入到合適的醫院科室,後臺對接醫院。但是發現這個過程其實很艱難,有如下原因:1:患者本身不專業,描述不清楚,同症不同病,同病不同症,患者本身的話語可能存在偏差或者歧義;2:人類的語言複雜度是遠遠大於影象的,現在的自然語言處理(NLP)技術還不成熟,要讓機器理解人的語言還是很難;3:現在看病不是以前那種望聞問切的方式,現在疾病的初診和診斷是靠化驗結果、醫學影像和生理分析報告進行嚴謹的科學判斷,這些結果患者也不懂,這些數字化的資訊一般儲存在醫院裡患者也拿不到,無法提交。4:需要這個智慧分診系統達到優秀全科醫生的程度,對所有疾病都能作出初步判斷,但是按照現在技術還是非常難。IBM的沃森機器人就是想做這件事,但是碰壁了。所以這個看起來簡單的智慧分診其實門檻還是非常高的。所以即使我們花費了大量時間,積累了大量的疾病庫、藥品庫、症狀庫和化驗診斷方法庫,也使用了人工智慧的NLP和知識圖譜技術,但是離實用還是有一段距離。醫療本身是一件嚴肅的是情,不能馬虎。所以當前看,要降低患者選擇難度,還是要靠分診體系和全科醫生,靠人來完成,機器想替代的難度很高。
==========================
【醫療資源短缺】
另外一個難題就是優質醫療資源的短缺。從人均醫生比例上,我國和美國等發達國家相差較遠。培養一名醫生要比一般的理工科花費更多時間,並且因為以前醫患矛盾嚴重,醫生屬於一個髒苦累的工作,其收入不和勞動付出匹配(相對發達國家),導致學醫的學生積極性不高,進而導致醫療資源的供給短缺。關鍵就是要培養更多醫生,讓更多人願意學醫,雖然醫療資源短缺這個狀況隨著醫改慢慢改變,但是也不是一時半會能改變。
醫療資源短缺,那麼資訊科技能否發揮作用呢?答案是人工智慧!
以前的HIS最多算一個資訊系統,並沒有深入到醫療的核心。但是人工智慧技術的出現,可能有所改變,人工智慧可以賦能醫療的核心。醫療的核心就是診斷、治療(包括用藥和手術)。而醫學本身很複雜,要求也很高,人工智慧技術沒出現之前,資訊科技很難深入到醫療核心,但是現在有可能了。
想用人工智慧解決醫療問題的大手筆是IBM的沃森醫生機器人,他們的原理就是使用機器閱讀大量醫學文獻資料和論文、醫典、醫學指南,把人類的知識積累起來,利用大資料+AI看病。但是投入巨大,結局當前看也不好。主要原因是這些醫學文獻資料就涉及到自然語言理解(NLP),當前NLP技術發展還不成熟,很難理解這些資料的真正含義,況且醫學文獻資料本身難度就很高,專業的大夫看起來都費勁,何況機器閱讀?人工智慧可以贏過圍棋冠軍,但是搞醫療還是難度很高,因為醫療是非標準化的且複雜多變。所以即使IBM這樣又雄厚財力的公司,也是遇到了一塊硬骨頭。IBM想做一款大而全的醫療人工智慧機器人來替代醫生當前看難度非常高。技術發展要受制於當前的技術水平,過於超前也行不通。
IBM沃森醫生機器人走的路線是主要閱讀文獻資料來學習,這條道路比較艱難,主要原因就是對文字理解的難度要遠遠大於影象識別。而當前AI在醫療上最能發揮作用的就是醫學影像、手術機器人、基因檢測和製藥,這些相對標準化,技術門檻相對於自然語言理解低一些。
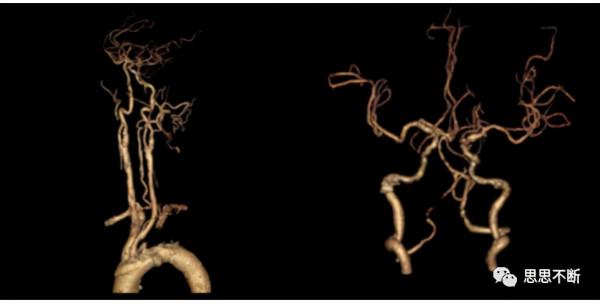
當前機器視覺、影象識別和影象處理技術相對很成熟,使用深度卷積神經網路進行目標檢測的水平已經達到甚至超過了人類。同樣遷移到醫學影像上,醫學影像處理是AI技術最容易落地的地方。例如對醫學影像的病變位置檢測(例如肺結節檢測、冠狀動脈狹窄檢測、乳腺鉬靶檢測、超聲檢測),以及腫瘤的分割勾畫和生理組織的分析,人工智慧已經表現出色。
醫學影像在醫院診斷中佔據很重要的位置,很多疾病都是透過拍片子觀察人體病變組織結構發現問題。但是影像科的看片子是一件很枯燥的事,大量重複勞動,也很傷眼睛,大夫看片子時間久了容易出現漏診和誤診。人工智慧在醫學影像檢測方面已經能達到專家級的水平了,所以可發揮很大作用。當前醫學影像處理最大的難度還是在於大資料,因為教會機器需要大量人工標註的資料,這些標註的資料還是來自專業的醫生。另外的難度就是人體器官組織的分割,如果缺少人工標註的大資料,也只能依靠傳統影象處理方法了。當然了現在這類人工智慧只是輔助診斷,無法替代醫生,只能作為醫生的助手。
手術模擬也是未來一個發展方向。術前模擬需要對醫學影像進行3D重構,並且要把人體裡面的器官組織分割出來,用不同的顏色顯示。人眼無法看到組織內部,但是數字化的人體器官組織可以進行透明化處理,這樣能看到內部結構。最好使用腔道穿越技術,讓人眼能從數字人體內部腔腸和血管進行觀察,然後大夫可以在數字人體器官上練習手術。將來的手術模擬會使用VR(虛擬現實)和AR(增強現實)技術,把手術刀融入到數字人體中進行模擬手術。也可使用3D打印出來,醫生在上面模擬操作。如果真能達到這樣的效果,將大大提高手術的效率和質量。透過術前模擬,就能方便醫生下一步制定手術方案。另外現有的很多手術是在CT的指導下進行,需要影像科醫生的配合,如果出現了手術模擬,就能減少對CT導航的依賴,提高外科大夫的獨立性,在做手術時候做到心中有數。
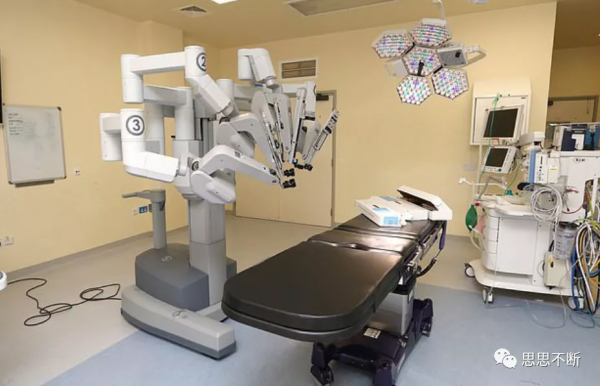
手術機器人也是一個熱點。手術機器人的好處就是精準、穩定和不疲勞。例如做腹腔手術,因為呼吸和血管的波動帶來很大難度。最有名手術機器人就是達芬奇機器人,能跟蹤這種波動干擾,讓手術更精準,屬於高科技。達芬奇機器人幾乎壟斷了這個市場,一臺售價在500多萬到1000多萬人民幣,一年的維護成本也不低。手術機器人的技術基礎也是三維影像重構,然後在這個三維座標體系裡進行機械臂的控制:計算手術刀的偏差,控制機械臂去操作。手術機器人是在所有機器人裡屬於複雜度最高的一種,但是現在已經走進入了醫院,醫生可在遠端透過操縱桿,看著螢幕做手術,提高了手術效率和質量,也減少了對醫生的輻射。透過手術機器人醫生一天能做更多手術,縮短了時間提高了效率,增加了醫療資源供給。
至於人工智慧在基因檢測和製藥方面,主要涉及醫院外,這裡不闡述了。