閱讀前請點選“關注”,每天都會定時傳送健康的相關文章,讓覓健陪您一起關愛健康資訊~
免疫治療,尤其是PD-1抗體類藥物,是本世紀肺癌治療領域的重大突破。目前肺癌免疫治療的臨床研究,資料最多的主要是晚期肺癌,不少晚期患者獲得了良好效果,有的患者甚至實現了臨床治癒!相比而言,以手術為主要治療策略的早中期患者能不能從免疫治療中獲益呢?
01
新輔助免疫治療達到“降期”甚至“治癒”
2014年,約翰霍普金斯大學的Forde教授發起一項研究,將PD-1抑制劑O藥(納武單抗)應用於可切除的非小細胞肺癌患者。
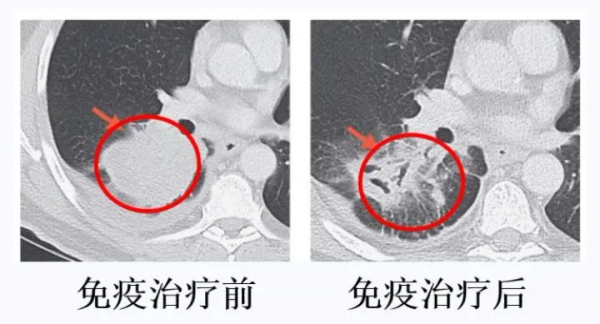
其中一位患者在手術前就接受了O藥(納武利尤單抗)治療。用藥後,肺癌原發灶發生了巨大的改變[1]:
不僅“腫瘤”的樣子發生了巨大的改變,已經不像一個實體腫瘤了。
更神奇的是,隨後進行手術把“腫瘤”取出來在顯微鏡下一看,之前奇形怪狀的腫瘤細胞都不見了!轉而被大量免疫炎性細胞取代:
原則上免疫治療應該在術前進行
有手術機會的早中期患者使用PD-1免疫治療,根據手術的時序關係可分為兩種方案:
- 新輔助療法:手術前進行
- 輔助療法:手術後進行
術前用藥對於早中期患者來說並不意外,理論上還有優勢。這是因為,相比術後再用,術前免疫治療有一個很大的優勢,那就是——腫瘤本身還在!
免疫療法的理論基礎就在於——對腫瘤細胞癌抗原的有效識別。術前腫瘤本身還在,這時恰好可以利用較高的腫瘤負荷,啟用“躍躍欲試”的免疫細胞,讓免疫細胞們明確自己的作用目標。即使術後還殘留了一些癌細胞,訓練有素的免疫細胞還是能幫助身體“清理欲孽”。
反過來,如果先做手術,殘餘的癌細胞載量顯著下降了,癌抗原的識別與免疫細胞的啟用效應就“大打折扣”了。
從藥物安全的角度講,術前免疫治療還有一個重要優點,那就是沒有手術的打擊,患者對免疫藥物的耐受性更強,更不容易出現藥物不良反應。咱們就更有機會順利完成規範治療。
02
“主要病理緩解率”更能說明新輔助免疫治療的有效性
理論歸理論,臨床上要確保一個治療方案是切實有效的,既不能光靠理論猜想,也不能只看單個病例。還需要設計嚴謹的臨床試驗來予以佐證。
咱們上面提到的Forde教授,經過了兩年的深入研究,他們在權威期刊《新英格蘭醫學雜誌》更新了研究成果。21名患者術前接受兩週期的O藥治療(3mg/kg),每2周注射一次,首次治療後的第4周進行手術。
絕大多數患者(20名)實現了腫瘤的完整切除,主要病理緩解率(MPR)達到45%,而且,七成以上的患者在一年半里未出現復發[1]。
熟悉臨床研究的覓友一定會奇怪,這個“主要病理緩解率”(MPR)是什麼?為什麼不用“客觀緩解率”(ORR)這個大家比較熟悉的指標呢?
原來,“客觀響應率(ORR)”描述的是用藥後出現腫瘤縮小這部分患者的比例。ORR是描述常規化療藥和靶向藥有效性的重要指標,可在免疫治療方面就不太好使了。因為這些藥物是直接針對癌細胞的,一旦起效,腫瘤就會縮小。
免疫治療則是透過啟用免疫細胞的方式“剿滅”癌細胞,腫瘤細胞被增多的免疫細胞所替代。光看CT的話,“腫瘤”可能不僅沒縮小,可能還會變大,產生一種疾病發生“進展”的錯覺。
影像學判斷ORR不好使了,醫生們只好透過顯微鏡來判斷療效。透過病理醫生在手術切除的“腫瘤組織”裡尋找殘存的癌細胞,如果沒發現腫瘤細胞,或者腫瘤細胞數<10%,就視為主要病理緩解。
臨床研究NEOSTAR證實了MPR比ORR更有意義。在達到“主要病理緩解”(MPR)的患者中,僅60%在影像上看起來原發灶“縮小”了,“客觀響應率”(ORR)會嚴重低估免疫治療的效果。
除納武單抗(O藥)之外,其他PD-(L)1免疫治療藥物也能在新輔助化療領域發揮積極作用。去年,ASCO2019年會上,我們看到了不少新輔助免疫治療的資料,令人欣喜。
01
大型多中心試驗LCMC3( NCT02927301)
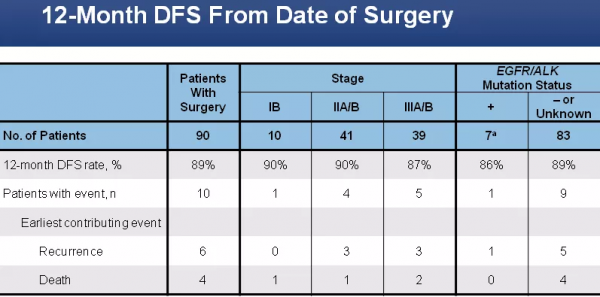
該研究評估了阿特珠單抗術前新輔助治療。研究發現,可切除的ⅠB~ⅢB期NSCLC的患者接受2個週期的阿特珠單抗( 1200mg,第1、22天)後手術,87%的Ⅲ期患者在1年內沒有出現復發。患者的MPR(病理反應)率為76%。僅1例(1%)出現3級以上不良反應[2]。
02
II期對照試驗NEOSTAR
在這項研究中,44名可手術的Ⅰ~ⅢA期NSCLC患者術前接受了免疫治療,其中23名單獨使用O藥,21名使用納武單抗(Nivolumab)+ CTLA4抑制劑伊匹木單抗(ipilimumab)聯合治療。
新輔助免疫治療在全體受試者中可取得25%的MPR率,其中N+I聯合免疫新輔助治療效果更好,MPR率可達44%。8位患者術後發現“腫瘤”組織中完全沒有癌細胞了!也就是出現了“完全病理緩解(pCR)[3]。
03
NADIM研究
這是關於O藥另一項的研究,研究人員新輔助治療用藥是“O藥+化療“組合療法。46位患者中,86%的可手術ⅢA期非小細胞肺癌患者獲得了“主要病理緩解”(MPR),其中71%都是“完全病理緩解”(pCR)。
這個聯合治療的結果比單獨化療,或單獨免疫療法都要好得多,實現了聯合治療療效放大的目的。這也是為什麼目前臨床上不推薦Ⅲ期患者單用免疫治療的原因。
以上初步研究資料說明,新輔助免疫療法是很有前景的。理論上,早中期患者透過新輔助免疫治療減少腫瘤負荷,讓手術對瘤體的切除更加全面,儘可能實現術後切緣陰性(無腫瘤細胞),降低復發風險,減少後續治療次數。如果後續三期臨床試驗患者的複發率確有下降趨勢,患者生存質量也不受影響,那麼新輔助“免疫+化療”將顛覆目前可手術肺癌患者的治療方案。
03
早中期肺癌佔比較高,臨床治療前景廣闊
根據中國抗癌協會發布的“2019中國癌症患者生存質量白皮書”的相關資料,處於早中期,也就是Ⅱ、Ⅲ期的腫瘤患者佔全體受訪者的大部分(52.3%)。相比而言,晚期(Ⅳ期)患者僅佔22.8%。
雖然早中期患者是肺癌群體裡的重要組成部分,可是他們卻不是目前許多新型治療方案的適應症人群。
這部分患者的臨床預後明顯要好於晚期。但是,仍有不少患者,尤其是ⅢB期肺癌,由於存在區域性進展等情況失去了手術機會,只能坐等疾病進展。
從治療角度來看,Ⅲ期和Ⅳ期患者的治療目的是不同的。IV期肺癌治癒(CR)可能性低,主要是延長生存期和改善生活質量。III期肺癌則有較大可能性實現治癒。
中國科學院大學附屬腫瘤醫院常務副院長陳明教授就曾提到,國內對肺癌治療現狀存在很大的誤區,臨床上常常把區域性晚期(Ⅲ期肺癌)當成晚期(IV期)肺癌治療。
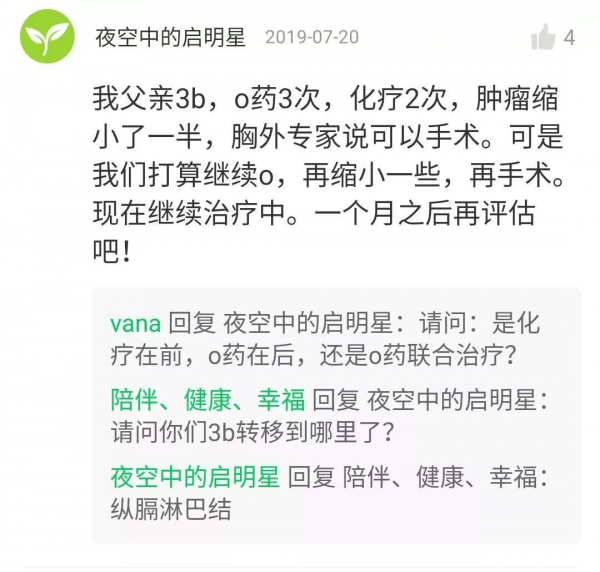
目前,已有部分NSCLC ⅢB期覓友接受了新輔助免疫治療,實現了有效“降期”,使他們獲得手術機會,從而增加治癒可能。
↑ 部分患者已在臨床醫生指導下一線使用新輔助免疫治療
作者:小覓蜂
責任編輯:覓健科普君
封面圖片來源:圖蟲創意
參考文獻
1.Patrick M. Forde et al. Neoadjuvant PD-1 Blockade in Resectable Lung Cancer. he New England Journal of Medicine, April 16, 2018,.
2.OA13.07:NeoadjuvantatezolizumabinresectableNSCLCpatients: immunophenotyping results from the interim analysis of the multicenter trial LCMC3)進行點評。
3.Cascone T, William WN, Weissferdt A,et al.Neoadjuvant nivolumab (N) or nivolumab plus ipilimumab (NI) for resectable non-small cell lung cancer (NSCLC): Clinical and correlative results from the NEOSTAR study[J].J Clin Oncol ,2019,37 (suppl; abstr 8504).