凌晨2點,一陣刺耳的電話鈴聲在威海市立醫院神經外一科醫生辦公室響起,“我這裡是小兒內科,收治了一名13個月的幼兒持續癲癇,還有腦出血,請求會診!”
夜班未曾閉眼的神經外一科於龍醫生放下電話馬不停蹄地趕往急診會診。該名13個月大的幼兒於由於兩天前摔傷頭部,當時無明顯不適表現,未就診,來院當日下午,患兒出現“四肢抽搐,雙眼凝視,持續不緩解”。父母帶其輾轉就診多家醫院,均告知病情危重,診療難度大,建議上級醫院就診。
瞭解情況後,於龍醫生先穩定患兒家長激動的情緒瞭解患兒發病史,並觀察患兒目前情況,同時對病情進行詳細梳理。發揮急診多學科救治的優勢,醫生先是緩解了患兒癲癇症狀,穩定其生命體徵,隨後向神經外一科張學君主任詳細彙報病情,在充分溝通後,張學君主任做出決定將患兒收入神經外一科做進一步治療,並請小兒內科、ICU及麻醉科協助指導救治過程。
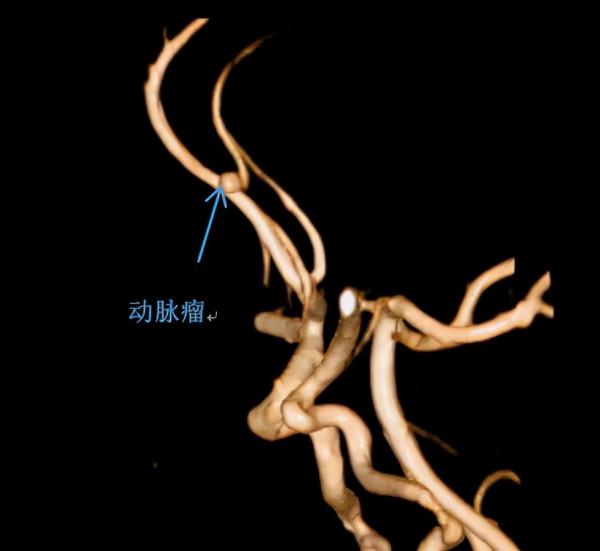
患兒緊急入院後,張學君也趕到救治現場,多次耐心的同患兒家長進行溝通,並詳盡地告知病情和下一步治療方案。經過不斷努力,患兒家長的緊張情緒逐步得到緩解,並能夠進行理性的交流。與此同時,在影像科的協助下,終於完成了患兒的顱腦MR+MRA檢查,最終確定病因為“腦動脈瘤破裂致顱內出血”。
術前MRA 腦動脈瘤3D列印模型
病因確定了,下一步治療方案又讓張學君主任犯了難。13個月的幼兒腦動脈瘤發病率相當低,且成功治療並有後續隨訪的病例更是少之又少。如果選擇開顱手術,術中骨瓣的處理、血容量的維持沒有臨床可參考資料;如果選擇介入手術,手術材料如何選擇、術中是否應用支架輔助、術後抗血小板藥物如何選擇?同時,還要面臨麻醉風險和術後康復問題。
經醫生及患兒家屬充分溝通及慎重考慮後,家長選擇相信醫院,相信張學君主任,同意開顱手術治療方案,並願意承擔相應風險。與此同時,張學君主任利用患兒腦動脈瘤3D列印模型反覆推演手術過程,就圍手術期準備,術中突發事件的處理,以及術後可能面臨的問題均作出了細緻的規劃,並且於術前,再次邀請小兒內科、麻醉科、輸血科、醫務科、ICU、小兒外科等相關科室參加院級多學科會診,針對患兒制定了更加具體的個性化方案。
手術當天,麻醉團隊、手術室護理團隊排出了最為強大的陣容,同時,ICU團隊在手術開始前就已經進入戰備狀態。在多學科的鼎力相助下,張學君主任憑藉過硬的技術和豐富的手術經驗,順利完成了患兒腦動脈瘤的夾閉手術,並且還納了患兒的自體顱骨。在ICU團隊的努力下,患兒術後平穩拔管,並安全轉入神經外一科。目前該患兒已可自主進食,且四肢逐漸恢復自主運動,已出院繼續後續的康復治療。
張學君主任常說:“只有不斷挑戰自我,才能實現自我超越;沒有夯實的基礎,站到哪裡都覺得腳軟;作為醫生要默默無聞,但是面對疾病的挑戰要勇於擔當。”
供稿丨李建濤