*僅供醫學專業人士閱讀參考
O+Y為惡性胸膜間皮瘤、非小細胞肺癌等多瘤種帶來長生存獲益。
近年來,免疫治療突飛猛進的發展為多瘤種治療帶來了革命性的進展。作為國內首個也是目前唯一獲批的雙免疫聯合療法,納武利尤單抗聯合伊匹木單抗(O+Y)在多項研究中取得了令人驚豔的資料,為非小細胞肺癌(NSCLC)、惡性胸膜間皮瘤(MPM)等胸部腫瘤患者帶來了長期生存的可能,受到了廣泛關注。
在近日召開的第二十四屆全國臨床腫瘤學大會暨2021年CSCO學術年會上,來自復旦大學附屬中山醫院的胡潔教授介紹了胸部腫瘤免疫治療研究進展。為了讓大家更好地瞭解胸部腫瘤的治療現狀以及雙免疫療法在胸部腫瘤的應用和最新進展,醫學界腫瘤頻道特邀胡潔教授進行深入解析。
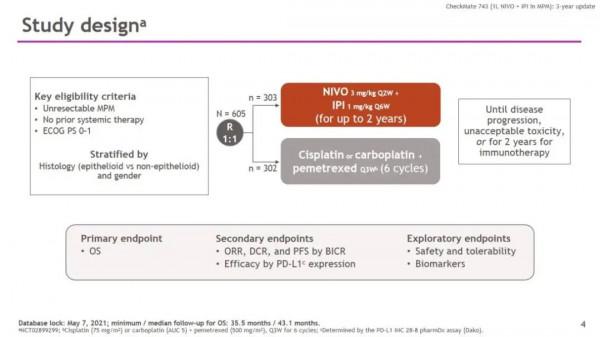
CheckMate-743研究3年隨訪結果公佈:O+Y雙免疫一線治療不可切除MPM,生存獲益持久
MPM是一種具有高度侵襲性的罕見癌症,其治療選擇有限,且患者預後通常很差,5年生存率約10%。
2021年6月,O+Y雙免疫療法獲中國國家藥品監督管理局(NMPA)批准用於不可手術切除的、初治的非上皮樣MPM成人患者,成為國內首個且目前唯一獲批的雙免疫療法,為此類患者帶來了全新的治療選擇。那麼O+Y一線治療不可切除MPM的長期生存獲益如何呢?在2021年歐洲腫瘤內科學會(ESMO)年會上,CheckMate-743臨床研究3年隨訪資料釋出[1]。
CheckMate-743研究共納入605例既往未經治療的不可切除的MPM患者,將患者根據組織學型別(上皮型和非上皮型)和性別分層,並按1:1的比例隨機分配接受納武利尤單抗(3mg/kg,Q2W)聯合伊匹木單抗(1mg/kg,Q6W)治療,或標準化療[順鉑(75mg/m2)或卡鉑(AUC 5)聯合培美曲塞(500 mg/m2)治療,Q3W,共6個週期]。主要研究終點為OS;次要終點包括由盲態獨立中心審查委員會(BICR)評估的無進展生存期(PFS)、客觀緩解率(ORR)、持續緩解時間(DOR),以及PD-L1表達分層下的療效。
01 無論組織學型別如何,雙免疫治療均可帶來持久OS獲益
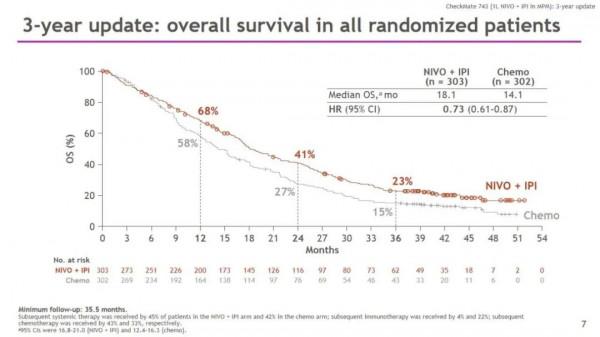
研究結果顯示,在隨訪時間至少3年(35.5個月)時,雖然患者已經結束治療約一年,但雙免疫治療仍為患者帶來持續生存獲益。雙免疫組相比化療組將患者的死亡風險降低了27%(HR 0.73;95%CI:0.61-0.87);兩組中位OS分別為18.1個月和14.1個月,3年OS率分別為23%和15%。
亞組分析發現,無論組織學型別如何,雙免疫聯合治療均可以帶來OS獲益。在上皮型亞組中,雙免疫組與化療組的中位OS分別為18.2個月和16.7個月(HR 0.85;95%CI:0.69-1.04)。而非上皮型亞組的獲益更為顯著,雙免疫組的中位OS較化療組延長了近10個月,分別為18.1個月 vs 8.8個月(HR 0.48;95%CI:0.34-0.69)。
同樣,在對不同年齡、性別、ECOG PS評分、吸菸情況和PD-L1表達水平的亞組分析中,雙免疫治療相比化療亦均顯示出顯著的OS獲益。

CheckMate-743研究中,不同組織學型別患者的OS結果
此外,探索性生物標誌物分析發現,高4基因炎症標籤評分(4-gene inflammatory signature score)與雙免疫組生存獲益改善相關,雙免疫組高評分和低評分人群的中位OS分別為21.7個月和16.8個月;但在化療組未觀察到這種相關性。在所有的肺免疫預後指數(LIPI)評分亞組中,均觀察到雙免疫治療相比化療的生存獲益優勢,在高、中、低LIPI評分亞組中,HR分別為0.78、0.76和0.83;腫瘤突變負荷(TMB)則與生存獲益無關。該探索性分析結果提示,高炎症基因標籤評分可能有助於篩查能夠從O+Y治療中獲得生存改善的患者,但該標誌物真正應用到臨床尚需更多證據。
02 獲益更持久,3年時雙免疫組仍有28%的患者持續緩解
療效評估顯示,與化療相比,雙免疫治療顯示出持久的緩解。在3年時,雙免疫組仍有28%的患者持續緩解,而化療組這一比例為0%;雙免疫組和化療組的中位DOR分別為11.6個月和6.7個月。此外,兩組的ORR相當,分別為39.6%和44%。
03 雙免疫治療安全性良好
CheckMate-743研究中,雙免疫治療的安全性與既往報道的MPM一線治療研究結果一致,未觀察到新的安全性訊號。雙免疫組和化療組的3-4級治療相關不良事件(TRAE)發生率分別為31%和32%。而且,在所有隨機患者中,因TRAE而停用雙免疫治療對長期獲益沒有負面影響:34%因TRAE而導致停藥的應答者在停藥後維持緩解≥3年。
“在過去15年,MPM都沒有新的系統性療法獲批,而納武利尤單抗聯合伊匹木單抗雙免疫療法的上市打破了MPM多年無新藥的僵局。CheckMate-743是目前唯一證明一線免疫治療能夠改善不可切除的MPM患者生存獲益的III期臨床研究,而此次在ESMO大會上公佈的CheckMate-743研究3年隨訪資料更是讓我們看到,無論組織學型別如何,雙免疫治療均可帶來持久的生存獲益。特別是對於通常預後更差的非上皮型MPM,獲益更大。毫無疑問,雙免疫將成為不可切除MPM患者的標準治療選擇。”胡潔教授說道。
潛力無限,O+Y雙免疫治療非小細胞肺癌亦有持久生存獲益
在胸部腫瘤中,最受關注的莫過於肺癌。根據世界衛生組織國際癌症研究機構(IARC)釋出的2020年全球最新癌症負擔資料,2020年我國肺癌新發病例約82萬,死亡高達71萬。肺癌仍是我國惡性腫瘤的“最強殺手”。O+Y雙免疫聯合治療肺癌的效果如何呢?實際上,多項研究已經證實了以O+Y為基礎的雙免疫聯合療法的持久生存獲益。
01 CheckMate-9LA研究兩年隨訪資料:雙免疫+有限療程化療一線治療OS獲益持久,且不受腦轉移影響
CheckMate-9LA III期研究旨在評估納武利尤單抗聯合伊匹木單抗及短週期化療一線治療晚期NSCLC的療效。研究納入EGFR/ALK陰性晚期NSCLC患者,一線使用納武利尤單抗(360mg,Q3W)+低劑量伊匹木單抗(1mg/kg,Q6W)+2週期化療(Q3W)vs常規4週期化療(Q3W)治療。
在2021年ASCO年會上公佈的III期臨床研究CheckMate-9LA兩年隨訪資料[2]顯示,免疫聯合組的中位OS顯著優於化療組,兩組中位OS分別為15.8個月和11個月(HR 0.72;95%CI:0.61-0.86);兩組2年生存率分別為38%和26%。
免疫聯合組的PFS也顯著延長,兩組中位PFS分別為6.7個月和5.3個月(HR 0.67;95%CI:0.56-0.79)。
此外,免疫聯合組相比化療的ORR更高,且緩解更為持久。兩組ORR分別為38%和25%,中位DOR分別為13個月和5.6個月。
而且,在所有關鍵亞組中,雙免疫+有限療程化療均展示出了具有臨床意義的療效,包括PD-L1<1%和≥1%的患者、鱗癌或非鱗癌患者,以及出現腦轉移的患者。
在2021年世界肺癌大會(WCLC)公佈的CheckMate-9LA研究中腦轉移患者資料[3]顯示,無論基線是否有腦轉移,雙免疫+有限療程化療相比化療均可帶來顯著的獲益,OS、PFS、ORR和中位DOR均得到改善。在基線有腦轉移的患者中,雙免疫+有限療程化療相比單獨化療的顱內療效更強。而且,與化療組相比,免疫聯合組新發腦部病變的患者更少,至新發腦部病變的時間更長。
安全性方面,在CheckMate-9LA研究兩年隨訪期間,未觀察到新的安全性訊號或與治療相關的死亡病例。免疫聯合組和化療組3-4級TRAE發生率分別為48%和38%。
“CheckMate-9LA研究兩年隨訪資料再次證實了雙免疫+有限療程化療的長期生存獲益。與單獨化療相比,雙免疫+有限療程化療將患者的死亡風險顯著降低28%。而且,在所有亞組人群中,雙免疫+有限療程化療均顯示出了一致的獲益。腦轉移是NSCLC治療失敗的重要原因,而雙免疫+有限療程化療的療效不僅不受基線腦轉移狀態影響,而且會降低新發腦部病變的發生率,延緩發生時間,給肺癌腦轉移患者帶來了巨大的福音。”胡潔教授補充道,“以往有醫生會擔心雙免疫聯合化療的安全性,而此次兩年隨訪中,並沒有觀察到預期外的不良事件,再次印證了雙免疫加上兩週期化療的安全性。”
02 CheckMate-227研究4年隨訪結果證實:雙免疫一線治療生存獲益持久,帶來“去化療”治療選擇
CheckMate-227是NSCLC首個雙免疫取得陽性結果的III期臨床研究。研究根據PD-L1表達將無EGFR/ALK基因突變的患者分為兩部分,對於PD-L1陽性(≥1%)人群進行了納武利尤單抗+低劑量伊匹木單抗及納武利尤單抗單藥對比標準化療的三組用藥方案設計,設定為Part 1a組。對於PD-L1陰性(<1%)的人群,則設定了納武利尤單抗+低劑量伊匹木單抗雙免疫聯合治療方案、化療以及納武利尤單抗+化療三種方案,沒有單獨的免疫用藥,設定為Part 1b組。
在2021年美國臨床腫瘤學會(ASCO)年會上更新了CheckMate-227研究的4年(49.4個月)隨訪結果[4]。結果顯示,在PD-L1≥1%的患者中,雙免疫組較化療組將患者的死亡風險降低24%(HR 0.76;95%CI:0.65-0.90);雙免疫組、納武利尤單抗組和化療組的4年OS率分別為29%、21%和18%。在PD-L1<1%的患者中,雙免疫組患者的4年OS率是化療組的2倍以上,分別為24%和10%(HR 0.64;95%CI:0.51-0.81);納武利尤單抗組的4年OS率則為13%。對PD-L1≥50%的患者的探索性分析中,雙免疫組、納武利尤單抗組和化療組的4年OS率分別為37%、26%和20%。
此外,在4年時,雙免疫組疾病無進展的患者比例更高,腫瘤持續緩解的患者比例也更高。在PD-L1≥1%的患者中,雙免疫組、納武利尤單抗組和化療組的4年PFS率分別為14%、10%和 4%,且應答者中分別有34%、30%和7%的患者維持緩解;在PD-L1<1%的患者中,3組患者的4年PFS率分別為12%、7% 和0%,應答者中分別有31%、13%和0%的患者維持緩解。
安全性方面,4年隨訪期間未觀察到新的安全性訊號,雙免疫治療在既定的方案下安全可控。
“化療經常會導致骨髓抑制等不良反應,導致很多患者無法耐受或生活質量嚴重下降。此次4年隨訪資料的更新,進一步驗證了雙免疫一線治療晚期NSCLC的長期生存獲益以及良好的安全性,為不同PD-L1表達人群提供了‘去化療’的新選擇。”胡潔教授表示,非常期待晚期NSCLC一線治療“無化療”時代的到來!
小結
肺癌是我國癌症相關死亡的主要原因之一,MPM的發病率雖然較低,但惡性程度卻毫不遜於肺癌,臨床上都亟需最佳化治療選擇。CheckMate-743研究以及CheckMate-9LA、CheckMate-227研究的長期隨訪結果證實了以納武利尤單抗聯合伊匹木單抗為基礎的雙免疫組合療法在胸部腫瘤一線治療中的持久生存獲益以及良好的安全性,並且該雙免疫療法在多瘤種的總生存獲益均已經得到了III臨床試驗證實。納武利尤單抗聯合伊匹木單抗是國內首個且目前唯一獲批雙免疫療法,隨著它的獲批,伊匹木單抗作為國內首個且目前唯一獲批的CTLA-4抑制劑也正式進入中國,並即將商業上市,為國內胸部腫瘤患者帶來更優的治療選擇。
專家簡介
復旦大學附屬中山醫院胸部腫瘤和呼吸介入科副主任
上海市呼吸病研究所細胞和分子生物實驗室副主任
美國胸科醫師學院ACCP資深會員(FCCP)
中華醫學會呼吸病學分會(CTS)肺癌專業委員會委員
中國醫師協會呼吸醫師分會(CACP)肺癌專業委員會委員、秘書
中國臨床腫瘤學會(CSCO)青年委員會常委
上海市抗癌協會腫瘤呼吸內鏡專業委員會常委
上海市抗癌協會腦轉移瘤專業委員會 常委
上海市醫學會呼吸專業委員會肺癌學組委員
上海市醫學會腫瘤學分會胸部腫瘤學組委員
上海市抗癌協會肺癌分子靶向與免疫治療專業委員會委員
JCO中文版編委,《國際呼吸雜誌》和JTD雜誌通訊編委
專業方向肺癌篩查、晚期肺癌個體化綜合治療和靶向免疫治療、呼吸內鏡技術。
承擔國家自然科學基金和上海市自然科學基金課題
參考資料
[1].Peters S, Scherpereel A, Cornelissen R, et al. First-line nivolumab + ipilimumab versus chemotherapy in patients with unresectable malignant pleural mesothelioma: 3-year update from CheckMate 743. Presented at: 2021 ESMO. Abstract LBA65.
[2].Reck M, Ciulenua T-E, Cobo M, et al. First-line nivolumab (NIVO) plus ipilimumab (IPI) plus two cycles of chemotherapy (chemo) versus chemo alone (4 cycles) in patients with advanced non-small cell lung cancer (NSCLC): Two-year update from CheckMate 9LA. 2021 ASCO. Abstract 9000.
[3].D. Carbone, T. Ciuleanu, M. Cobo et al. First-line Nivolumab + Ipilimumab + Chemo in Patients With Advanced NSCLC and Brain Metastases: Results From CheckMate 9LA. 2021 WCLC. Abstract OA09.01.
[4].Paz-Ares LG, Ciuleanu TE, Lee JS, et al. Nivolumab (NIVO) plus ipilimumab (IPI) versus chemotherapy (chemo) as first-line (1L) treatment for advanced non-small cell lung cancer (NSCLC): 4-year update from CheckMate 227. 2021 ASCO. Abstract 9016.
*此文僅用於向醫學人士提供科學資訊,不代表本平臺觀點