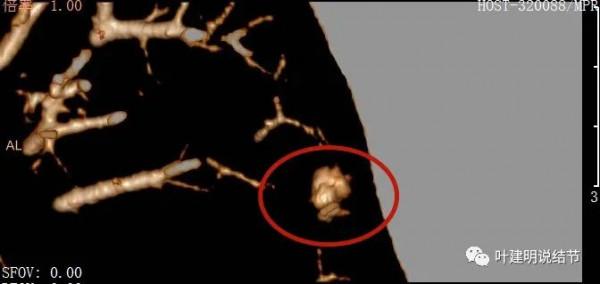
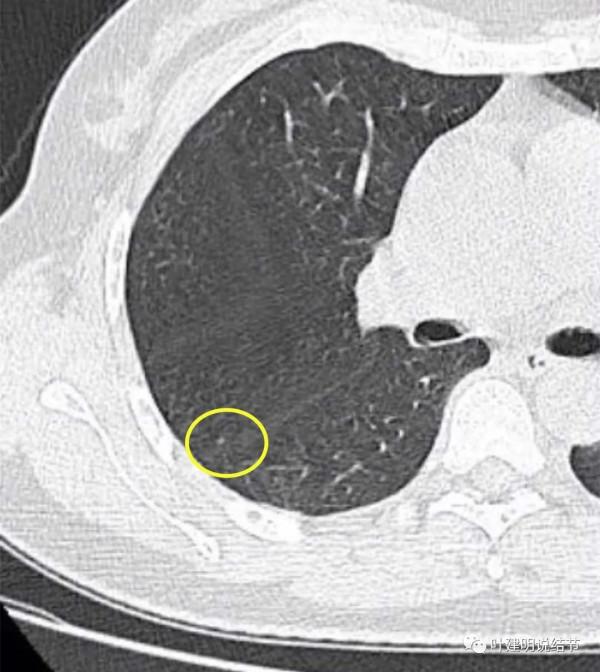
金華的某A,是我同學的大姨子,前段日子因為同學的愛人查出肺結節是早期肺癌,所以她姐姐記起來2年前也查出有肺結節,但沒有複查過,怕也得肺癌,所以到我門診來複查。我們先來看她平掃的CT影象:
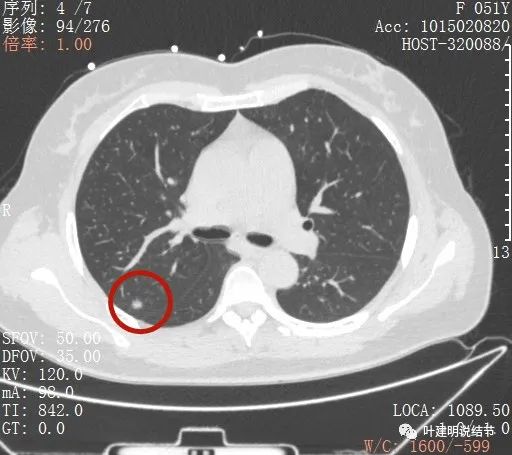
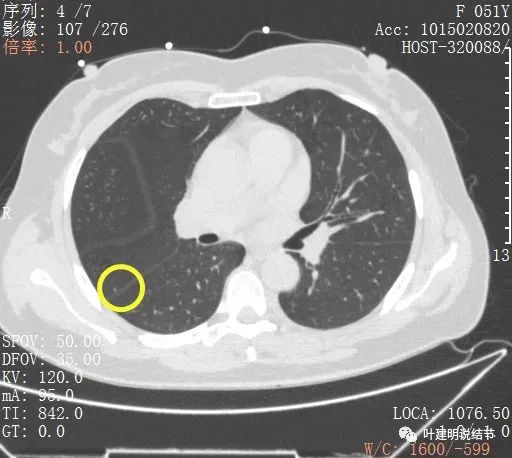
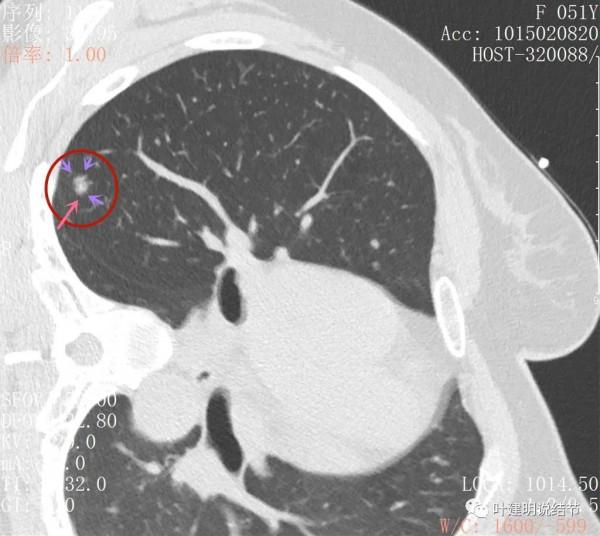
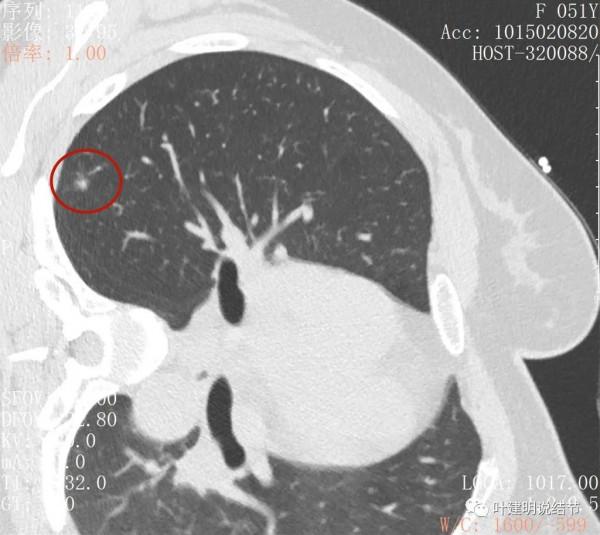
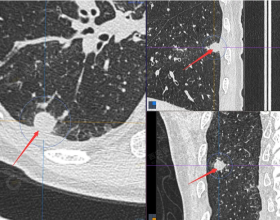
右肺上葉後段磨玻璃結節
感覺是混合磨玻璃,而且密度偏高
見邊緣不光整,似有細毛刺
整體輪廓清楚
有微血管徵
胸腔有輕微牽拉
從平掃看,病灶雖然小,但就不舒服,極可能是惡性的。我們再來看她其餘部位還有小結節:
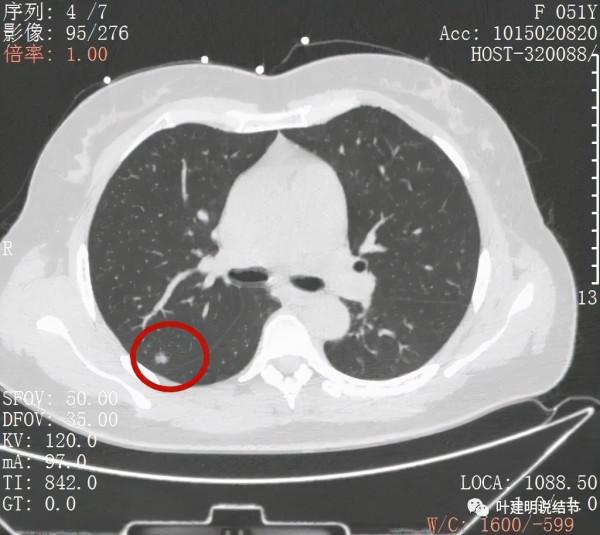
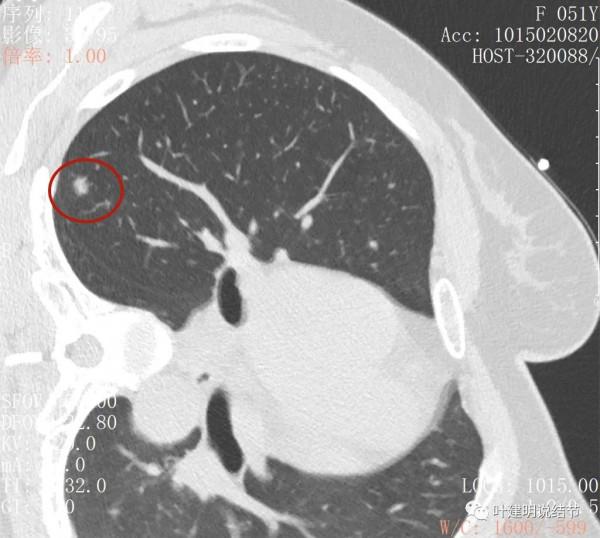
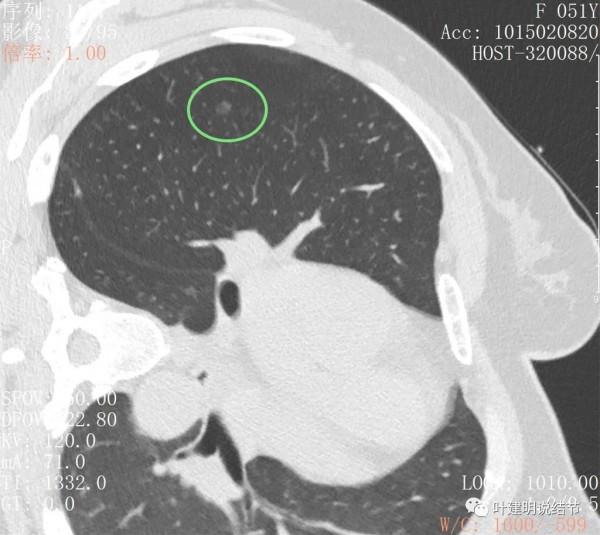
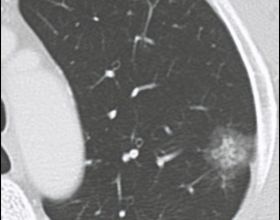
上葉後段另有一磨玻璃結節,約5-6毫米許,密度低,瘤肺邊界清,考慮不典型增生或原位腺癌可能性大,但目前風險程度低
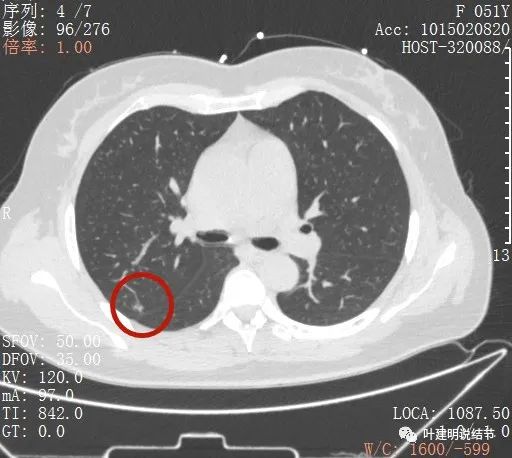
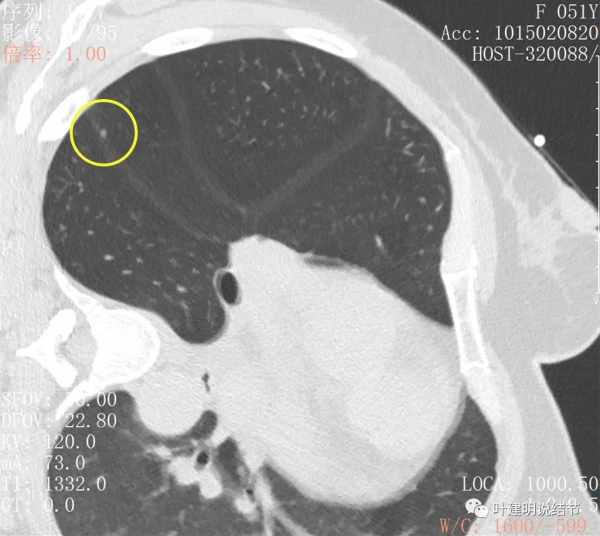
右上葉後段還有一微小結節,約1-2毫米,密度不高,瘤肺邊界清,考慮也是原位腺癌可能性大,目前風險程度低
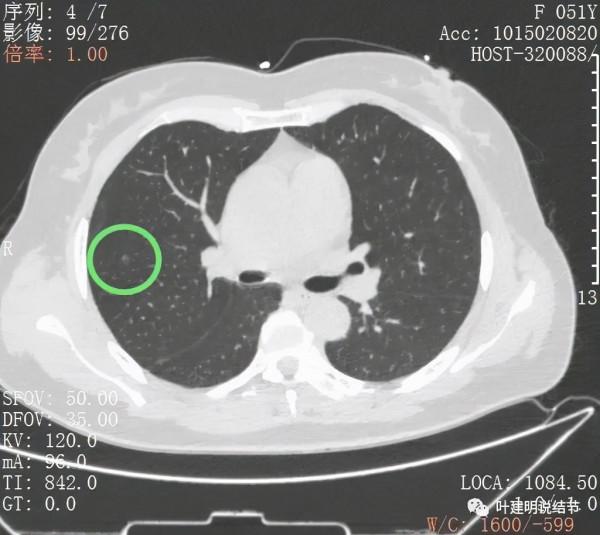
那麼進一步靶掃描這3處結節的細節又是如何的呢?
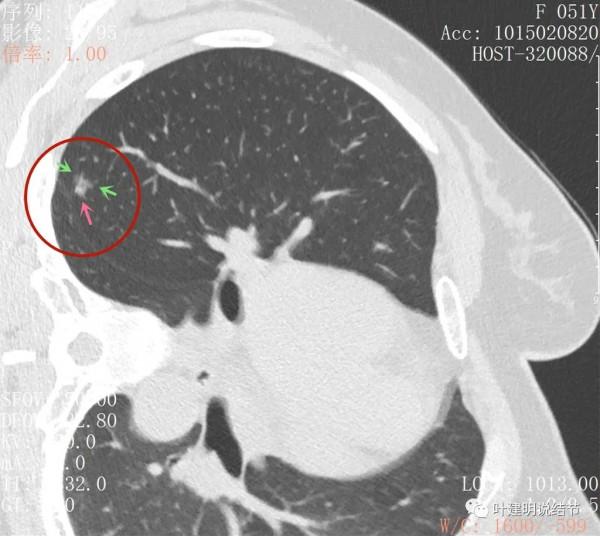
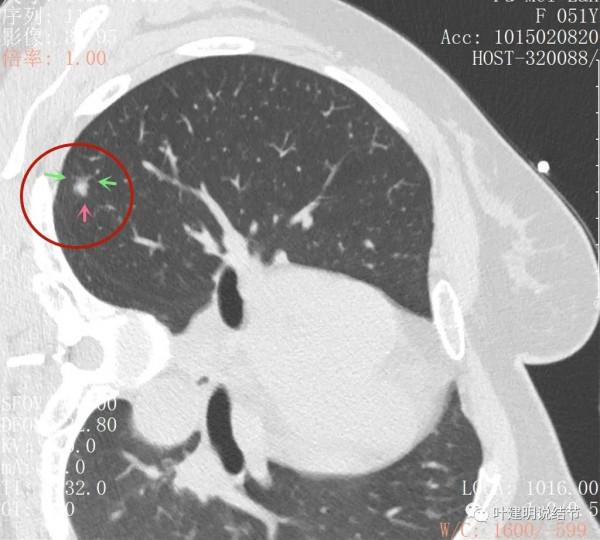
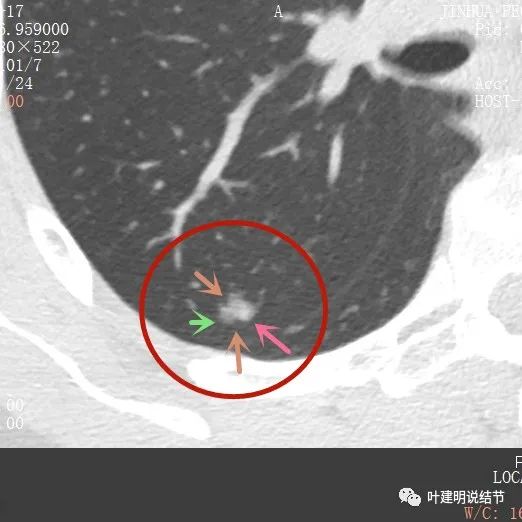
主病灶此層是磨玻璃,但有明顯血管進入病灶(桔色箭頭)
病灶表現不平,密度雜亂,輪廓相對清楚
有明顯的分葉徵(磚色箭頭)以及磨玻璃成分(綠色箭頭)和偏實性的成分(粉紅色箭頭)
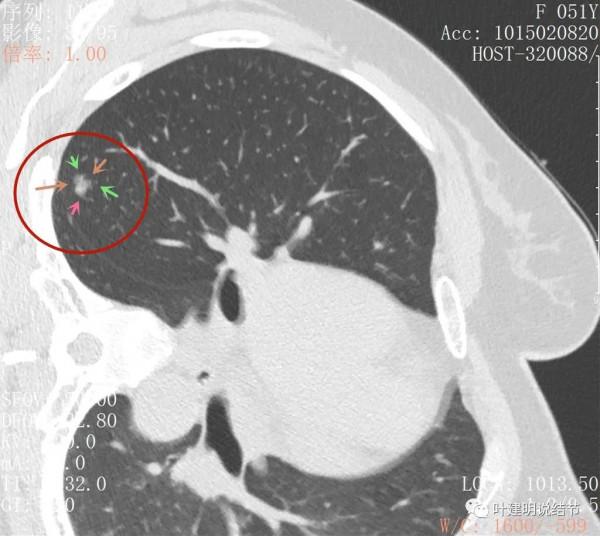
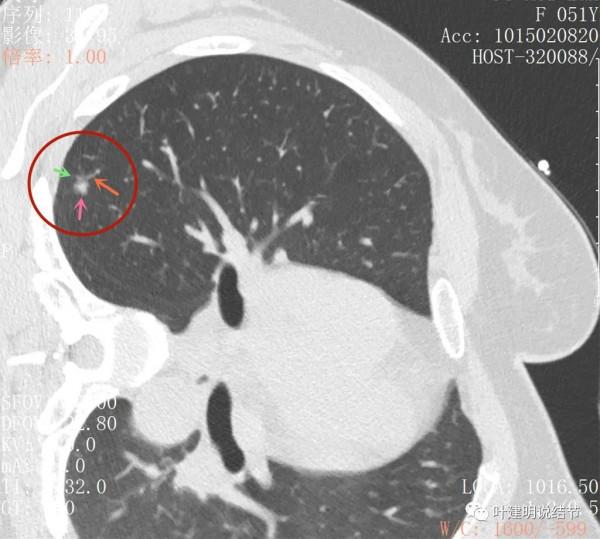
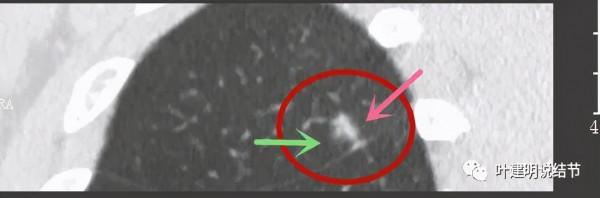
上圖也示病灶有明顯的分葉徵(磚色箭頭)以及磨玻璃成分(綠色箭頭)和偏實性的成分(粉紅色箭頭)
上圖層面居然見到病灶周圍的細毛刺徵(紫色箭頭),有實性成分(粉色箭頭)
密度雜亂,輪廓清楚
實性成分較多,有明顯磨玻璃成分
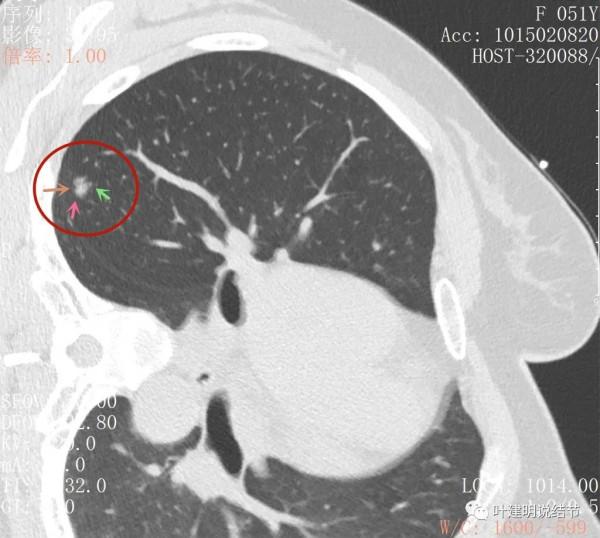
上圖示微血管有血管彎徵,與病灶界限不清,實性成分佔比較高
病灶密度不均,感覺有點僵硬
影象後處理與重建的影象顯示了更清楚的資訊,顯示主病灶(下稱A病灶)分葉(磚色箭頭)、有磨玻璃成分(綠色箭頭)以及實性成分(粉紅色箭頭)
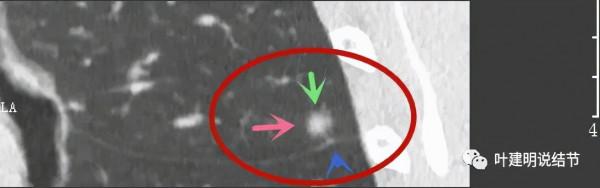
病灶鄰近胸膜,密度雜亂
病灶實性佔比較多,輪廓清楚,胸膜有牽拉(藍色箭頭)
三維重建示病灶圓形類圓形
上圖示次病灶(下稱B病灶)仍是顯示淡磨玻璃結節,至多是原位腺癌,以不典型增生可能性為大
上圖示另一次病灶(下稱病灶C),密度偏高,可能是原位腺癌,也可能是微浸潤性腺癌。若單個這樣的病灶不一定惡性,但因為有A與B病灶在,所以這病灶也極可能是惡性的,而若惡性,則因密度較B病灶高,危險性略高於B病灶。
綜上所述,病軒A風險程度高,基本上應該是浸潤性腺癌,因為這麼小,是混合磨玻璃,且實性成分佔比較高,所以可能是至少腺泡型為主(也可能含更高風險亞型)伴貼壁成分(因為有磨玻璃成分,雖佔比少);B病灶考慮不典型增生可能性大,不能排除原位腺癌,若沒有A在,它可安全隨訪;C病灶考慮至少原位腺癌,也可能是微浸潤性腺癌,因為密度較高。若病為A在,它也因為過小,可隨訪。好在三個病灶都在上葉後段,那麼如果做上葉後段切除能一次解決目前所有病灶。所以我是建議其儘早手術的。今天要分享這個病例的目的還不是在這,而是我們再來看她2年前的片子,看病灶情況的演變,帶給我們的思考。先看其2年前的片子:
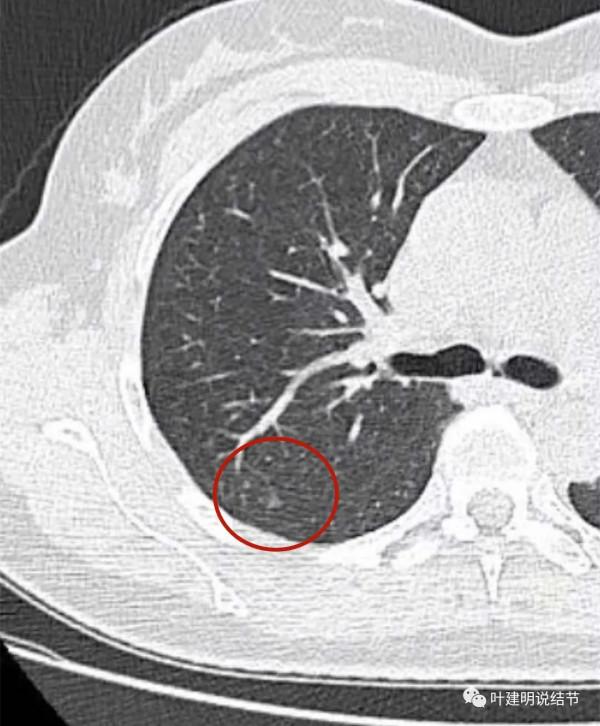
上圖示病灶A,當時很淡,三角形,邊緣模糊,其實更像區域性炎性病灶。
上圖是病灶B,與今年的相比沒什麼大的變化,直徑與密度輪廓均相似,說明病灶較為穩定,相對惰性
上圖是C病灶,也是微小結節,也沒有明顯變化。
當時是市區另外醫院做的CT,那時候的影像報告只提到右上葉約5毫米的磨玻璃結節,描述上沒有提到另外兩個病灶,我懷疑當時只關注到的是B病灶。患者住進來後,經過術前準備我們為其進行了“單孔胸腔鏡下右上葉後段切除加淋巴結采樣術”。下面是術後病理報告:
因為病灶B過淡,病灶C過小,我們取出標本後,捫查了許久,也沒摸到,但因為確定都在後段,反正做了後段切除了,所以沒有再繼續找。病灶A是浸潤性腺癌不意外,有點意外的是居然含有微乳頭成分!當時事後這才更容易解釋病灶在2年多點時間內從如此淡的微小磨玻璃結節,還更像良性的病灶發展到典型的浸潤性腺癌。
這個病例帶給我們許多思考:
1、指南一直告訴我們小於5毫米(也有些的小於6毫米)的肺結節不需要隨訪:先是費舍爾指南是這麼說的,後是國內指南也是這麼抄的。但真的不需要嗎?我是一直反對的,肺內不該有結節,難道查出來有小於5毫米的結節不是異常的嗎?腫瘤不是應該從小到大生長的嗎?難不成一出來就3釐米,不用隨訪顯然是不科學的(雖然它們都是有循證依據的,都是真科學)。這個病例的A病灶的發展過程告訴我們:即使微小的、淡的、像炎性的肺結節也是要隨訪的!如果說間隔時間不需要3-6個月,可以年度或兩年一度,那還聽聽。如果此例不是因為她妹妹手術,她不隨訪複查,到幾年後有症狀再來看,後果不堪設想!(點選連結我之前的觀點:(1)這麼多肺結節隨訪指南,到底應該聽誰的?(2)肺小結節隨訪指南);
2、亞肺葉手術方式的問題:按原則,病灶A也還是磨玻璃結節,而且這麼小,實性成份雖感覺有點多,但並不是太密的,典型的實性成分,只是比磨玻璃要高,而比完全實性還是低點的。我也不知道按目前肺癌治療指南,它是算實性佔比大於50%還是小於50%,因為臨床上總是經常碰到模稜兩可的情況,無法完全套用指南。這種病灶若先楔切,報浸潤性腺癌,需要再切肺葉嗎?我們做了肺段切除是個折中的手術方式,術中冰凍是報浸潤性腺癌,沒有具體分亞型,電話裡說怎麼有點微乳頭成分。但石蠟病理報微乳頭佔5%。這樣的分型,肺段夠不夠?需要再行肺葉切除嗎?個人的理解,我們進行了淋巴結的取樣,採了10枚,均陰性。已經採了第10-12組,縱隔淋巴結也有第4、7組,可能遺漏的是沒有采樣的第8、9組,但因為腫瘤小,又在上葉,下縱隔的淋巴結並不一定要清掃的(日本研究)。另外就是肺內有播散,且要遠距離播散到後段以外的部位去了,才可能會與肺葉切除有區別。所以個人以為肺段夠了。當然若所採的淋巴結有陽性,那是另外一回事。各位老師怎麼看?
3、因為含有高危因素,微乳頭亞型佔5%,術後需要輔助治療嗎:這也是個問題,按目前肺癌術後輔助治療指南,Ia期的當然是不需要術後輔助治療的,但指南沒有區分有沒有高危因素以及病理亞型,而是在Ib期中進行了區分,EGFR陰性的有高危因素可術後輔助化療,陽性的術後TKI治療。當然這個病例微乳頭佔比才5%,可能事實上也並不需要術後輔助治療。但我在想,若是微乳頭型為主的話呢?我們需要術後輔助治療嗎?
4、肺內多髮結節是多原發還是肺內播散轉移的問題:這個病例A病灶是主病灶,含高危亞型,其中的B病灶與C病灶要不要考慮肺內轉移或播散的可能性?成然,因為病灶小或淡,我們沒有專門針對B灶與C灶的病理結果,但個人分析應該考慮多原發癌,一是因為2年前主病灶還過小,那有娘都沒成年,就生出兒的呀?二是另兩灶病理型別從影像上去推敲,至多微浸潤,很可能只是原位腺癌和不典型增生。但這仍是個需要我們考慮的方面,特別如果今年這次是第一次發現,沒有2年前片子對比的情況下。
所以呀,我想:1、只要發現肺結節,都得持續隨訪,只是依風險高低,隨訪間隔有區別,“不需隨訪”的論調或指導思想是要出事的;2、Ia期的病人術後需不需要輔助治療,建議結合亞型與發展速度綜合考慮,鱗癌與腺癌也要區分,不應該只是非小細胞肺癌這麼籠統;3、多髮結節手術方案的設計,一定要注意保留儘可能多的肺功能,不能只求徹底,過度且死板的按指南來操作。就像此例,其實她日後再長新的肺結節的機率相當大,她才51歲,以後的日子還長著呢?現在已經發現3顆結節,憑什麼認為她不可能再長第4顆?甚至第5、第6、第7顆?
肺多髮結節,多原發肺癌的例數不斷增多,考驗的是我們醫生的的理念能不能與時俱進,指南與規範的更新真的要加快跟進,臨床經驗也非常重要,畢竟都要循證依據來推動的話,它太慢呀!時不我待!!!
(此處已新增醫療卡片,請到今日頭條客戶端檢視)