來源:浙大一院
你是否經常餓得要命,但飯沒吃上幾口又胃脹得難受?
你是否愛打嗝,還時不時反酸、燒心,甚至消化不良?
73歲的金華人老李(化名)就出現上述症狀。最近,在浙江大學醫學院附屬第一醫院消化內鏡中心專家運用內鏡技術,從他的胃竇切出了一隻像巨大“菠蘿包”一樣的腫物
專家再三強調,要想腸胃好,幽門螺桿菌防治少不了!
專家半小時切出一隻“菠蘿包”
胃,你好嗎?
今年73歲的老李答案是:不好,相當不好!
他是金華義烏人,抽菸喝酒、吃香喝辣,常常胃部不舒服,卻從不把多年“老胃病”放在心上,也沒有專門去醫院看過。老李總是食慾不振、噁心反酸,還時不時地打嗝,他總以為是吃了太多辛辣、生冷食物,讓原本嬌貴的胃更“雪上加霜”。於是,吃一些常規胃藥、多喝熱水、停幾頓大餐,等胃部症狀緩解之後,他“天真”地以為就算痊癒了。
結果,孝順兒子帶著他做的一次體檢,讓老李心驚膽戰。
義烏當地醫院的胃鏡檢查報告顯示,老李的胃竇部有個巨大的腫塊,甚至已經脫垂嵌入了他的十二指腸。病理提示:他“胃竇後壁”粘膜慢性活動性炎、“胃竇腫塊”粘膜慢性活動性炎伴腺體增生性改變(簡言之,就是“慢性胃炎”)。與此同時,他C14呼氣試驗的結果為陽性,顯示感染了幽門螺桿菌(HP)。
此前,家在農村的老李從未聽說過“幽門螺桿菌”這個名詞。鑑於腫塊巨大,老人年事已高,當地醫院建議他到浙大一院求診,尋求新一步的治療。
“醫生,我爸爸這會不會是胃癌?!”2021年5月,滿是擔心的兒子帶著老李來到浙大一院,在消化內鏡中心季峰主任醫師的專家門診求診,季峰主任醫師根據已有的檢查結果,高度懷疑這可能只是一顆碩大無比的“胃竇息肉”,巨大的胃息肉已經嵌入他的十二指腸,正是這顆“罪魁禍首”造成了老李食慾不振、噁心反酸的相關症狀。
息肉越長越大,如果再不及時進行治療,還會進一步生長,使老李受到無規律的胃痛折磨,甚至可能會發生癌變,嚴重威脅他的生命健康。
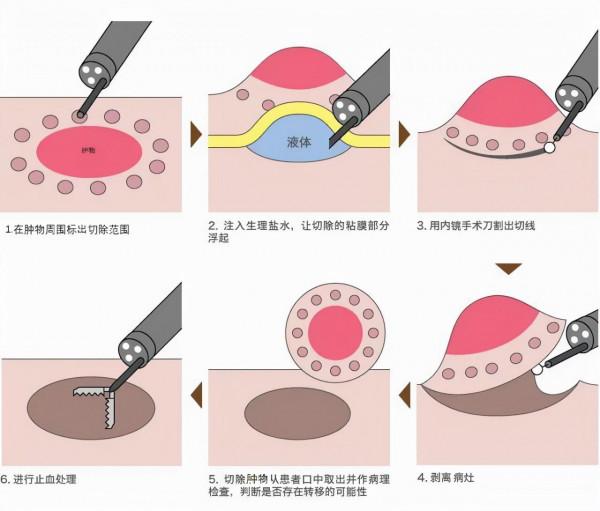
在完善相關檢查後,經家屬及患者同意,季峰主任醫師決定採用內鏡黏膜下剝離術(ESD)切除老李巨大的“胃竇息肉”。
5月下旬,由季峰主任醫師主刀,帶領王子薇副主任醫師等專家,為老李行胃鏡下ESD微創治療。
這顆息肉樣的巨大增生,一部分的頭端已經嵌頓在老李的十二指腸球部,專家幾次嘗試,用圈套器、異物鉗都沒有辦法把息肉從嵌頓的球部拉回來。老李的腹部脹痛,也是因為息肉嵌頓在球部、導致了幽門梗阻。
如何“逢山開路、遇水填橋”?這對專家提出了高難度的挑戰。
季峰主任醫師巧妙地使用胃鏡透過幽門孔擠壓過去,在狹小的十二指腸球部空間採用倒鏡方法回推嵌頓瘤體,才成功將瘤體全部送回胃腔,而後透過ESD的方法,最終切下這顆10cm×6cm的“大傢伙”,並用圈套器取出。術後病理結果顯示,老李胃部埋的這顆腫物正是增生性息肉。
三天後,老李順利出院,目前恢復良好,他還需要進一步接受幽門螺桿菌(HP)的根治。6月中旬,老李再來複診時,經過一個月的調養,外加抗HP藥物治療,他食慾不振、噁心反酸的情況再沒出現過。
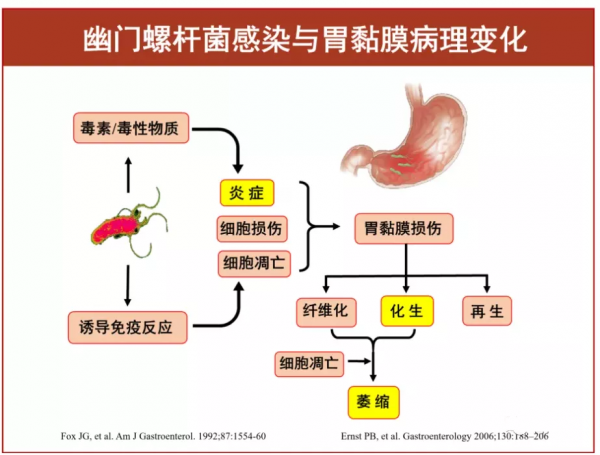
胃部的病變,與這種菌密切相關
季峰主任醫師介紹:“傳統外科手術時間長,患者創口大、恢復慢、治療費用也相對較高,甚至還有發生併發症的風險,但胃鏡下ESD(胃黏膜剝離術)摒棄了上述缺點,讓患者免除了開腹手術的痛苦,還具有腫瘤切除完整、復發機率小,讓醫生獲得完整的組織病理標本等優點。”目前,ESD主要適用於切除胃部巨大平坦息肉;胃粘膜下病變,如平滑肌瘤、間質瘤、脂肪瘤;以及早期消化道癌等等。
比起成功為患者解決病痛,季峰主任醫師更想強調,日常生活中一定要積極預防幽門螺桿菌(HP)感染。
近年來,有研究表明,幽門螺桿菌(HP)感染與增生性息肉的發生密切相關,HP陽性的增生性息肉患者在成功去除HP感染後,有近四成患者息肉會消退。但胃息肉的具體病因及發病機制尚未完全明確,大量研究顯示胃息肉的發生,可能與幽門螺桿菌感染,長期應用質子泵抑制劑,膽汁反流遺傳因素及環境因素有關。
“我接觸了形形色色來做胃腸鏡的患者,感染幽門螺桿菌患者的胃部,常常斑駁不堪。”季峰主任醫師介紹,當看到患者胃黏膜發紅、萎縮、腫脹,胃體皺襞異常(腫大、蛇形或消失)、腸化生、雞皮樣(結節性改變)、黃色瘤、增生性息肉、胃內黏液呈白色渾濁等,十有八九與這個“罪魁禍首”有關。
幽門螺桿菌(HP)
是一種革蘭氏陰性菌,其生存能力極強,是目前所知能夠在人胃中生存的唯一微生物種類。人體的胃壁本來有一系列完善的自我保護機制,能抵禦經口而入的微生物的侵襲,而HP幾乎是能夠突破這一天然屏障的唯一元兇,它會引起胃黏膜輕微的慢性發炎,甚或導致胃及十二指腸潰瘍與胃癌。甚至有資料顯示,在我國,幽門螺桿菌的感染率高達60%,也就是說每10個人當中,就有6人感染了這種菌。
感染幽門螺桿菌到底要不要治療
專家介紹,感染幽門螺桿菌一般不會有什麼症狀,但HP在患者體內長期的破壞、寄生、繁殖,會使腸胃的菌群失調,引起噯氣、噁心、腹脹等胃腸疾病症狀,隨著病情的嚴重,也會逐漸破壞胃腸道壁,一些患者會發生潰瘍,甚至導致癌症等其他一系列症狀。
那麼,感染幽門螺桿菌到底要不要治療呢?季峰主任醫師介紹,幽門螺桿菌是慢性胃炎的主要致病菌,從預防胃部病變的角度來講,即使沒有症狀,也要積極治療。尤其是對於一些高危人群來說,即便沒有任何症狀也要積極治療,比如萎縮性胃炎、胃癌家族史、不良生活習慣如酗酒、抽菸;有消化性潰瘍、MALT淋巴瘤;長期服用非甾體藥物者等。
日常生活中,幽門螺桿菌可以透過糞口途徑,口口途徑傳播。與幽門螺桿菌感染者一起吃飯、接吻、使用不潔餐具、母嬰傳播、唾液傳播等都有可能被傳染。特別是大人將食物嚼碎了喂小孩,非常容易將幽門螺桿菌傳染給小孩。
此外,預防幽門螺桿菌還需注意:
- 注意飲食衛生,勤洗手,外出用餐要使用高溫消殺的餐具;
- 提倡分餐制,若共餐建議使用公筷、公勺;
- 日常生活中,儘量避免進食辛辣等對胃黏膜有損傷的食物,防止胃黏膜抵抗力下降。