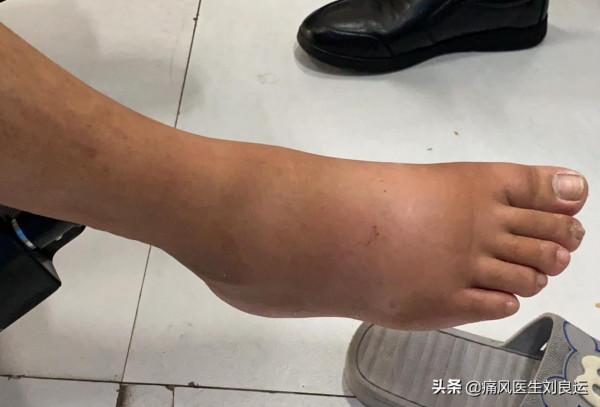
胡先生被痛醒了,這是一週前的事情:“大概是七天前凌晨兩點多,我的右腳突然疼得受不了,就是右腳的腳背一直疼,還腫得老大。”
一夜沒睡也沒敢睡的胡先生好不容易捱到天亮,這才急匆匆地來醫院找我急診,檢查發現,他的血尿酸在574μmol/L,肌骨超聲檢查右足足背大量沉積尿酸鹽結晶。從症狀和相關檢查結果確診為高尿酸血癥。
胡先生是初次痛風發作,在檢查發現他肝腎功能都正常的情況下,我為他開了處方:建議小劑量口服秋水仙鹼,另外適當口服碳酸氫鈉鹼化尿液;日常飲水不低於2000毫升,戒酒,不吃高嘌呤食物,注意保護關節。
胡先生拿著處方卻沒有去藥房拿藥,而是轉身離開。
一週後,胡先生再次找到我,說又痛了:“劉醫生,真對不起,我不該不聽你的。”見到我後,他開口就是這句話。
我問胡先生為什麼?
他說:“我當時不太相信你,我就問了別的醫生,也查了一些資料。不少人都說打激素可以快速止痛,我就去診所打了一針。”
胡先生並不知道,糖皮質激素雖然止痛作用強,但治療急性痛風性關節炎並不是一線用藥,因為不恰當使用糖皮質激素,有可能停藥後出現反彈的情況。劉醫生通常只會在痛風受累關節較多、疼痛程度劇烈或者不能耐受秋水仙鹼和非甾體抗炎藥時才會建議區域性關節腔注射來消炎鎮痛。
這次,我再為胡先生開具了處方,還是原來的“配方”,但增加了兩條:鑑於患者屬於尿酸排洩障礙型高尿酸血癥,在炎症完全消失後,需連續服用苯溴馬隆和碳酸氫鈉;不僅應該忌口,而且還需要注意其它容易誘發痛風發作的因素。
不同降尿酸藥物,其作用機制不同,請遵醫囑用藥
胡先生就問了:“劉醫生,請問痛風不就是高尿酸血癥引起的嗎?還有其它什麼原因引起呢?”
我想,大概有不少痛風患者都如胡先生一樣,將痛風與高尿酸血癥打等號,但事實並非如此。痛風的基礎是高尿酸血癥,血尿酸越高,痛風發病機率越大,發作也會越頻繁,發病年齡也會越小,對身體的危害越嚴重。
但是,並不是所有的高尿酸血癥患者都會成為痛風患者。有些人就會問了:“這是為什麼呢?為什麼只有少部分人才會患上痛風呢?”原因很簡單,因為這部分人存在誘發痛風發作的因素。難不難理解呢?不難,這就像燃放煙花需要引線一樣,誘因就是導致痛風發作的“引線”。
那麼,痛風發作的誘因究竟有哪些呢?劉醫生總結了十個方面,讓我們來了解一下。
痛風發作是有誘因的,建議和醫生一同分析誘因
痛風誘因之一:酒
研究顯示,喝酒可以導致身體內尿酸水平升高,從而誘發痛風發作。老劉的病人中,有不少患者急性痛風發作前皆有大量飲酒史。
無論白酒還是黃酒,也無論啤酒還是洋酒,甚至包括紅酒在內,都可能導致血尿酸突然升高從而導致急性痛風性關節炎,在這其中以啤酒和高度白酒誘發痛風發作的風險尤為高。
酒能誘發痛風發作的原因,主要是:乙醇代謝可以讓血乳酸濃度升高,而乳酸會抑制腎臟對尿酸的排洩,從而導致血尿酸濃度升高;乙醇本身可以促進嘌呤代謝加速從而導致血尿酸濃度快速升高;酒尤其是啤酒和黃酒本身含有嘌呤。
此外,日常生活中我們飲酒總會伴隨著“下酒菜”,但是下酒菜常常是嘌呤含量大於150mg/100g的高嘌呤食物。
建議痛風及高尿酸血癥患者戒酒。
建議痛風患者戒酒,如果實在無法避免也要少喝酒
痛風誘因之二:食
飲食結構不健康、不科學,經常暴飲暴食、一日三餐不定時定量,是高尿酸血癥和痛風年輕化的主要因素之一。
這裡的“食”,一方面是說進食高尿酸食物或者大量進食中高嘌呤食物。高嘌呤食物主要是肝、腎、胰、腦、肺等動物內臟,甲殼類海鮮、濃肉湯等;中高嘌呤食物主要是牛肉、羊肉、豬肉、雞肉、鴨肉、鵝肉以及魚肉、蝦、蟹等。
另一方面,食物的烹飪方式也會影響到嘌呤的攝入量,有時候甚至比食物本身的影響要大,比如我說過的濃肉湯,以及火鍋、燒烤中的肉類,其嘌呤含量就遠遠大於肉食本身的嘌呤含量。
此外,“食”還包括較高的含糖軟飲料、較高的含糖食物等。果糖攝入過多,這在年輕痛風患者中多見。果糖升高血尿酸的機制主要包括:果糖可以轉化為合成嘌呤的代謝物;果糖可導致尿酸生成的底物AMP增加;果糖也可以引起機體對胰島素抵抗。
建議痛風及高尿酸血癥患者儘量避免高嘌呤、高果糖、高鈉、高脂肪食物,適量攝入肉類。
痛風誘因之三:胖
肥胖者合併高尿酸血癥的比例,比體型正常者要高不少,並且高血壓、高血脂、糖尿病以及腎損害發生的風險明顯升高。高尿酸血癥及痛風喜歡“欺負”肥胖者,這是因為“肥胖”在增加尿酸合成的同時,還會減少尿酸的排洩量。
一方面,隨著體重的增加,體內脂肪會成比例增多,過多的脂肪可以增加核酸的新陳代謝,也會增加嘌呤的代謝量,嘌呤代謝的產物就是尿酸,從而導致尿酸合成增加。內臟脂肪如果增多,那麼就會產生大量的遊離脂肪酸,過多的遊離脂肪酸會影響尿酸合成酶類的活性,促進尿酸的合成;過多的遊離脂肪酸也會導致促進尿酸合成的酶類功能亢進,加重肝臟代謝負擔,導致尿酸合成增加。
另一方面,脂肪還具有抑制尿酸排出的作用。長期肥胖會導致腎臟血流量減少,腎臟功能減弱後可以直接影響尿酸的排洩;肥胖者存在胰島素抵抗與體液酸化,這些也會在一定程度上影響尿酸的排洩。
建議痛風患者採用合理搭配飲食、分段運動等方式減肥,保持理想體重。
建議痛風患者健康減肥
痛風誘因之四:涼
夏天有不少高尿酸血癥患者容易出現急性痛風發作,其中原因不僅包括飲食,而且與晚上吹空調有關。著涼是誘發痛風發作的常見誘因之一。關節著涼,在冬天或者是夏天的空調房裡沒有做好保暖,那麼就很容易導致血液中的尿酸沉積在關節並析出,形成尿酸鹽結晶而誘發痛風。
痛風發病過程中,血尿酸居高不下是第一步,而第二步就是尿酸鹽結晶在關節、軟骨、關節腔等內外組織中析出並沉積。尿酸鈉鹽結晶析出與否和尿酸的溶解度有關,而尿酸的溶解度與pH值和溫度有關。
急性痛風性關節炎發作的機制模型
研究表明,在37℃時,尿酸鹽的溶解度是408μmol/L;溫度在30℃時,尿酸鹽的溶解度就只有268μmol/L。我們的身體各個部位其實溫度不盡相同,如果外界溫度在20℃,體溫依然能保持在37℃,但是四肢關節可能就只有27℃。這也是尿酸鹽結晶容易沉積、痛風容易發作在四肢關節的原因,同時也是痛風為什麼容易發生在春夏和秋冬交替時的原因,還是痛風為什麼容易在溫度低的夜間發生的原因。
建議痛風及高尿酸血癥患者注意四肢末端關節的保暖,防止關節受涼。
痛風誘因之五:累
有些痛風患者連續加班數日後,急性痛風性關節炎發作;有些痛風患者在爬山、長途步行、跑馬拉松後,痛風發作;有些人搬完家後痛風發作。這是什麼原因呢?看上去這些痛風患者發作都是“莫名其妙”,彼此之間並沒有共性,但其實都有一個共同特點,那就是勞累。
作息不規律、壓力過大、應酬過多等,都能成為誘發痛風的主要因素。加班熬夜、過度勞累都可以導致身體能量大量消耗,代謝廢物大量堆積,從而導致尿酸容易堆積在體內,出現尿酸過高的情況。此外,過度勞累可以讓身體自主神經調節紊亂,容易導致血管收縮,包括腎血管收縮,從而引起尿酸排洩減少,誘發痛風發作。
而關節受累包括長途步行、鞋不合腳等,這些都可能導致關節內出現不易被察覺的腫脹,一旦關節開始休息,關節滑液中的遊離水分很快流失,導致關節滑液內尿酸鹽水平突然升高,從而導致沉積的尿酸鹽結晶剝落從而誘發痛風發作。
建議痛風及高尿酸血癥患者注意勞逸結合,不要熬夜,避免過於勞累。
痛風誘因之六:愁
容易發愁、情緒容易激動、容易大喜大悲的人,一般心理壓力較大,而壓力大也會誘發痛風發作,這被不少人忽視。有數項關於痛風發作誘因的調研顯示,誘發痛風發作的原因中,精神壓力過大佔比也不小。
為什麼“愁”出痛風呢?對於精神過度緊張引起痛風發作的原因,目前並沒有完整的機制研究。但是,當一個人處於過度緊張、悲傷、沮喪、恐懼等情緒狀態下,身體的代謝也會出現紊亂,內分泌亂了也會導致尿酸代謝異常,導致內源性尿酸急劇升高,從而痛風發作。
而且謹慎過度緊張的人,飲食也會偏於重口味,進而導致尿酸增加;而且容易發愁的人,會感覺到疲勞以及作息不規律,經常會出現失眠。如果這時候“借酒澆愁”,反倒是“愁更愁”,因為機體能量消耗殆盡、代謝產物堆積,尿酸反而會更高。
建議痛風及高尿酸血癥患者保持平常心,學會勞逸結合,適當緩解壓力。
痛風誘因之七:傷
有部分痛風患者的初次發作急性痛風性關節炎,其位置常常不是在第一蹠趾關節,而是受傷或曾經受傷的關節,比如踝關節、膝關節、肘關節、腕關節和指間關節等,這是什麼原因呢?其中可能的原因之一就是關節曾經受過傷。
受傷的關節比其他關節容易發生或者更早發生痛風,其機制有兩點。一方面是受傷的關節結構發生了變化,而尿酸更容易在這樣的關節上沉積下來。相關研究顯示,不少患者可能在血尿酸水平540μmol/L以上時才出現痛風性關節炎;但一旦出現了關節受傷後,那麼血尿酸水平在480μmol/L以上就會發作急性痛風。
另外一方面,關節受傷後,關節液中的白細胞數量增多,並且可以在尿酸的刺激下產生炎性細胞因子,引起炎症反應,進而誘發痛風。而且在關節受傷後,如果按摩、洗腳、蒸桑拿,那麼就有可能導致關節區域性的尿酸鹽也容易快速析出而誘發痛風。
建議痛風及高尿酸血癥患者注意關節受傷後及時治療,並且保護好關節避免再次受傷。
痛風誘因之八:病
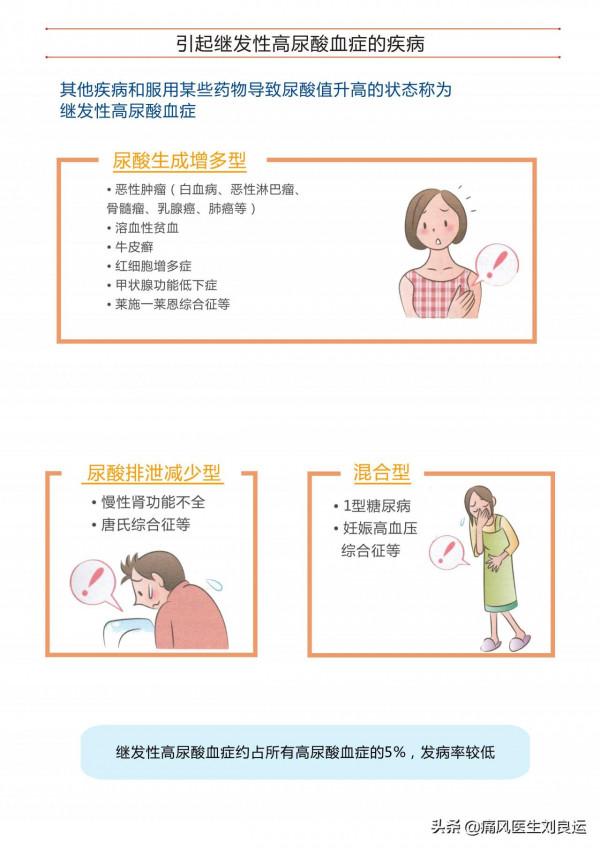
在高尿酸血癥患者中,約有5%是由於其他疾病和服用藥物等導致的尿酸值升高,這種型別的高尿酸血癥稱為繼發性高尿酸血癥。凡是能導致人體細胞被大量破壞的疾病,比如白血病、骨髓瘤、紅細胞增多症等,都可能會引起尿酸突然升高,從而誘發痛風急性發作。繼發性高尿酸血癥也大致分為尿酸生成過多型、尿酸排洩減少型和混合型。
尿酸生成過多型主要包括白血病、惡性淋巴瘤、骨髓瘤、乳腺癌、肺癌等惡性腫瘤,溶血性貧血、銀屑病關節炎、紅細胞增多症、甲狀腺功能低下症、萊斯-奈恩綜合徵等引起的尿酸值升高。尿酸排洩能力低下型主要包括慢性腎功能不全、嚴重脫水、大量失血、急性腎小管壞死、唐氏綜合徵等引起的。混合型則主要是2型糖尿病、妊娠高血壓綜合徵引起的。
有時候,這些疾病在治療時,也會導致血尿酸升高。比如當白血病或者癌症患者在透過接受化療、放療、糖皮質激素治療時,其血尿酸濃度也會迅速增高。所以常常在治療時,避免尿酸增高,會補充充分的液體,保持一定的尿量。
建議痛風及高尿酸血癥患者在伴有其它疾病時合理用藥,適當採用降尿酸藥物預防性治療。
痛風和其他疾病治療一樣,不能頭痛醫頭腳痛醫腳
痛風誘因之九:藥
不少藥物會促進尿酸的合成或者干擾尿酸從腎臟排洩,從而引起血尿酸突然升高,這些藥物引發的也被稱為繼發性高尿酸血癥。哪些藥物會造成這樣的結果呢?一般來說,主要包括利尿劑、小劑量阿司匹林、免疫抑制劑、抗結核藥、化療藥以及部分降糖藥、降脂藥或降壓藥。
引起繼發性高尿酸血癥的藥物
使得尿酸排洩能力低下的代表藥物是利尿藥,其中呋塞米被當做治療高血壓、心力衰竭、腎衰竭的治療藥物,長期服用後會導致尿酸值升高;此外,三氯甲基噻嗪等噻嗪類利尿藥也會導致尿酸排洩能力降低。
需要強調的是,降尿酸藥物本身在劑量過大、降尿酸作用過強時也會誘發痛風發作,這被稱為“溶晶痛”。這種情況一般發生在初次降尿酸治療的痛風患者、慢性痛風性關節炎患者身上,在初始採用藥物降尿酸時,導致血尿酸濃度快速降低,關節尿酸鹽結晶溶解脫落,從而被釋放的針狀尿酸鹽結晶刺激關節導致出現紅腫熱痛的情況。
建議痛風及高尿酸血癥患者合理採用兼有降尿酸作用的藥物,儘量避免某些能導致尿酸升高的藥物。
痛風誘因之十:菌
嚴重的細菌感染可能引起白細胞計數升高、組織細胞被大量破壞、代謝性酸中毒等,從而導致尿酸排洩障礙和尿酸產生過多,讓血尿酸水平快速升高。
這種由細菌感染導致的急性痛風性關節炎並不多見,但是臨床上常常需要和化膿性關節炎、感染性關節炎相區分。通常來說,如果是急性痛風性關節炎發作,採用抗生素治療無法消炎止痛,因為痛風是屬於無菌性關節炎。
建議風溼免疫科醫生在診斷痛風時,要分清楚是感染誘發痛風發作,還是痛風性關節炎導致感染或其它炎症。