1
胃鏡檢查如何做?
●●●
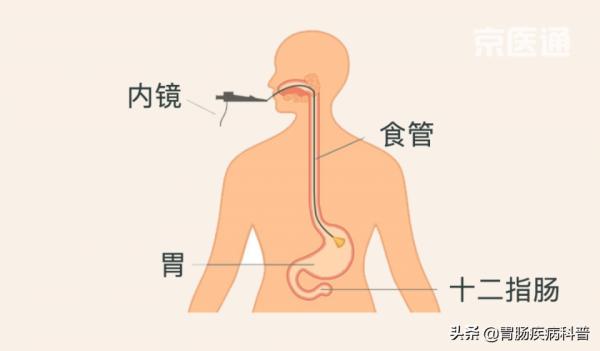
胃鏡是一根長度1~1.5米,直徑約1釐米的軟管,管子前端是一個燈泡和高畫質攝像頭。
檢查把內鏡從嘴伸入到胃部,醫生可透過攝像頭觀察食道→胃→十二指腸有沒有異常,尤其是有沒有癌症的徵象。
02
胃鏡檢查怎麼約?
●●●
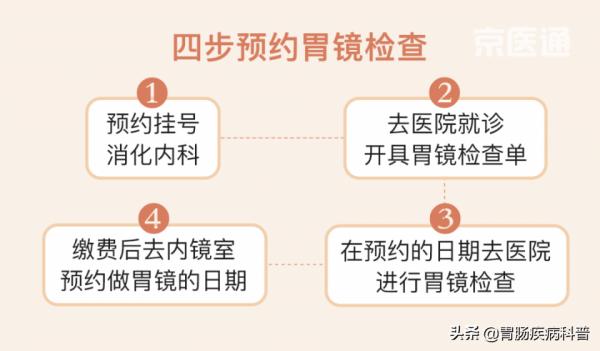
胃鏡檢查在部分體檢套餐中會有涉及,如果是想自行去醫院做胃鏡,則需要如下幾步:
胃鏡分普通和無痛兩類,可自行選擇:
普通胃鏡 ——採取區域性麻藥,檢查時是醒著的,會有噁心想吐等不適。
無痛胃鏡 ——全麻或清醒鎮靜下進行,檢查時是睡著或清醒/半清醒狀態,幾乎無痛苦,但預約時間相對久。
03
胃鏡報告怎麼看?
●●●
看報告最下方的『診斷』
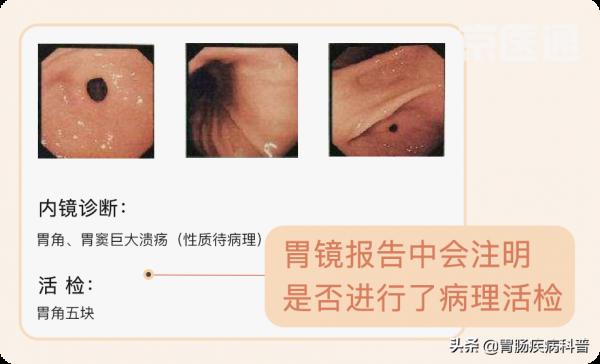
胃鏡報告的圖片和大段的描述文字,非專業人士很難看懂。
所以對於一般患者來說,要首先看位於報告下方的『診斷』(或診斷意見)。
沒啥事兒的診斷有:
❶未見明顯異常
❷慢性淺表性(或非萎縮性)胃炎
專家解讀:未見明顯異常就是一切正常。有些人的診斷中有"胃炎"兩個字,但如果只是慢性淺表胃炎,且沒有明顯不適症狀,就基本等同於正常!
可能有問題的診斷:
只要『診斷』中不止有慢性淺表性(非萎縮性)胃炎一種,還有其他的診斷,如:
❶膽汁反流
❷糜爛
❸ 潰瘍等...
專家解讀:如果出現這類診斷名詞,要及時去醫院就診。醫生會判斷具體出了什麼問題以及嚴重程度,再決定是不是需要治療~
胃鏡報告和病理報告一起看
有些可疑的異常,需要做胃鏡時取一塊組織(或切掉息肉)做病理活檢,判斷有沒有癌變風險。
病理報告會晚於胃鏡報告出來,和胃鏡報告相輔相成,要結合『病理診斷』一起看。
以下幾種診斷或關鍵詞需要警惕,有些病甚至有較高的癌變風險:
01.慢性萎縮性胃炎:
危險程度: ★★☆☆☆
主要特點是除了胃粘膜有炎細胞浸潤外,胃粘膜腺體不同程度萎縮減少甚至完全消失,只剩下胃小凹殘存。依其減少程度分為輕、中、重度萎縮性胃炎。胃小凹深部的上皮增生形成腺體並可發生腸化生,或形成息肉,甚至癌變。
萎縮性胃炎伴發的腸化和息肉是發展為胃癌的高危因素(當然還有其他因素如胃酸減少利於致癌因素亞硝酸鹽的積聚),所以萎縮性胃炎必須積極治療與隨訪。
02.腸上皮化生:
危險程度: ★★★☆☆
腸化生(metaplasia)是機體的一種組織由於細胞生活環境改變或理化因素刺激,在形態和機能上變為另一種組織的過程,是機體的一種適應現象。
腸上皮化生是指胃粘膜表面上皮及隱窩上皮的形態和組織化學成分發生變化,變得相似於小腸或大腸的上皮。
完全性腸化生:胃粘膜上皮變成了正常的腸上皮。不完全性腸化生:形態仍與胃粘膜上皮相同,但粘液細胞的化學成分發生了變化。又分為不完全性小腸化生和不完全性大腸化生。
腸化生中不完全腸化生,尤其是不完全大腸化生普遍認為與胃癌有密切關係。
所以,如果病理報告中腸化生與不典型增生同時出現,就要引起臨床醫生和病人足夠的重視。
03.上皮內瘤變/異型增生:
危險程度: ★★★★☆
不典型增生,也叫異型增生、上皮內瘤變,就是細胞增生的性質出現異常,包括細胞大小、形態、排列異常,粘液分泌減少,細胞核漿比增加,細胞核極向喪失,細胞核分裂象增多,非典型核分裂象等。對這一檢查結果要給予高度重視,因為這是一種癌前病變。
據有資料報道,輕度異型增生者癌變率為 2.35% ,中度者為 4-5% ,重度者為 10-84% 。
臨床發現有一些病理報告為輕度不典型增生經過治療消失了,很可能原來就是炎症性反應性再生現象,所以病人看到輕度不典型增生(低級別上皮樣瘤變)的報告結果,不必盲目驚慌,需要醫生綜合性地分析判斷、嚴密地觀察及適當地治療。
如果發展到高級別上皮內瘤變,離癌僅一步之遙。
04.腺瘤性息肉:
危險程度: ★★★★☆
這是胃息肉中,存在一定癌變風險的型別。具體又分為,管狀腺瘤、絨毛狀腺瘤、混合腺瘤,其中『絨毛狀腺瘤』癌變風險最高。
當然,如果已經發展到胃癌,病理診斷會直接寫明是哪一種『癌』。
如果病理報告中直接診斷癌,那就是肯定性診斷了。
需要注意的是,一般胃鏡活檢只是確定病變性質,病變發展到哪一個程度要等大體標本切除後,透過癌組織浸潤的深度、分化的程度、淋巴結的轉移情況來定。
無論哪種情況,在拿到報告後都需要及時去醫院就診,醫生會制定適合你的治療和隨訪方案,防止癌變的發生,或減緩癌症的發展。